Eczeem
en Martina Feichter, medisch redacteur en bioloog en Carola Felchner, wetenschapsjournalistMareike Müller is freelance schrijver op de medische afdeling van en assistent-arts voor neurochirurgie in Düsseldorf. Ze studeerde humane geneeskunde in Maagdenburg en deed veel praktische medische ervaring op tijdens haar verblijf in het buitenland op vier verschillende continenten.
Meer over de expertsMartina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts
Carola Felchner is freelance schrijfster op de medische afdeling van en gecertificeerd trainings- en voedingsadviseur. Ze werkte voor verschillende vakbladen en online portals voordat ze in 2015 freelance journalist werd. Voordat ze aan haar stage begon, studeerde ze vertalen en tolken in Kempten en München.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Neurodermitis (atopisch eczeem, atopische dermatitis) is een chronische inflammatoire huidziekte die optreedt bij aanvallen. Het tast vaak de hoofdhuid, het gezicht en de handen aan en gaat gepaard met ondraaglijke jeuk. In Duitsland heeft ongeveer 13 procent van de kinderen en twee tot drie procent van de volwassenen neurodermitis. Lees meer over symptomen, oorzaken en triggers, behandeling en prognose van atopische dermatitis!
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. L28L20
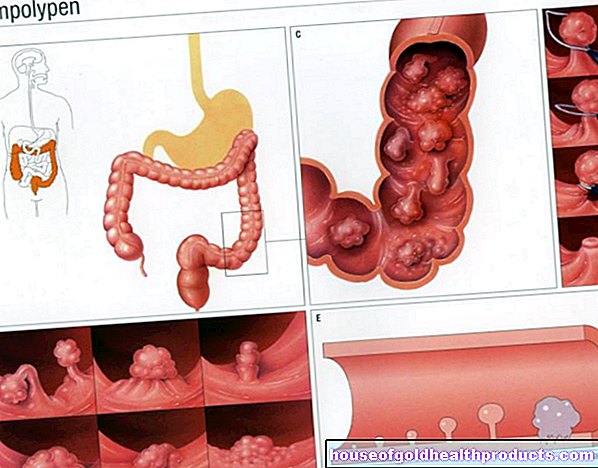
Neurodermitis: kort overzicht
- Wat is eczeem? Chronische of chronisch terugkerende inflammatoire huidziekte die in opflakkeringen voortduurt. Het komt bijna altijd voor in de vroege kinderjaren.
- Symptomen: ondraaglijke jeuk, droge huid, in acute episodes ook huilend eczeem
- Oorzaak: De exacte oorzaak is niet bekend. Verschillende factoren lijken een rol te spelen bij het ontstaan van de ziekte, waaronder een verstoorde huidbarrière. Bovendien is de neiging tot neurodermitis erfelijk.
- Trigger: Textiel (zoals wol), infecties (zoals ernstige verkoudheid, griep), bepaalde voedingsmiddelen, vochtige temperaturen of koude, psychologische factoren (zoals stress), enz.
- Behandeling: Vermijd triggers, zorgvuldige huidverzorging, medicatie (zoals cortisone), lichttherapie, klimaattherapie, etc.
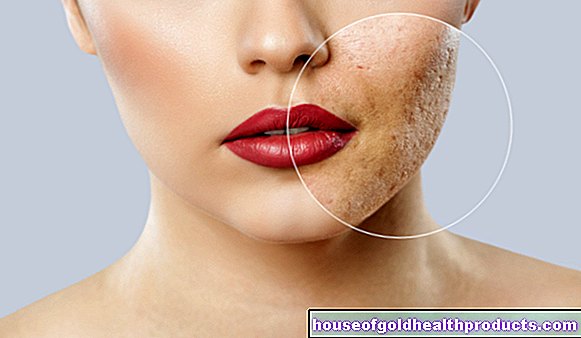
Neurodermitis: symptomen
Typische symptomen van neurodermitis zijn inflammatoire huidveranderingen (eczeem) met ondraaglijke jeuk. Ze verschijnen in uitbarstingen: Symptomenvrije perioden worden gevolgd door fasen met soms extreme symptomen. De aanvallen worden meestal veroorzaakt door bepaalde factoren (triggers) zoals bepaalde voedingsmiddelen of weersomstandigheden.
De symptomen van atopische dermatitis kunnen in individuele gevallen sterk variëren: bij sommige patiënten is de ziekte vrij mild. Anderen lijden aan ernstige aandoeningen. Leeftijd speelt ook een rol: het beïnvloedt niet alleen het soort symptomen, maar ook waar ze de neiging hebben om op het lichaam voor te komen.
-
"De jeuk wordt verergerd door warmte"
Drie vragen voor
dr. med. Hans Ulrich Voigt,
Specialist in dermatologie, flebologie, allergologie -
1
Waarom jeukt de huid 's nachts meer?
dr. med. Hans-Ulrich Voigt
Om dit te doen, moet je begrijpen hoe de jeuk ontstaat. Namelijk door irritatie van de zenuwuiteinden in de huid door inflammatoire boodschapperstoffen die zich ophopen in de huid. Dit proces wordt versterkt door warmte - ook in een knus, warm bed. Aan de andere kant vertraagt de kou het, bijvoorbeeld bij het nemen van een koude douche.
-
2
Is douchen schadelijk bij atopische dermatitis?
dr. med. Hans-Ulrich Voigt
Nee, als het goed is gedaan: Dat betekent een korte, lauwe douche nemen. Het is het beste om alleen met water te douchen. Als je toch een douchegel wilt, gebruik dan een milde, vochtinbrengende douchegel. Of beter nog, een douchecrème. Wrijf daarna niet over de handdoek, maar dep zachtjes droog. Roer jezelf dan af met een rijke bodymilk.
-
3
Hoe kan ik de huid op lange termijn kalmeren?
dr. med. Hans-Ulrich Voigt
Werk samen met uw dermatoloog een langetermijnprogramma uit om een stabiele huidbarrière (geoptimaliseerde huidverzorging) en een verstandig langdurig ontstekingsremmend programma op te bouwen, weg van herhaalde acute therapie. Zorg voor een evenwichtig, bevredigend en stressvrij leven met goede interpersoonlijke relaties. Ook dit kalmeert de huid enorm.
-
dr. med. Hans Ulrich Voigt,
Specialist in dermatologie, flebologie, allergologieOprichter en eigenaar van het Huid- en Lasercentrum Dermatologie am Dom in München, een van de eerste lasertherapeuten in München.
Symptomen van atopische dermatitis bij kinderen
In de regel begint atopische dermatitis bij baby's op het gezicht en de harige hoofdhuid. Daar vormt zich wiegkap: geelachtig witte schubbenkorsten op een rode huid. Hun uiterlijk doet denken aan verbrande melk, vandaar de naam "cradle cap".
Cradle cap alleen zonder verdere symptomen is geen teken van neurodermitis!
De huidveranderingen kunnen ook sijpelen. Bovendien verschijnt op deze leeftijd atopische dermatitis meestal aan de buitenkant van de armen en benen. In sommige gevallen vormt zich ook huilend eczeem in de mond.
Patiënten met kleine atopische dermatitis ontwikkelen al in het eerste levensjaar flexoreczeem. Dit zijn rode, schilferige plekken op de huid die bedekt zijn met korsten in de plooien, bijvoorbeeld in de holtes van de knieën, ellebogen en polsen. De huid wordt nat, maar is tegelijkertijd droog en kan nauwelijks vocht vasthouden. Jeuk treedt op. Als de kleine patiëntjes zichzelf krabben, kunnen de open delen van de huid geïnfecteerd raken - met bacteriën (zoals stafylokokken), virussen (zoals herpes) of schimmels (huidschimmels zoals tinea).
Met de leeftijd wordt de huid dikker in de getroffen gebieden. Artsen noemen dit proces "korstmosvorming" of "lichenificatie". De teint wordt grover.
Bovendien kan de huidskleur veranderen: Sommige delen van de huid zijn sterker gepigmenteerd en lijken donkerder (hyperpigmentatie). Anderen zijn opvallend bleek (hypopigmentatie).
Symptomen van atopische dermatitis bij volwassenen
In veel gevallen neemt neurodermitis volledig af tijdens de puberteit. Voor sommige van de getroffenen gaat het echter verder.
Atopische dermatitis is vaak ernstiger bij volwassenen dan bij kinderen. Volwassen patiënten ontwikkelen hun symptomen gewoonlijk afhankelijk van hun professionele activiteit. Zo komt handeczeem vooral voor bij patiënten die op het werk vaak in aanraking komen met irriterende stoffen (bijvoorbeeld kappers, schilders) of die vaak hun handen moeten wassen (bijvoorbeeld verpleegkundigen).
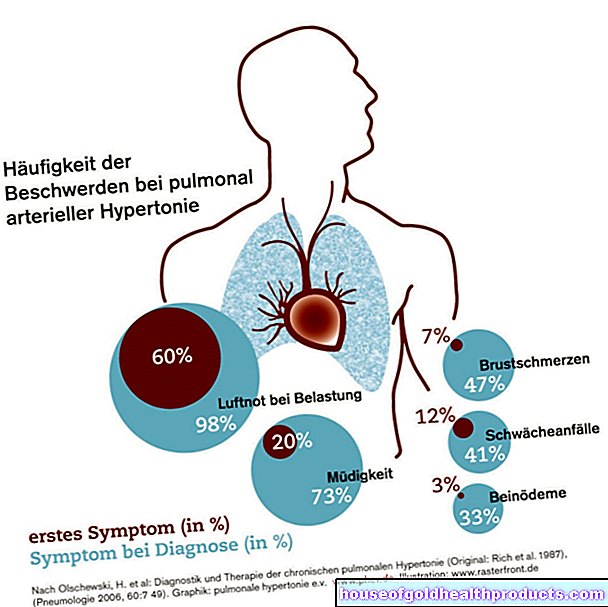
Over het algemeen worden bepaalde delen van de huid voornamelijk aangetast door neurodermitis bij adolescenten en jonge volwassenen: de ogen en het voorhoofd, evenals het gebied rond de mond, de nek, het bovenste deel van de borstkas en de schoudergordel, ellebogen, knieholten , polsen en handruggen. Jeukende eczeem vormt zich soms ook op de handpalmen en voetzolen.
In deze gebieden is de huid droog, rood en zeer snel geïrriteerd. Bovendien treedt ondraaglijke jeuk op. Sommige patiënten hebben er vooral 's nachts last van. Net als bij kinderen bevordert krachtig krabben huidinfecties. Bovendien kan het overmatige krabben na verloop van tijd de vingernagels afslijten en polijsten ("glanzende nagels").
Een leerachtige verdikking van de huid (lichenificatie) is zeer uitgesproken bij sommige neurodermitispatiënten. Zelfs de huid van het gezicht kan dikker worden als leer. De medische term hiervoor is "Facies leonina" (leeuwengezicht).
Sommige patiënten vertonen slechts een minimale vorm van neurodermitis: het wordt gekenmerkt door lipontsteking (cheilitis), kleine scheurtjes in de huid (rhagades) in de mondhoeken, in het gebied van de oren of op de toppen van de vingers en/of tenen (pulpitis sicca) en tepeleczeem.
Een zeldzame variant van neurodermitis bij volwassenen is de zogenaamde prurigo-vorm: de getroffenen hebben last van kleine, extreem jeukende huidknobbeltjes (prurigo-knobbeltjes). Deze kunnen zich op zeer verschillende delen van het lichaam vormen.
Oudere volwassenen met nieuwe atopische dermatitis krijgen vaak eczeem op handen en voeten. Jeukende korstjes vormen zich op de hoofdhuid onder het haar. De randen van de oorlellen zijn vaak gebarsten, rood en ontstoken. Ontstoken, jeukende lippen zijn ook een veel voorkomend symptoom van eczeem bij oudere volwassenen. Bovendien melden veel patiënten een branderig gevoel en / of abnormale sensaties in het gebied van de orale en faryngeale mucosa. Indigestie met winderigheid, diarree en buikpijn zijn ook mogelijke symptomen van neurodermitis in deze leeftijdsgroep.
Neurodermitis - typische huidregio's
Atopische stigmata
Neurodermitis is, net als hooikoorts en allergisch astma, een van de zogenaamde atopische typen. Dit zijn ziekten waarbij het immuunsysteem overgevoelig is voor contact met allergene stoffen (allergenen) of andere irriterende stoffen.
Mensen met dergelijke atopische ziekten hebben vaak zogenaamde atopische stigmata. Waaronder:
- Bleekheid rond de mond (periorale bleekheid)
- Dunner worden van de zijwenkbrauwen (Hertoghe-teken)
- dubbele ondervouw (Dennie Morgan vouw)
- Lichte markeringen op de huid na mechanische irritatie, bijv. door krabben (witte dermografie)
- Oogaandoeningen: herhaalde conjunctivitis (conjunctivitis), conische vervorming van het hoornvlies (keratoconus), cataracten (cataracten)
Deze kenmerken vergezellen de specifieke symptomen van een atopische ziekte (zoals neurodermitis).
Atopische dermatitis: oorzaken en triggers
De exacte oorzaak van atopische dermatitis is nog niet definitief opgehelderd. Experts suggereren dat verschillende factoren een rol spelen bij de ontwikkeling van atopische dermatitis.
Bij neurodermitispatiënten is bijvoorbeeld de huidbarrière verstoord: de buitenste laag van de opperhuid (de buitenkant) is de hoornlaag. Het beschermt het lichaam tegen ziekteverwekkers. Bij atopische dermatitis kan de hoornlaag zijn beschermende functie echter niet goed vervullen.
Een mogelijke reden hiervoor is dat het lichaam door een genetische verandering te weinig van het filaggrine-eiwit aanmaakt. Dit is belangrijk voor de vorming van de epidermis. Door het ontbreken van filaggrine verandert de samenstelling van de huidlipiden bij neurodermitispatiënten. Het resultaat is dat de huid veel vocht verliest en snel uitdroogt. De beschadigde huid reageert snel op irriterende stoffen, allergietriggers en ziektekiemen met ontstekingen en jeuk
Dat genen een rol spelen bij neurodermitis blijkt ook uit het feit dat de aanleg voor neurodermitis erfelijk is. We kennen nu verschillende genetische veranderingen (mutaties) die mensen vatbaarder maken voor atopisch eczeem. Ouders kunnen deze mutaties doorgeven aan hun kinderen: Als een van de ouders atopische dermatitis heeft, is er een kans van 40 procent dat de kinderen ook atopische dermatitis krijgen. Als zowel moeder als vader neurodermitis hebben, is het risico dat hun kinderen ziek worden tussen 60 en 80 procent.
Te veel hygiëne?
In de afgelopen decennia is het aantal gevallen van atopische dermatitis (en allergische aandoeningen in het algemeen) in de westerse wereld sterk gestegen. Sommige onderzoekers vermoeden dat een verandering in levensstijl hiervoor (mede) verantwoordelijk is: Hygiëne is tegenwoordig veel belangrijker dan vroeger. Hierdoor komen we veel minder vaak in aanraking met potentieel ziekteverwekkende en allergene stoffen uit de omgeving. Als gevolg hiervan is het immuunsysteem in zekere zin "onderbezet". Dat zou de reden kunnen zijn waarom steeds meer mensen overdreven reageren op eigenlijk ongevaarlijke prikkels.
Bovendien zijn de wasgewoonten de afgelopen decennia veranderd: we reinigen onze huid vaker en grondiger dan onze voorouders. Dit kan negatieve effecten hebben op de huidbarrière. Dat zou de huid in het algemeen gevoeliger kunnen maken.
Neurodermitis vormen
De meeste patiënten met neurodermitis hebben de extrinsieke vorm van de ziekte: hun immuunsysteem reageert gevoelig op stoffen die allergieën veroorzaken (allergenen) zoals pollen of bepaalde voedingsmiddelen. In het bloed van de getroffenen kan een verhoogde hoeveelheid antilichamen van het type immunoglobuline E (IgE) worden gedetecteerd. IgE stimuleert andere afweercellen (mestcellen) om ontstekingsstoffen af te geven. Deze veroorzaken het eczeem op de huid van patiënten met atopische dermatitis. Sommige van de getroffenen vertonen ook de typische symptomen van een allergie: in de kindertijd is dit meestal een voedselallergie, op volwassen leeftijd is het voornamelijk hooikoorts of een huisstofmijtallergie (huisstofallergie).
De intrinsieke vorm van neurodermitis komt minder vaak voor. Het komt voor bij ongeveer een vijfde (20 procent) van alle patiënten. De getroffenen hebben normale IgE-bloedwaarden. Dit betekent dat allergische reacties hier geen rol spelen als trigger voor neurodermitis. Ook vertonen mensen met deze vorm van de ziekte geen verhoogde vatbaarheid voor allergieën zoals hooikoorts of een voedselallergie.
Onderzoekers gaan er nu van uit dat er naast de extrinsieke en intrinsieke vormen ook andere vormen van neurodermitis zijn.
Neurodermitis: trigger
Als iemand een genetische aanleg heeft voor atopische dermatitis, kunnen verschillende triggers leiden tot een opflakkering van atopische dermatitis. Maar dat hoeft niet te gebeuren: niet iedereen met aanleg voor neurodermitis krijgt het ook.
De meest voorkomende triggers (triggerfactoren) bij atopische dermatitis zijn:
- Textiel (zoals wol)
- zweet
- ongunstige klimatologische omstandigheden zoals droge lucht (ook door verwarming), koude lucht, vochtigheid, algehele sterke temperatuurschommelingen
- Onjuiste reiniging van de huid (gebruik van huidirriterende reinigingsmiddelen, enz.), cosmetica (bijv. huidirriterende geurstoffen of conserveermiddelen)
- bepaalde werkzaamheden/beroepen zoals nat werk, sterk vervuilend werk of werkzaamheden waarbij lange tijd rubberen of vinylhandschoenen gedragen moeten worden (handeczeem!)
- Tabaksrook
- Allergie-triggers zoals huisstofmijt, schimmels, dierenhaar, pollen, bepaalde voedingsmiddelen en additieven (koemelk, eiwit, noten, tarwe, soja, vis, zeevruchten, enz.)
- Infecties (zoals ernstige verkoudheid, tonsillitis, enz.)
- psychologische stress (stress, verdriet, spannende gebeurtenissen zoals schoolinschrijving, maar ook verveling, enz.)
- hormonale factoren (zwangerschap, menstruatie)
Patiënten met atopische dermatitis reageren verschillend op dergelijke triggers. Stress op het werk kan bijvoorbeeld een opflakkering veroorzaken bij de ene patiënt, maar niet bij de andere.
Neurodermitis: behandeling
Voor neurodermitis-therapie bevelen experts over het algemeen een therapieplan in vier fasen aan. Afhankelijk van de huidige huidconditie worden verschillende behandelingsmaatregelen geboden:
|
Therapiemaatregelen | |
|
Niveau 1: droge huid |
Zorgvuldige dagelijkse huidverzorging (basisverzorging) is noodzakelijk om terugval te voorkomen. Bovendien moet de patiënt individuele triggers zoveel mogelijk vermijden (stress, wollen kleding, droge lucht, enz.). |
|
Stadium 2: mild eczeem |
Naast de maatregelen van niveau 1 worden low-impact glucocorticoïden ("cortison") en/of calcineurineremmers extern toegepast. Indien nodig krijgt de patiënt ook antipruritische medicatie en anti-kiem (antiseptische) middelen. |
|
Stadium 3: Matig ernstig eczeem |
Naast de noodzakelijke maatregelen van de voorgaande stadia krijgt de patiënt effectievere cortisonepreparaten en/of calcineurineremmers (beide voor uitwendig gebruik). |
|
Niveau 4: Ernstig, aanhoudend eczeem |
Naast de maatregelen die in de voorgaande stadia nodig zijn, schrijft de arts tabletten voor die het immuunsysteem remmen (immunosuppressiva) zoals ciclosporine A. Een andere therapeutische optie is het biologische medicijn dupilumab (een biotechnologisch geproduceerd eiwit). |
Het stapsgewijze schema van de behandeling van atopische dermatitis is slechts een richtlijn. De behandelend arts kan het aanpassen aan individuele factoren. Bij het plannen van de therapie kan hij rekening houden met hoe oud de patiënt is, hoe zijn neurodermitisziekte in het algemeen vordert, waar op het lichaam de symptomen optreden en hoeveel de patiënt eraan lijdt.
De individuele therapeutische maatregelen worden hieronder in meer detail beschreven.
Atopische dermatitis kinderen (en hun ouders) kunnen deelnemen aan speciale atopische dermatitis trainingen. Artsen, psychologen en voedingsdeskundigen geven tips om op de juiste manier met de ziekte om te gaan. Meer informatie is verkrijgbaar bij de Neurodermitis Training Association (www.neurodermitisschulung.de).
Neurodermitistherapie: huidverzorging
De belangrijkste maatregel van elke behandeling van neurodermitis is de dagelijkse huidverzorging. Welk product in elk individueel geval geschikt is, hangt af van de conditie van de huid.
Wie bijvoorbeeld last heeft van een droge huid, moet een vochtinbrengende of vochtbindende zalf gebruiken. Het is het beste om het direct na het douchen of baden aan te brengen, zonder de huid eerst uit te drogen. Het water blijft dus in de vochtige huid. Voor gebarsten huiddelen zijn er speciale zalven met een zeer hoog vetgehalte. Ze worden meestal 's nachts aangebracht.
Pure vaseline en melkvet zijn niet geschikt voor de eczeemhuid. Ook is het ongunstig om de huid regelmatig met olie in te smeren. Deze drogen de huid na verloop van tijd uit.
Een crème is beter geschikt voor minder droge of treurige delen van de huid: deze bevat minder vet en meer water (olie-in-water-emulsie). Er zit nog minder vet in lotions. Ze zijn ook geschikt voor huileczeem.
Crèmes met ureum als toevoeging houden het vocht in de huid, maken deze gladder en kalmeren de jeuk. Ze kunnen echter een tijdelijk prikkelend gevoel veroorzaken, vooral bij kinderen jonger dan vijf jaar. Daarom moet u eerst testen hoe goed ze de crème op een klein huidoppervlak verdragen. Voor zuigelingen (= kinderen in de eerste twee levensjaren) zijn crèmes met ureum over het algemeen niet geschikt.
Een urinecrème kan op elke leeftijd een branderig gevoel geven op een ontstoken huid. Een voorlopige test op een klein huidoppervlak is daarom ook hier nuttig.
Naast ureum kunnen ook andere toevoegingen in crèmes en zalven goed zijn voor de huid met atopische dermatitis. Deze omvatten bijvoorbeeld glycerine, ceramiden, fosfatidylcholine en D-panthenol.
Aan de andere kant mogen mensen met neurodermitis geen cosmetische producten gebruiken met conserveermiddelen, geurstoffen, kleurstoffen, emulgatoren, paraffineolie of vaseline.
Behandel neurodermitis met zalf
Huidreiniging
Bij neurodermitis mogen geen gewone zeep en douchegel worden gebruikt. Ze drogen ook de huid uit. PH-neutrale of lichtzure medicinale zepen (syndets) zijn meer geschikt.
Veel dermatologen bevelen lipidenaanvullende medicinale oliebaden aan voor het reinigen van de huid met neurodermitis. Deze zijn vaak ook geschikt om mee te douchen.
Het is belangrijk dat patiënten met atopische dermatitis niet te heet baden of douchen - dit kan de huid irriteren en verder uitdrogen. Daarnaast moet je achteraf niet te hard wrijven bij het drogen van de huid.
Neurodermitis therapie: vermijd triggers
Patiënten met atopische dermatitis moeten, indien mogelijk, alle triggers vermijden waarvan de ervaring heeft aangetoond dat ze een acute episode van de ziekte kunnen veroorzaken.
Dergelijke uitlokkende factoren kunnen bijvoorbeeld acute infecties zijn, zoals ernstige verkoudheid en griep. Als dergelijke besmettelijke infecties "afhandelen", moeten patiënten met neurodermitis bijzondere aandacht besteden aan hygiëne (handen wassen enz.). Daarnaast is het dan aan te raden drukte te mijden en zoveel mogelijk uit de buurt van zieke mensen te blijven.
Stress veroorzaakt ook vaak een opflakkering van atopische dermatitis. Daarom moeten de getroffenen geschikte tegenstrategieën overwegen. Op het werk kan het bijvoorbeeld helpen om sommige taken aan anderen te delegeren. Regelmatige gerichte ontspanning, bijvoorbeeld met behulp van yoga, autogene training of meditatie, wordt ook sterk aanbevolen.
Patiënten met atopische dermatitis die allergisch zijn voor pollen, dierenhaar, bepaalde voedingsmiddelen, geurstoffen in cosmetica of andere irriterende stoffen, moeten deze zoveel mogelijk vermijden. Als iemand allergisch is voor huisstofmijt, kan een speciale hoes voor de matras (omhulling) ook handig zijn.
Reizen naar gebieden met extreme klimatologische omstandigheden (zoals extreme kou of vochtige hitte) is ook ongunstig voor atopische dermatitis.
Neurodermitis therapie: immunosuppressiva
In de acute episode wordt neurodermitis behandeld met geneesmiddelen die de activiteit van het immuunsysteem verminderen. Deze immunosuppressiva omvatten cortison, de zogenaamde calcineurineremmers (tacrolimus, pimecrolimus) en ciclosporine A.
cortisone
Cortison is een natuurlijk voorkomend hormoon in het lichaam (hier "cortisol" genoemd) dat ook als medicijn kan worden toegediend: behandeling van neurodermitis met cortisonpreparaten verlicht effectief ontstekingen en jeuk.
Bij neurodermitis is het meestal voldoende om een dun laagje cortisone als crème/zalf op het eczeem aan te brengen. Dit gebeurt over het algemeen eenmaal per dag. De arts zal voor elke patiënt een preparaat met een geschikte cortisonconcentratie voorschrijven. Omdat dunne, gevoelige delen van het huis (zoals de gezichtshuid en bekraste huid) meer cortisone opnemen dan robuustere delen. Ze worden daarom behandeld met minder gedoseerde cortisonezalven dan bijvoorbeeld eczeem op de armen of voetzolen.
In ieder geval is het belangrijk dat de getroffenen cortisonecrèmes gebruiken precies zoals aanbevolen door de arts. Vooral te lang ononderbroken gebruiken moet worden vermeden, omdat er anders vaak bijwerkingen optreden. Zo kan de huid heel dun worden en/of witte vlekjes op de behandelde plekken. Soms vormen zich kleine, vergrote, zichtbare huidaderen (telangiëctasieën). Daarnaast bevordert de cortisonebehandeling huidinfecties. Bij gebruik op het gezicht kan de huid rond de mond ontstoken raken (periorale dermatitis).
In ernstige gevallen van neurodermitis bij volwassenen kan het nodig zijn om cortison als tablet in te nemen. Dit type toepassing van actieve ingrediënten staat ook bekend als systemische therapie omdat de actieve ingrediënt hier door het hele lichaam effectief kan zijn. De Arut moet de behandeling van neurodermitis met corticosteroïdtabletten controleren. Bovendien mogen de getroffenen de tabletten slechts korte tijd innemen, anders neemt het risico op bijwerkingen toe. Uiteindelijk moet u de cortisonetherapie "afbouwen" volgens de instructies van de arts, dat wil zeggen, stop niet abrupt met het innemen van de tabletten, maar verlaag de dosis geleidelijk.
Calcineurineremmers: pimecrolimus en tacrolimus
De calcineurineremmers tacrolimus en pimecrolimus kunnen ook gebruikt worden als crème/zalf bij lokale behandeling van neurodermitis. Net als cortison hebben ze ontstekingsremmende effecten.
Ze zijn meer geschikt dan cortison voor de behandeling van eczeem op gevoelige huidgebieden, zoals op het gezicht en de geslachtsdelen. Omdat sommige bijwerkingen die cortisonezalven kunnen veroorzaken niet optreden bij de twee calcineurineremmers. Zo zorgen tacrolimus en pimecrolimus er niet voor dat de huid dunner wordt, zelfs niet bij langdurig gebruik. Bovendien veroorzaken ze geen ontsteking rond de mond op het gezicht (periorale dermatitis).
Daarentegen wordt eczeem op minder gevoelige huidgebieden bij voorkeur behandeld met cortisonezalven. De calcineurineremmers worden meestal alleen gebruikt als de patiënt cortisonezalven niet verdraagt of als deze de symptomen niet voldoende kunnen verlichten.
Tacrolimus (0,03%) en pimecrolimus zijn pas goedgekeurd vanaf de leeftijd van twee jaar. Hoger gedoseerde tacrolimuspreparaten (0,1%) zijn alleen toegestaan voor lokale behandeling van neurodermitis vanaf de leeftijd van 17 jaar.
Huidirritaties (branderig gevoel, roodheid, jeuk) kunnen optreden als bijwerkingen van de behandeling, vooral in de eerste paar dagen.
Experts raden ook af om fototherapie (zie hieronder) te gebruiken tijdens het gebruik van calcineurineremmers.
Ciclosporine A
Ciclosporine A is goedgekeurd voor de behandeling van ernstige gevallen van neurodermitis bij volwassenen. Het onderdrukt het immuunsysteem sterk en kan zo ernstig, aanhoudend eczeem verlichten.
De meeste patiënten nemen het actieve ingrediënt twee keer per dag. Indien nodig kan het voor een langere periode worden ingenomen. op voorwaarde dat de patiënt het geneesmiddel goed verdraagt. Zelfs dan moet de behandeling met ciclosporine A na vier tot zes maanden worden onderbroken om mogelijke bijwerkingen op de lange termijn (zoals hoge bloeddruk of nierbeschadiging) te voorkomen. Als de symptomen van atopische dermatitis opnieuw aanzienlijk verergeren, kunnen patiënten indien nodig opnieuw ciclosporine A gebruiken.
Deskundigen raden af om ernstige neurodermitis tegelijkertijd te behandelen met ciclosporine A en fototherapie (zie hieronder). De combinatie van de twee therapieën verhoogt het risico op huidkanker. Patiënten dienen tijdens het gebruik van ciclosporine A hun huid ook goed te beschermen tegen UV-licht (zon, zonnebank).
Als ciclosporine niet wordt verdragen of niet goed werkt, kan de arts tabletten voorschrijven met een ander immunosuppressivum, bijvoorbeeld azathioprine of methotrexaat. Deze actieve ingrediënten zijn echter niet goedgekeurd voor de behandeling van neurodermitis. Ze worden daarom alleen in geselecteerde individuele gevallen gebruikt ("off-label gebruik").
Neurodermitis therapie: dupilumab
Dupilumab is een van de zogenaamde biologische geneesmiddelen. Dit zijn geneesmiddelen die biotechnologisch (d.w.z. met behulp van levende cellen of organismen) worden geproduceerd en die zich onder meer richten op inflammatoire boodschappers. Zo kan dupilumab het effect blokkeren van twee inflammatoire boodschapperstoffen die een belangrijke rol spelen bij neurodermitis. Dit kan de huidontsteking en jeuk verlichten.
Dupilumab is de eerste biologische stof die is goedgekeurd voor de behandeling van matige tot ernstige atopische dermatitis - bij volwassenen sinds 2017 en bij adolescenten vanaf twaalf jaar sinds 2019. Het actieve ingrediënt kan worden voorgeschreven wanneer lokale medicatie (zoals cortisonezalven) onvoldoende is om te behandelen en systemische therapie (d.w.z. injecties of tabletten) een optie is.
In 2020 nam de Duitse Dermatologische Vereniging (DDG) dupilumab op in de richtlijn neurodermitis en het stappenplan als "een effectieve behandeling die, in tegenstelling tot eerdere systemische therapiemogelijkheden, ook geschikt is voor langdurig gebruik".
Behandeling van neurodermitis: ondersteunende maatregelen
De behandeling van neurodermitis kan indien nodig worden ondersteund met verdere maatregelen:
H1 antihistaminica
H1-antihistaminica remmen de effecten van het weefselhormoon histamine in het lichaam. Bij mensen met een allergie is dit hormoon verantwoordelijk voor allergische reacties zoals jeuk. Tot nu toe hebben studies echter niet wetenschappelijk kunnen bewijzen dat H1-antihistaminica ook helpen tegen jeuk bij atopische dermatitis. Toch is het vaak handig om ze te gebruiken:
Enerzijds veroorzaken sommige H1-antihistaminica vermoeidheid als bijwerking. Dit komt ten goede aan patiënten die niet kunnen slapen vanwege hun neurodermitis (jeuk). Anderzijds lijden sommige patiënten met neurodermitis ook aan een allergische aandoening zoals hooikoorts. H1-antihistaminica worden vaak gebruikt voor dergelijke allergieën - zelfs als er tegelijkertijd geen neurodermitis is.
De actieve ingrediënten worden inwendig gebruikt (in tabletvorm). Uitwendig gebruik bij atopische dermatitis wordt niet aanbevolen.
Er zijn ook H2-antihistaminica beschikbaar. Ze remmen ook de werking van histamine, zij het op een andere manier dan hun "H1-familieleden". H2-antihistaminica worden echter niet aanbevolen voor de behandeling van neurodermitis.
Polidocanol, zink, tannines & Co.
Voor de jeuk van neurodermitis worden soms huidverzorgingsproducten aanbevolen die de werkzame stof polidocanol of tannines bevatten. Ervaringen van patiënten en enkele onderzoeken tonen aan dat deze preparaten daadwerkelijk kunnen helpen. Noch polidocanol noch tanninepreparaten zijn geschikt als vervanging voor ontstekingsremmende therapie (bijvoorbeeld met cortisone).
Zinkzalven en crèmes hebben onder andere ontstekingsremmende en verkoelende effecten. Hun effectiviteit bij atopische dermatitis is echter niet bewezen. Toch hebben veel patiënten positieve ervaringen met huidverzorgingsproducten die zink bevatten. Dergelijke preparaten kunnen daarom worden gebruikt in de basisverzorging van atopische dermatitis.
Schalieolie (bituminosulfaat) kan nuttig zijn in de vorm van badadditieven of als zalf in het algemeen bij oppervlakkige, inflammatoire huidziekten. Het ontstekingsremmende effect kon worden aangetoond in de reageerbuis ("in vitro"-onderzoeken). Veel patiënten melden ook positieve effecten. Daarom kan het gebruik van schalieolie voor neurodermitis worden overwogen.
Geneesmiddelen voor huidinfecties
Ernstige jeuk zorgt ervoor dat veel patiënten met atopische dermatitis zichzelf krabben. Ziekteverwekkers kunnen gemakkelijk de open huidgebieden binnendringen en een infectie veroorzaken. Als de pathogenen bacteriën of schimmels zijn, zal de arts er specifieke actieve ingrediënten tegen voorschrijven:
Antibiotica helpen bij bacteriële huidinfecties, en zogenaamde antimycotica bij schimmelinfecties. Patiënten kunnen de werkzame stoffen uitwendig (bijvoorbeeld als zalf) of inwendig (bijvoorbeeld in tabletvorm) gebruiken.
Antimicrobiële was
Sinds een aantal jaren is er speciaal ondergoed gemaakt van antimicrobieel (antiseptisch) textiel. Dit zijn bijvoorbeeld kledingstukken die zijn gecoat met zilvernitraat. Bij atopische dermatitis kunt u wat eczeem verlichten. Dergelijke antimicrobiële wasmiddelen zijn echter vrij duur. Iedereen die lijdt aan chronische neurodermitis kan echter overwegen om het te kopen.
Lichttherapie (fototherapie)
Soms kan lichttherapie flare-ups verlichten. De dermatoloog bestraalt de aangetaste delen van de huid met ultraviolet licht (UV-A en/of UV-B licht). Dit remt verschillende ontstekingscellen in de huid die verantwoordelijk zijn voor de acute symptomen van neurodermitis.
Voor de behandeling van neurodermitis zijn ook speciale varianten van lichttherapie geschikt:
Bij de zogenaamde PUVA wordt de patiënt eerst behandeld met de werkzame stof psoraleen. Dit maakt de huid gevoeliger voor de daaropvolgende blootstelling aan UV-A-licht. Psoraleen kan op verschillende manieren worden gebruikt. Veel patiënten met atopische dermatitis baden in een psoraleenoplossing (Balneo-PUVA) voordat ze worden bestraald. De werkzame stof is ook verkrijgbaar in tabletvorm (systemische PUVA). De kans op bijwerkingen is dan groter dan bij de balneo PUVA.
Lichttherapie (zonder psoraleen) kan ook worden gecombineerd met badtherapie (balneo-fototherapie): terwijl de patiënt in zout water baadt, wordt zijn huid bestraald met UV-licht. Door de hoge hoeveelheid zout in het water kunnen de ontstekingsremmende stralen gemakkelijker doordringen tot in de diepere huidlagen.
Lichttherapie wordt voornamelijk gebruikt bij volwassen patiënten. Het kan ook mogelijk zijn voor minderjarige patiënten met atopische dermatitis ouder dan 12 jaar.
Verblijven aan zee en in de bergen (klimaattherapie)
Sommige patiënten met atopische dermatitis nemen een kuur aan de Dode Zee. Net als bij gecombineerde foto- en badtherapie (balneo-fototherapie), baden de getroffenen in zout water (Dode Zee) en worden ze tegelijkertijd blootgesteld aan UV-stralen (zon). Dit kan de symptomen van atopisch eczeem verlichten.
Bovendien zijn de klimatologische omstandigheden aan zee en in de bergen zeer huidvriendelijk. U kunt de huidconditie van patiënten met atopische dermatitis aanzienlijk verbeteren. De hoge UV-straling (ontstekingsremmend) in deze regio's draagt hieraan bij. In hoger gelegen berggebieden is de lucht ook arm aan allergene stoffen (allergenen) zoals pollen. Bovendien mag het in regio's vanaf 1.200 meter boven zeeniveau nooit vochtig worden. Patiënten met atopische dermatitis profiteren van dit alles.
Specifieke immunotherapie (desensibilisatie)
Patiënten met neurodermitis die ook last hebben van hooikoorts, allergisch astma of een allergie voor insectengif, kunnen zogenaamde subcutane specifieke immunotherapie (klassieke vorm van desensibilisatie) ondergaan. De arts injecteert herhaaldelijk een kleine dosis van de allergietrigger (allergeen zoals pollen of insecticide) onder de huid van de patiënt. Hij verhoogt de dosis van tijd tot tijd. Op deze manier zou het immuunsysteem langzaam zijn overgevoeligheid voor de allergie-trigger moeten verliezen. Dit kan ook atopische dermatitis-eczeem verlichten als is bewezen dat het allergeen het verergert.
Ontspanningstechnieken
Veel patiënten met atopische dermatitis hebben goede ervaringen met ontspanningstechnieken. Methoden zoals autogene training, progressieve spierontspanning, yoga of meditatie kunnen helpen tegen stress - een veel voorkomende oorzaak van acute opflakkeringen van ziekten. Daarnaast kan gerichte en bewuste ontspanning afleiden van vervelende jeuk en de neiging om te krabben.
Katoenen handschoenen
Als de jeuk hevig is, krabben veel patiënten zichzelf tijdens de slaap - soms zo erg dat de huid gaat bloeden. Om dit te voorkomen, kunnen patiënten met neurodermitis (klein en groot) 's nachts katoenen handschoenen dragen. Om te voorkomen dat ze tijdens de slaap verloren gaan, kunnen ze met een hechtpleister aan de polsen worden vastgemaakt.
psychologische behandeling
De ziel kan erg lijden aan neurodermitis: de huidziekte is niet besmettelijk. Niettemin schrikken gezonde mensen soms terug van contact met de getroffenen, wat erg pijnlijk kan zijn. Bovendien schamen sommige patiënten zich voor hun uiterlijk, vooral wanneer het eczeem het gezicht, de hoofdhuid en de handen aantast.
Als patiënten met atopische dermatitis ernstige psychologische of emotionele problemen hebben als gevolg van hun ziekte, kan psychologische behandeling nuttig zijn. Bovenal heeft gedragstherapie zichzelf bewezen.
Neurodermitis en voeding
Er is geen speciaal "neurodermatitis-dieet" dat kan worden aanbevolen aan alle getroffenen. Sommige patiënten met atopische dermatitis kunnen alles eten en drinken wat ze willen - zonder merkbare invloed op hun symptomen.
Anderen kunnen jeuken en de teint verergeren als ze koffie, alcohol of gekruid voedsel consumeren. Dan is het raadzaam om het indien mogelijk te vermijden.
Atopische dermatitis plus voedselallergie
Vooral zuigelingen en peuters met neurodermitis reageren vaak gevoelig op een of meer voedingsmiddelen zoals koemelk, eiwit of tarwe. Het consumeren ervan kan duidelijk een acute opflakkering van de ziekte bij de kleintjes veroorzaken of verergeren.
Een "juiste" voedselallergie kan echter slechts bij een klein deel van de getroffenen worden aangetoond (provocatietest). Als dit bij uw kind het geval is, dient u het betreffende voedsel van het menu te schrappen. Dit doet u het beste in overleg met de behandelend arts of een voedingsdeskundige. Dit helpt bij het plannen van een specifiek "eliminatiedieet". Dit zorgt ervoor dat het kindermenu voldoende voedingsstoffen, vitamines en mineralen bevat ondanks het feit dat ze bepaalde voedingsmiddelen niet eten. Dit is erg belangrijk voor de ontwikkeling van de kleine.
Het gerichte eliminatiedieet is meestal niet permanent nodig. Na verloop van tijd worden veel kinderen met atopische dermatitis toleranter voor het voedsel waarop ze aanvankelijk overgevoelig reageerden. Daarom moeten allergietesten na één tot twee jaar opnieuw worden uitgevoerd. Wanneer de voedselallergie niet meer aantoonbaar is, kunnen de kleintjes weer normaal eten.
Als adolescenten of volwassenen met neurodermitis vermoeden dat ze bepaalde voedingsmiddelen slecht verdragen, moeten ze ook worden getest op een allergie.
Geen eliminatiedieet voor preventie!
Sommige ouders geven hun kinderen met atopische dermatitis geen potentieel allergene voedingsmiddelen zoals zuivelproducten, eieren of tarwemeelproducten "on the go" - zonder dat vooraf bij de kleintjes een overeenkomstige allergie is vastgesteld. Deze ouders hopen nog steeds dat de neurodermitis van hun nakomelingen zal verbeteren met het "preventieve" eliminatiedieet. Experts raden het af! Ouders die zelf het menu van hun kind verkleinen, lopen het risico op ernstige deficiëntieverschijnselen bij hun kroost.
Bovendien kunnen dieetbeperkingen erg stressvol zijn, vooral voor kinderen: als andere kinderen samen ijs of koekjes eten en het kind met atopische dermatitis het zonder moet stellen, is het niet gemakkelijk. Des te erger als het medisch niet nodig zou zijn om het zonder te doen!
Behandeling van neurodermitis: alternatieve geneeskunde
Er zijn verschillende geneeswijzen van alternatieve of complementaire geneeskunde. Zelfs als hun effectiviteit gedeeltelijk niet wetenschappelijk is bewezen, worden ze nog steeds gebruikt bij atopische dermatitis.
Homeopathie is een van deze geneeswijzen: Afhankelijk van de symptomen adviseren homeopaten bijvoorbeeld bij atopische dermatitis Grafieten, Arnica montana of Arsenicum-album.
Plantaardige oliën zoals arganolie zijn ook nuttig: patiënten met atopische dermatitis moeten profiteren van de helende eigenschappen van de olie - evenals mensen met bijvoorbeeld psoriasis. De ingrediënten van arganolie zijn onder andere linolzuur. Dit omega-6 vetzuur is een belangrijk onderdeel van de huid.
Andere waardevolle plantaardige oliën zijn teunisbloemolie, zwarte komijnolie en bernagiezaadolie. Ze bevatten veel gamma-linoleenzuur. Dit omega-6-vetzuur kan ontstekingsremmende effecten hebben bij atopisch eczeem. Patiënten kunnen de oliën in capsulevorm innemen of uitwendig als zalf of crème aanbrengen.
Sommige patiënten ondersteunen de behandeling van neurodermitis met aloë vera. Van extracten van de cactusachtige plant wordt gezegd dat ze verschillende helende effecten hebben. Van aloë vera wordt gezegd dat het de huid van vocht voorziet en de regeneratie bevordert. Het moet ook kiemremmende (antimicrobiële) en ontstekingsremmende eigenschappen hebben.
Sommige patiënten gebruiken ook Schüssler-zouten. Symptomen van neurodermitis zoals een droge huid of inflammatoire huidveranderingen moeten met succes worden verlicht.
Huismiddeltjes voor eczeem
Huismiddeltjes voor atopische dermatitis zijn bijvoorbeeld koele, vochtige kompressen (met water) tegen de jeuk. U kunt ook eerst een geschikt verzorgingsproduct op uw huid aanbrengen en daarna de envelop aanbrengen.
Sommige patiënten geven de voorkeur aan enveloppen met kamillebloemen. De medicinale plant heeft een ontstekingsremmende werking. Giet een eetlepel kamillebloemen over een kop kokend water. Dek af en laat het vijf tot tien minuten staan voordat u de plantendelen uitspant. Als de thee is afgekoeld, dompel je er een linnen doek in. Deze plaats je vervolgens op de zieke huid en knoop je er een droge doek omheen. Laat het kompres 20 minuten staan.
Iedereen die allergisch is voor kamille mag de plant niet gebruiken - noch uitwendig noch inwendig.
Volle baden met een extract van haverstro kunnen ook helpen bij neurodermitis: de silica in het stro bevordert de wondgenezing. De aanwezige flavonoïden verhogen de bloedcirculatie. Dit kan het lokale immuunsysteem versterken.
Voeg voor het badadditief 100 gram haverstro toe aan twee liter koud water. Verwarm het mengsel en laat het 15 minuten koken. Zeef vervolgens het rietje en giet het extract in het lauwwarme badwater. Ga 10 tot 15 minuten in het bad liggen. Vervolgens dient u de huid droog te deppen en een geschikte crème/zalf aan te brengen.
In zelfhulpgroepen leren patiënten vaak nog veel meer tips voor de behandeling van neurodermitis.
Neurodermitis: baby
Atopische dermatitis is vaak bijzonder moeilijk voor baby's en peuters. De kleintjes begrijpen nog niet waarom hun huid op sommige plekken ontstoken is en zo erg jeukt. Ze voelen zich onwel, zijn vaak rusteloos en hebben moeite met slapen.
Er zijn echter verschillende maatregelen die kunnen worden genomen om de symptomen van jonge patiënten met atopische dermatitis te verlichten. De behandelend arts zal voor elk kind passende medicatie en andere therapeutische maatregelen voorstellen. Ook ouders kunnen zelf veel doen om hun kind te helpen. U moet het bijvoorbeeld dagelijks zachtjes wrijven. Bovendien moeten ze regelmatig hun vingernagels kort knippen en 's nachts katoenen handschoenen aandoen. Dan krabben de kleintjes zich niet in hun slaap.
Meer tips en informatie over atopisch eczeem bij de jongste patiënten leest u in het artikel Atopische dermatitis - Baby.
Neurodermitis: onderzoeken en diagnose
Atopische dermatitis treedt vaak al in de kindertijd of peutertijd op. Als uw kind zich vaak krabt, u onverklaarbare roodheid van de huid opmerkt en deze symptomen aanhouden, bespreek dit dan met de kinderarts! In een gesprek met u verzamelt hij of zij eerst de medische voorgeschiedenis (anamnese) van de kleine. Mogelijke vragen van de arts zijn bijvoorbeeld:
- Wanneer verscheen de uitslag voor het eerst?
- Waar zijn de huidveranderingen op het lichaam?
- Sinds wanneer en hoe vaak krabt uw kind?
- Heeft u in het verleden een droge huid van uw kind opgemerkt?
- Zijn er factoren die de symptomen verergeren, bijvoorbeeld verkoudheid, bepaalde kleding, stress of bepaalde voedingsmiddelen?
- Heeft u of andere gezinsleden last van of lijden aan neurodermitis?
- Zijn er allergieën (zoals hooikoorts) of astma bekend bij uw kind of in uw gezin?
- Zijn er andere ziekten of gezondheidsproblemen bekend bij de patiënt, bijvoorbeeld ichthyosis vulgaris (genetisch veroorzaakte verhoorningsstoornis van de huid), slaapstoornissen, psychische stoornissen, ADHD?
Fysiek onderzoek
Na het gesprek zal de arts de patiënt fysiek onderzoeken. Hij bekijkt de huid over zijn hele lichaam van dichtbij. Een duidelijke indicatie van atopische dermatitis zijn jeukende, inflammatoire huidveranderingen, die, afhankelijk van de leeftijd, in bepaalde gebieden optreden. Bij kinderen zijn dit vooral het gezicht en de strekzijden van de armen en benen. Bij volwassenen zijn vaak de binnenkanten van de armen en/of benen aangetast.
Als deze huidontstekingen chronisch zijn of steeds terugkeren, is dit ook sterk indicatief voor neurodermitis. Dit geldt des te meer als de familie (of hijzelf) van de patiënt ook op de hoogte is van hooikoorts, voedselallergieën, allergische astma of andere huid- of luchtwegallergieën.
Er zijn ook andere criteria die op neurodermitis kunnen wijzen. Als de huid bijvoorbeeld mechanisch geïrriteerd is (bijvoorbeeld door krabben met een vingernagel of spatel), laat dit bij neurodermitis (witte dermografie) vaak witachtige vlekken op de huid achter.
Verder onderzoek
Als de arts vermoedt dat de neurodermitis verband houdt met een allergie, kan hij passende allergietesten regelen:
Geschikt is bijvoorbeeld de priktest (patchtest). De arts krabt kleine hoeveelheden van veelvoorkomende allergietriggers (pollen, dierenhaar, huisstofmijt, voedsel, enz.) in de huid, meestal op de onderarm. Als zich na 15 tot 20 minuten roodheid en/of striemen op één of meerdere plekken hebben gevormd, is er sprake van een allergie voor het betreffende allergeen of allergenen.
De arts kan ook het bloed van de patiënt in het laboratorium laten testen op specifieke antistoffen tegen bepaalde allergietriggers.
Bij onduidelijke gevallen van neurodermitis kan het af en toe nodig zijn om een klein huidmonster te nemen en dit nader in het laboratorium te onderzoeken (huidbiopsie).
Uitsluiting van andere ziekten
Tijdens zijn onderzoeken moet de arts andere ziekten uitsluiten die symptomen kunnen veroorzaken die vergelijkbaar zijn met neurodermitis. Deze zogenaamde differentiële diagnoses omvatten bijvoorbeeld:
- ander eczeem, bijvoorbeeld algemeen contacteczeem, irriterend-toxisch contacteczeem, microbieel eczeem of - vooral bij zuigelingen - seborroïsch eczeem
- Psoriasis van de handpalmen en voetzolen (psoriasis palmoplantaris)
- Schimmelinfectie van handen en voeten (tinea manuum et pedum)
- Schurft
- bij volwassenen: eczeemstadium van cutaan T-cellymfoom (een type kanker van het lymfestelsel)
Vaak komen gemengde beelden van de verschillende soorten eczeem voor. Het is daarom belangrijk om een ervaren arts te hebben en hem het ziektebeeld in detail te beschrijven. Soms is het zinvol om naast de kinderarts ook een dermatoloog (dermatoloog) en eventueel een allergoloog (allergoloog) te bezoeken.
Neurodermitis: verloop en prognose
In tot 85 procent van alle gevallen van neurodermitis breekt de ziekte uit vóór de leeftijd van vijf. Naarmate ze ouder worden, verdwijnen eczeem en jeuk meestal weer: ongeveer 60 procent van alle kinderen met neurodermitis vertoont uiterlijk in de vroege volwassenheid geen symptomen meer.
De overige 40 procent heeft als volwassene nog steeds last van neurodermitis. Dit kan met name worden waargenomen bij patiënten bij wie atopisch eczeem in de zeer vroege kinderjaren verscheen en een ernstig verloop heeft gehad. Zelfs als een kind ook lijdt aan andere allergische (atopische) ziekten zoals hooikoorts of allergisch astma, is het risico dat de neurodermitis zich voortzet tot in de volwassenheid groter. Hetzelfde geldt als naaste familieleden een atopische aandoening hebben.
In elk geval is een vroege, consistente behandeling erg belangrijk voor neurodermitis. De ziekte is niet te genezen met reguliere huidverzorging, medicatie, etc. Een therapie die optimaal is afgestemd op de individuele patiënt kan echter de symptomen van neurodermitis in de acute episode verlichten. Ook kan er veel gedaan worden om nieuwe aanvallen te voorkomen (zie hieronder).
Eczeem complicaties
Complicaties kunnen optreden in het beloop van atopische dermatitis. Huidinfecties ontwikkelen zich het vaakst, bijvoorbeeld omdat het krabben van de jeukende huid ziekteverwekkers een gemakkelijke toegang geeft:
- De kiem veroorzaakt meestal extra bacteriële infecties bij atopische dermatitis Staphylococcus aureus. Het wordt vaak gevonden op de huid, in de neus en keel, zelfs bij gezonde mensen.
- Als gevolg van virusinfecties kunnen bijvoorbeeld dellaire wratten of uitgesproken "normale" wratten ontstaan. Sommige patiënten krijgen wat bekend staat als eczema herpeticatum: veroorzaakt door herpesvirussen vormen zich talrijke kleine huidblaasjes, meestal vergezeld van hoge koorts en gezwollen lymfeklieren. In ernstige gevallen is er levensgevaar, vooral voor kinderen!
- Schimmelinfecties (mycosen) bij neurodermitis worden voornamelijk veroorzaakt door dermatofyten of Malassezia-schimmels.
De zeldzame complicaties van neurodermitis zijn onder meer oogziekten (zoals glaucoom, netvliesloslating, blindheid), circulair haarverlies (alopecia areata) en groeiachterstand/kleine gestalte.
Sommige patiënten met neurodermitis ontwikkelen ook ichthyosis vulgaris. Dit is een genetische aandoening van keratinisatie van de huid.
Een spontane genezing van neurodermitis is op elk moment mogelijk, meestal tijdens de puberteit. Ongeveer 30 procent van de volwassenen die eerder aan neurodermitis hadden geleden, vertoont soms nog steeds eczeem of heeft een zeer gevoelige huid. Als atopische dermatitis nog steeds bestaat op volwassen leeftijd, zijn de recidieven meestal milder dan in de kindertijd.
Neurodermitis: preventie
Als het om preventie gaat, wordt bij atopische dermatitis onderscheid gemaakt tussen twee varianten:
- Als u al neurodermitis heeft, kunnen passende maatregelen acute opflakkeringen voorkomen. Dit wordt secundaire preventie genoemd.
- Primaire preventie gaat over het voorkomen van neurodermitis vanaf het begin.
Voorkom opflakkeringen van eczeem
De meeste patiënten met atopische dermatitis hebben een terugval in de herfst en de winter. In de lente en zomer daarentegen verbetert de teint vaak. Hoe sterk de individuele aanvallen zijn, hoe lang ze duren en hoe vaak ze voorkomen, is niet te voorspellen.
Maar er is veel dat kan worden gedaan om een aanval van atopische dermatitis te voorkomen. Dit omvat vooral het vermijden of op zijn minst verminderen van de individuele triggers. Hier zijn enkele tips om dit te doen:
- Patiënten met atopische dermatitis met een voedselallergie dienen het betreffende voedsel te vermijden.
- In het geval van andere allergieën (bijv. voor pollen, huisstofmijten, dierenhaar, enz.), dienen patiënten met atopische dermatitis de allergie-trigger zoveel mogelijk te vermijden.
- Mensen met neurodermitis moeten kleding dragen die zacht en huidvriendelijk is (bijvoorbeeld van katoen, linnen of zijde). Aan de andere kant dragen ze vaak wollen kleding niet goed op hun huid. Nieuwe kleding moet altijd grondig worden gewassen en gespoeld voordat u ze voor de eerste keer draagt.
- Sigarettenrook verhoogt de symptomen van atopische dermatitis. Een huishouden waarin een persoon met atopische dermatitis leeft, moet absoluut rookvrij zijn.
- Veel reinigings-, verzorgings- en cosmetische producten bevatten stoffen die de gevoelige huid van neurodermitis extra irriteren. De arts of apotheker kan producten aanbevelen die ook geschikt zijn voor atopische dermatitis.
- Ongunstige klimatologische omstandigheden (reizen naar warme landen, droge lucht door airconditioning, enz.) moeten ook worden vermeden door patiënten met neurodermitis.
- Bij neurodermitis zijn enkele weken kuren in een zogenaamd stimulerend klimaat (Noordzee, hoge bergen etc.) zeer aan te raden. Het bevordert de genezing van eczeem en kan nieuwe opflakkeringen voorkomen.
- Ontspanningstechnieken zoals autogene training, progressieve spierontspanning, yoga of meditatie helpen tegen de uitlokkende factoren stress en spanning.
- Regelmatige uitwisseling met andere patiënten met atopische dermatitis in een zelfhulpgroep kan de getroffenen helpen om beter met hun ziekte om te gaan. Dit verhoogt het mentale welzijn en kan zo nieuwe aanvallen voorkomen. Zelfhulpgroepen zijn vooral nuttig voor kinderen en adolescenten: velen schamen zich voor hun slechte huid of worden ermee gepest.
Ook voor adolescenten en volwassenen met neurodermitis is het kiezen van het juiste beroep cruciaal: beroepen waarbij de huid in contact komt met water, schoonmaakmiddelen, ontsmettingsmiddelen of chemische producten zijn ongeschikt voor neurodermitispatiënten. Hetzelfde geldt voor zeer vuile werkzaamheden zoals sloopwerkzaamheden. Frequent contact met dieren of meel kan ook de gevoelige huid irriteren. Ongeschikte beroepen voor atopische dermatitis zijn daarom bijvoorbeeld kappers, bakkers, banketbakkers, koks, tuinmannen, bloemisten, bouwvakkers, metaalbewerkers, elektrotechnici, verpleegsters en andere medische beroepen, evenals schoonmakers.
Verlaag het risico op atopische dermatitis
Sommige maatregelen kunnen het risico op neurodermitis en andere atopische ziekten (hooikoorts, allergisch astma, enz.) verminderen. Dit is vooral belangrijk voor risicokinderen. Dit zijn kinderen van wie de families (ouders, broers en zussen, enz.) atopische ziekten hebben.
Belangrijke tips voor het voorkomen van atopische dermatitis zijn:
- Vrouwen mogen niet roken tijdens de zwangerschap. Ook na de geboorte moeten kinderen opgroeien in een rookvrij huishouden. Dit verlaagt het risico op neurodermitis en andere atopische ziekten.
- Baby's moeten gedurende ten minste vier maanden volledig borstvoeding krijgen. Dit voorkomt het ontstaan van neurodermitis, hooikoorts en dergelijke.
- Moeders die borstvoeding geven, moeten een uitgebalanceerd dieet volgen. Vis wordt ook aanbevolen: als vrouwen vis eten tijdens de zwangerschap en borstvoeding, lijkt het risico op neurodermitis en andere atopische ziekten bij het kind te verminderen.
- Baby's die niet (volledig) borstvoeding krijgen, moeten hypoallergene (HA) zuigelingenvoeding krijgen als hun familie atopische ziekten heeft (zoals neurodermitis) (risicokinderen).
- Vanaf de 4e levensmaand kan aanvullend voedsel worden gegeven. Vis is hier ook logisch: volgens bewijs beschermt het eten van vis in het eerste levensjaar tegen atopische ziekten zoals neurodermitis.
- Kinderen die risico lopen, mogen niet opgroeien met katten. Honden daarentegen zijn geen probleem - ze verhogen het risico op allergieën niet.
Er zijn aanwijzingen dat een zogenaamd mediterraan dieet (veel plantaardig voedsel, veel vis, weinig vlees, olijfolie, enz.) ook kan beschermen tegen atopische ziekten. Hetzelfde geldt voor de consumptie van groenten, fruit, omega-3 vetzuren en melkvet. Maar dit moet nog worden onderzocht voordat we precieze voedingsadviezen kunnen geven voor de preventie van neurodermitis en andere atopische ziekten.
Extra informatie
Boek aanbevelingen:
- Dieet en atopische dermatitis: een praktische gids (Carmen Majovski, 2005, Eppe)
- Neurodermitis, wat kook ik voor mijn kind? Een alledaagse gids voor ouders (Gerhild Mann, Janna Flach en Karin Bauer, 2005, pala verlag gmbh)
- Neurodermitis: advies voor patiënten en familieleden (Isabel Fell, Thomas Müller, Imke Reese en Esther von Stebut, 2014, akademos Wissenschaftsverlag)
Richtlijnen:
- Richtlijn "Neurodermatitis" van de Duitse Dermatologische Vereniging (Status: 2015; update van de "Systeemtherapie voor Neurodermitis" in 2020)