Hartinfarct
en Carola Felchner, wetenschapsjournalistMarian Grosser studeerde humane geneeskunde in München. Daarnaast durfde de arts, die in veel dingen geïnteresseerd was, spannende omwegen te maken: filosofie en kunstgeschiedenis studeren, voor de radio werken en tenslotte ook voor een Netdoctor.
Meer over de expertsCarola Felchner is freelance schrijfster op de medische afdeling van en gecertificeerd trainings- en voedingsadviseur. Ze werkte voor verschillende vakbladen en online portals voordat ze in 2015 freelance journalist werd. Voordat ze aan haar stage begon, studeerde ze vertalen en tolken in Kempten en München.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.In het geval van een aanval verliezen de getroffenen gedurende korte tijd alle controle over hun lichaam, zakken ze plotseling op de grond, trillen en krampen. Waar in de Middeleeuwen al een vermoeden bestond van demonische krachten, weten we nu dat een aanval het gevolg is van een stoornis in de hersenen. Lees over wat een aanval kan veroorzaken, hoe u erop moet reageren en hoe gevaarlijk een aanval is.

Kort overzicht
- Wat is een beslaglegging? Een onvrijwillige gebeurtenis met krampachtige of trillende bewegingen, mogelijk met bewustzijnsverlies.
- Oorzaken: Meestal epilepsie, hoewel de oorzaak van de aanvallen soms bekend is (bijv. verhoogde intracraniale druk, hypoglykemie, encefalitis) en soms niet. Niet-epileptische aanvallen komen minder vaak voor, bijvoorbeeld koortsgerelateerde aanvallen bij kinderen (koortsstuipen) of aanvallen als gevolg van een beroerte.
- Eerste hulp bij een aanval: haal gevaarlijke voorwerpen uit de buurt van de betrokkene, bescherm het hoofd, breng de persoon zo nodig stabiel op zijn zij en bel de spoedarts.
- Hoe gevaarlijk is een aanval? Aanvallen gaan vaak vanzelf over. Het wordt gevaarlijk als de aanval optreedt tijdens een gevaarlijke activiteit (bijvoorbeeld autorijden, werken met een kettingzaag) of zich uit als "status epilepticus" (een aanhoudende epileptische aanval).
Toevallen: oorzaken en mogelijke ziekten
Een aanval is meestal een plotselinge, onvrijwillige gebeurtenis met krampachtige of trillende bewegingen. De getroffen persoon kan ook het bewustzijn verliezen. Soms vertoont een aanval al deze drie kenmerken, en soms niet.
Typisch wordt een aanval veroorzaakt door een storing van zenuwcellen (neuronen) in de hersenschors. De normale taak van een zenuwcel is het genereren of ontvangen en verzenden van elektrische signalen. Dit gebeurt elke seconde miljoenen keren in de hersenen, maar op een geordende manier.
Bij een cerebrale aanval (= aanval afkomstig van de hersenen) gaat echter alle orde verloren, zodat plotseling bepaalde groepen zenuwcellen tegelijkertijd ontladen en hun ongecoördineerde signalen synchroon doorgeven. Ze infecteren als het ware stroomafwaartse zenuwcellen. Figuurlijk gesproken kan een aanval ook worden omschreven als een "onweersbui in de hersenen".
Aanvallen komen meestal voor als onderdeel van epilepsie. Niet-epileptische aanvallen komen minder vaak voor.
Er zijn ook aanvallen die niet gebaseerd zijn op een neurologische aandoening in de hersenen, maar psychologische redenen hebben (bijvoorbeeld een extreem stressvolle situatie). Dit is dan een psychogene aanval.
Epileptische aanvallen
Bij de getroffenen zijn de zenuwcellen (neuronen) in de hersenen vatbaarder voor spontane en ongecoördineerde ontladingen. Dergelijke ontladingen - en daarmee epileptische aanvallen - kunnen zonder duidelijke reden optreden. Dan spreekt men van idiopathische epilepsie. Dit moet worden onderscheiden van symptomatische epilepsie, waarbij de epileptische aanvallen bekende triggers hebben. Waaronder:
- Hersenletsel: als gevolg van dergelijke verwondingen kan zich littekenweefsel vormen in de hersenen, wat op zijn beurt kan leiden tot een aanval.
- Bloedsomloopstoornissen: verminderde cerebrale doorbloeding (zoals een beroerte) leidt soms tot epileptische aanvallen.
- Tumoren of ontsteking: Soms zijn epileptische aanvallen het symptoom van een hersentumor of een ontsteking van de hersenen of hersenvliezen (encefalitis, meningitis).
- Verhoogde intracraniale druk: Verhoogde druk in de hersenen (bijvoorbeeld als gevolg van een verwonding) kan ook epileptische aanvallen bevorderen.
- Stofwisselingsstoornissen: Soms kan een lage bloedsuikerspiegel (hypoglykemie) worden geïdentificeerd als oorzaak van convulsies.
- Zuurstoftekort: Als hypoxie lang aanhoudt, zal het lichaam uiteindelijk onderbevoorraad worden. In de hersenen kan het gebrek aan zuurstof onder meer epileptische aanvallen veroorzaken.
- Optische prikkels: Bij sommige mensen veroorzaakt bijvoorbeeld stroboscooplicht in de disco een aanval.
- Vergiftiging: Geneesmiddelen zoals tricyclische antidepressiva kunnen bijvoorbeeld epileptische aanvallen veroorzaken.
- Drugs zoals alcohol: Als een alcoholist bijvoorbeeld door ontwenningsverschijnselen gaat, kunnen epileptische aanvallen optreden.
Een enkele aanval wordt (nog) geen epileptische aanval genoemd.
Niet-epileptische aanvallen
Sommige mensen hebben epileptische aanvallen, maar ze hebben geen epilepsie. Dergelijke niet-epileptische aanvallen zijn niet gebaseerd op een verhoogde gevoeligheid van de neuronen voor aanvallen - ze worden eerder veroorzaakt door een omkeerbare aandoening in de hersenen of een andere aandoening die de hersenen irriteert, zoals:
- Hoofd wond
- hartinfarct
- infectie
- medicatie
- Verdovende middelen
- bij kinderen: koorts (koortsstuipen)
Er moet onderscheid worden gemaakt tussen toevallen en andere ziekten en aandoeningen die kunnen leiden tot spierkrampen. Een tetanusinfectie (tetanus) leidt bijvoorbeeld tot spierkrampen over het hele lichaam.
Eerste hulp bij een aanval
Als je iemand een aanval ziet krijgen, kun je het beste kalm blijven - ook al is zo'n kramp in het hele lichaam vaak een beangstigend gezicht. De aanval stopt meestal vanzelf na een paar minuten. Anders zijn de volgende aanbevelingen van toepassing:
- verwijder gevaarlijke voorwerpen die zich dicht bij de stuiptrekking bevinden, zodat hij zichzelf niet verwondt.
- hoofd beschermen (bijvoorbeeld met een kussen)
- houd het slachtoffer niet vast
- Steek geen voorwerpen in de mond als bijtwig (bijv. lepels) - er bestaat een risico op verwonding en het risico dat de patiënt het voorwerp inademt of inslikt.
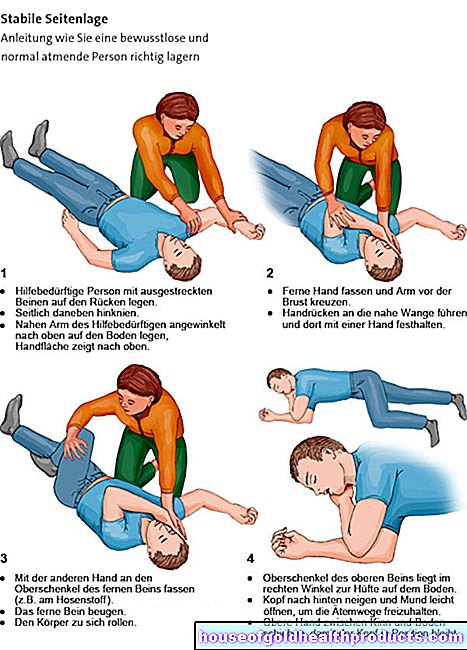
- Zet de luchtwegen vast door de patiënt in een liggende of stabiele zijligging te draaien.
- Bel een ambulance als de aanval langer dan vijf minuten duurt.
Als bekend is dat de patiënt al wordt behandeld voor epileptische aanvallen, hoeft u geen arts te raadplegen als de aanval gering is. Bij een eerste aanval is het echter altijd raadzaam om een arts te waarschuwen.
Hoe gevaarlijk is een aanval?
Enkele aanvallen zijn meestal niet gevaarlijk en gaan vanzelf over. Een epileptische aanval die langer dan vijf minuten duurt (status epilepticus) is echter levensbedreigend. Daarom moet in dergelijke gevallen de spoedarts onmiddellijk worden gewaarschuwd!
In principe kan het ook gevaarlijk zijn als iemand een aanval krijgt in een gevaarlijke situatie - bijvoorbeeld achter het stuur van een auto of bij werkzaamheden op het dak of met een kettingzaag. Epilepsiepatiënten moeten dit ter harte nemen, zelfs als de laatste aanval lang geleden is geweest.
Als een epilepticus minimaal een jaar geen epileptische aanval heeft gehad, mag hij normaal gesproken weer privé autorijden. Hierop zijn uitzonderingen, bijvoorbeeld bij therapieresistente epilepsie.
Epileptische aanvallen: wat doet de dokter?
Eerst verduidelijkt de arts of u daadwerkelijk een aanval heeft gehad. Om dit te doen, moet hij andere oorzaken uitsluiten die soortgelijke symptomen kunnen veroorzaken. Als de patiënt daadwerkelijk een aanval heeft, is het belangrijk om de oorzaak op te helderen en, indien nodig, de behandeling te starten.
Een aanval diagnosticeren
De exacte beschrijving van de symptomen - hetzij door de patiënt zelf, hetzij door familieleden - kan al heel nuttig zijn. Daarnaast vraagt de arts onder andere:
- Hoe lang duurde de aanval?
- Wat ging er aan de aanval vooraf? (Soms treden er kort van tevoren ongewone gewaarwordingen op, zoals tintelingen in de maag of een ongewone geur, of heeft de patiënt een voorgevoel dat er een aanval gaat volgen)
- Hoe snel herstelde u/de patiënte na de aanval?
- Zijn er factoren die de aanval kunnen veroorzaken (geluiden, knipperende lichten, enz.)?
- Als er een reeds bestaande of onderliggende ziekte is (bijv.herseninfectie) of een recent hoofdletsel?
- Gebruikt u/gebruikt de patiënt dorgen zoals alcohol? Vindt er momenteel een intrekking plaats?
De hersengolven van de patiënt worden vervolgens gemeten en geregistreerd met behulp van elektro-encefalografie (EEG) om eventuele afwijkingen op te sporen. De arts kan ook proberen om tijdens de meting een aanval uit te lokken - bijvoorbeeld door bepaalde lichtprikkels te gebruiken of door de patiënt bewust te hyperventileren.
Een EEG kan ook over een langere periode worden vastgelegd. Ook is er de mogelijkheid om de patiënt hierbij te filmen (video EEG-monitoring) zodat de arts precies kan zien wat er gebeurt tijdens een (mogelijke) volgende aanval.
Om mogelijke oorzaken van aanvallen te identificeren, kan de arts ook computertomografie (CT) of magnetische resonantiebeeldvorming (MRI, magnetische resonantiebeeldvorming) gebruiken om gedetailleerde dwarsdoorsnedebeelden van de hersenen te maken. Het kan structurele veranderingen (zoals een beroerte) aan het licht brengen die epileptische aanvallen kunnen veroorzaken.
Bloedonderzoek kan bijvoorbeeld aanwijzingen geven over stofwisselingsstoornissen die epileptische aanvallen uitlokken. Urinetests kunnen ook nuttig zijn, bijvoorbeeld om medicijnen op te sporen die de patiënt niet heeft gemeld.
Indien nodig worden verdere onderzoeken aangegeven. Dit omvat bijvoorbeeld het nemen en analyseren van een monster van het hersenvocht (lumbale punctie) als een herseninfectie wordt vermoed als oorzaak van aanvallen.
Een aanval behandelen
Bij aanvallen wordt geprobeerd de oorzaak te behandelen. Als bijvoorbeeld hypoglykemie de aanval heeft uitgelokt, krijgt de patiënt glucose (bijvoorbeeld als infuus). Daarnaast zal de arts, indien mogelijk, de oorzaak van de lage suikerspiegel (bijvoorbeeld diabetes) behandelen.
In de meeste gevallen worden aanvallen veroorzaakt door epilepsie. Een langdurige, individueel op maat gemaakte behandeling kan dan nodig zijn om verdere aanvallen te voorkomen. Een dergelijke anti-epileptische therapie kan omvatten:
- anti-epileptica (anti-epileptica of anti-epileptica genoemd)
- Vermijden van mogelijke triggers (bijv. overmatig alcoholgebruik, gebrek aan slaap)
- mogelijk chirurgische ingreep aan de hersenen
Epileptische aanvallen: wanneer moet u naar een arts?
Iedereen die ooit een aanval heeft gehad, moet altijd een arts raadplegen - ongeacht hoe ernstig de aanval was. Het is belangrijk dat de oorzaak duidelijk is. De specialist die verantwoordelijk is voor aanvallen is een neuroloog.
Soms merken de getroffenen niet eens dat ze een aanval hebben of hebben gehad (bijvoorbeeld bij ziekteverzuim). Buitenstaanders die het opmerken, dienen dit dan aan de betrokkene te melden.
Tags: therapieën parasieten tijdschrift