Hooikoorts: wie helpt de allergievaccinatie?
Christiane Fux studeerde journalistiek en psychologie in Hamburg. De ervaren medisch redacteur schrijft sinds 2001 tijdschriftartikelen, nieuws en feitelijke teksten over alle denkbare gezondheidsonderwerpen. Naast haar werk voor is Christiane Fux ook actief in proza. Haar eerste misdaadroman verscheen in 2012 en ze schrijft, ontwerpt en publiceert ook haar eigen misdaadspelen.
Meer berichten van Christiane Fux Alle inhoud van wordt gecontroleerd door medische journalisten.Dag, hooikoorts! De herfst is ideaal om te starten met specifieke immunotherapie. Een nieuwe test zou binnenkort kunnen voorspellen wie daadwerkelijk getroffen zal worden door de complexe behandeling.
Ondertussen begint het vaak in de winter: gelokt door warme wind dwarrelt het eerste stuifmeel door de lucht. Voor hooikoortspatiënten begint de periode van lijden steeds vroeger. Antihistaminica kunnen verlichting brengen, maar ze dempen alleen de allergische reacties. .
"De oorzaken van een allergie worden momenteel alleen aangepakt door specifieke immunotherapie", zegt Dr. Adam Chaker, hoofd Allergiepolikliniek van de Universiteitskliniek rechts van de Isar, in gesprek met
Driejarige therapiemarathon
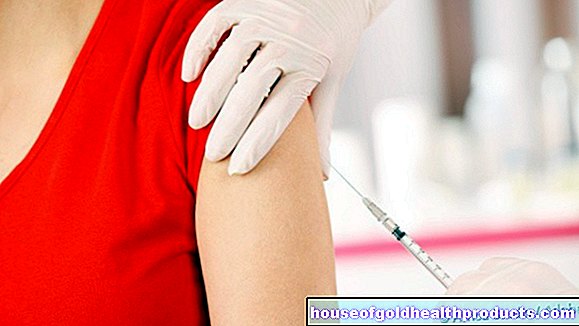
Mensen met allergieën moeten echter enige moeite doen voor de therapie die voorheen bekend stond als "desensibilisatie": afhankelijk van het medicijn moeten ze in de eerste één tot zes weken een tot twee kleine en vervolgens gestaag toenemende doses van het betreffende allergeen injecteren . Dergelijke ‘vaccinaties’ tegen hooikoorts bevatten bijvoorbeeld eiwitten uit het betreffende stuifmeel. U kunt dit niet zelf doen: In het geval dat er ernstige allergische reacties optreden, moet de spuit in de medische zorg worden geplaatst.
Daarna is gedurende drie jaar om de paar weken een andere spuit nodig. Het idee erachter is om het lichaam te leren de onschadelijke eiwitten te verdragen in plaats van te reageren met een overmatige immuunrespons. "In principe werkt het op dezelfde manier als leren in de hersenen - we nemen prikkels waar die vaak voorkomen steeds minder", zegt de onderzoeker.
'Velen vallen voortijdig af'
Maar er is een addertje onder het gras: "Veel patiënten stoppen voortijdig met de behandeling", zegt Chaker. Het is voor hen te ingewikkeld en te omslachtig. Maar bovenal helpt het niet iedereen, ook al houden ze de therapie tot het einde vol.
Het team rond Chaker en zijn collega prof.dr. Carsten Schmidt-Weber van het Helmholtz Zentrum München hebben nu een methode ontwikkeld die kan voorspellen voor welke patiënten de spuitmarathon zich waarschijnlijk gaat uitbetalen.
De onderzoekers uit München observeerden nauwgezet hoe het menselijke immuunsysteem reageert op de specifieke immunotherapie. En ontdekte een aantal voorheen onbekende mechanismen.
Bovenal hebben ze een nieuwe hoofdrolspeler in het allergiedrama geïdentificeerd: de zogenaamde regulerende B-cellen. Ze werken als een antagonist voor de immuuncellen die anders de allergie voeden. "De regulerende B-cellen zijn in deze context tot nu toe nauwelijks in aanmerking genomen", zegt de onderzoeker. Ze verschijnen voornamelijk in de eerste behandelingshandeling. Pas later stappen andere afweercellen het toneel op en nemen hun werk over: de regulerende T-cellen.
Vroege test toont kansen op succes
Wat echter vooral opwindend is voor patiënten, is dat de kans op succes van de therapie al vroeg kan worden beoordeeld aan de hand van het aantal regulerende B-cellen. Als het afweersysteem van het lichaam aan het begin van de therapie een groot aantal van hen mobiliseert en als het aantal bepaalde T-cellen (T17-cellen) tegelijkertijd bijzonder laag is, is de kans groot dat de behandeling werkt.
De onderzoekers zagen dit verband bij 30 van hun 32 proefpersonen die ernstig last hadden van hooikoorts. Deze kregen na drie jaar minder en minder ernstige allergiesymptomen, hadden minder medicatie nodig en hun kwaliteit van leven was meer verbeterd. Bij de anderen verslechterde de toestand zelfs - wat echter eerder te wijten is aan een atypisch, agressief beloop van de ziekte dan aan de therapie, vermoedt Chaker, die dergelijke gevallen ook uit zijn kantooruren kent.
Geduld is vereist
“Als onze test klaar is voor serieproductie, kunnen we patiënten met weinig kans op succes een uitgebreide behandeling besparen. Als het resultaat echter positief is, biedt de test goede argumenten om de driejarige therapie tot het einde voort te zetten', legt Chaker uit.
Omdat de patiënten uithoudingsvermogen moeten hebben - dit wordt ook ondersteund door de studie. Drie jaar lang slingert de verhouding van regulerende en allergieverwekkende cellen heen en weer, mede afhankelijk van de pollenbelasting in de lucht. "Als ik in deze periode van oscillatie afbreek, is de kans groot dat de vaccinatie niet gaat werken", zegt Chaker. Pas na drie jaar stabiliseert het heen en weer gaan van de immuuncellen en is het succes blijvend.
De meeste patiënten voelden echter een verbetering in het eerste jaar. "Het enkele feit dat je naar de dokter gaat, vermindert de symptomen", zegt de ervaren allergoloog. Ongeveer 30 procent van het effect was te wijten aan zo'n placebo-effect.
Omgekeerd, als de symptomen net zo sterk of sterker zijn dan in het voorgaande jaar, betekent dit niet dat de therapie niet werkt. "Misschien is het aantal pollen gewoon veel sterker tijdens het seizoen", zegt Chaker. Alleen al in het voorjaar van 2018 waren er drie keer zoveel berkenpollen op de weg als gebruikelijk en was het moeilijk voor mensen met een allergie. "In dergelijke gevallen stoppen velen met de therapie, ook al werkt het echt", zegt de allergoloog.
Goede kansen voor iedereen die doorzet
Over het algemeen is de kans groot dat de spuitmarathon ook gaat werken. Een pollenallergiepatiënt heeft een kans van 70 tot 90 procent dat de specifieke immunotherapie zal werken zonder bijkomende complicaties. Dit betekent niet alleen minder hinderlijke symptomen, minder acute medicatie en een betere kwaliteit van leven - het betekent ook een significant verminderd risico dat hooikoorts in astma verandert. Voor mensen met een huisstofallergie, waartegen ook vaak specifieke immunotherapie wordt toegepast, ligt die met 30 tot 70 procent iets lager.
Waarom het soms niet lukt
“Maar dat geldt alleen als de allergenen goed gekarakteriseerd zijn”, zegt de allergoloog. "Goed gekarakteriseerd" betekent dat u precies weet waarvoor de patiënten allergisch zijn. Dit is niet gemakkelijk te achterhalen en moet altijd worden gecontroleerd door een ervaren allergoloog. Want als de juiste allergenen niet in de vaccinampul zitten, kan de specifieke immunotherapie logischerwijs niet werken.
Zelfs in gecompliceerde gevallen, waarbij de patiënten al allergisch astma hebben ontwikkeld of allergisch zijn voor veel verschillende allergenen, wordt het moeilijker en neemt het slagingspercentage van immunotherapie af.
En welke medicatie je kiest, kan ook van invloed zijn op het succes. Er zijn aanwijzingen dat therapeutische middelen die sneller werken en de vervelende eerste dosisverhogingsfase van zes naar een week verkorten, minder effectief zijn dan de lange versie.
De belangrijkste boodschap is volgens Chaker: “De allergievaccinatie werkt!” Nu is het zaak om uit te zoeken waarom sommige patiënten er nog steeds geen baat bij hebben. De bevindingen uit het huidige onderzoek vormen hiervoor de eerste cruciale basis.
Tags: alcohol alternatief medicijn therapieën