Seminoom
en Martina Feichter, medisch redacteur en bioloogFlorian Tiefenböck studeerde humane geneeskunde aan de LMU München. Hij kwam in maart 2014 als student bij en ondersteunt sindsdien de redactie met medische artikelen. Na het behalen van zijn medische licentie en praktijkwerk in de interne geneeskunde aan het Universitair Ziekenhuis Augsburg, is hij sinds december 2019 een vast lid van het-team en zorgt hij onder meer voor de medische kwaliteit van de-tools.
Meer berichten van Florian TiefenböckMartina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.
Seminoma is de meest voorkomende vorm van zaadbalkanker. Het wordt meestal geopereerd en - afhankelijk van het stadium - verder behandeld, bijvoorbeeld met chemotherapie of bestraling. Over het algemeen heeft het seminoom een betere prognose dan de andere kwaadaardige testiculaire tumoren. Ontdek hier alles wat u moet weten over de seminoom.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. C62
Seminoom: algemeen
Seminoma is de meest voorkomende vorm van zaadbalkanker. Het is een van de zogenaamde kiemceltumoren (germinale tumoren) en ontwikkelt zich vanuit de spermatogonia. Dit zijn voorlopers van de mannelijke geslachtscellen (sperma). Andere kiemceltumoren van de zaadbal worden gegroepeerd onder de term niet-seminoom. Ze komen voort uit verschillende andere soorten weefsel.
Onderzoekers nemen aan dat zowel seminomen als niet-seminomen voortkomen uit hetzelfde voorbereidende stadium - gedegenereerde cellen van embryonale ontwikkeling in de baarmoeder. Dit voorbereidende stadium van testiculaire tumoren wordt testiculaire intra-epitheliale neoplasie (TIN) genoemd. Het zeer zeldzame "spermatocytisch seminoom" is een uitzondering: het ontwikkelt zich niet uit de TIN, maar rechtstreeks uit spermavormende cellen, d.w.z. pas tijdens de uiteindelijke spermavorming.
De Wereldgezondheidsorganisatie onderscheidt ook andere subtypes van het seminoom. Deze omvatten het klassieke seminoom en seminoom, die ook cellen van andere soorten weefsel (zoals bind- en steunweefsel) bevatten. Maar die laatste zijn zeer zeldzaam. Om welk type zaadbalkanker het precies gaat, kan door een patholoog worden bepaald door het verwijderde tumorweefsel te onderzoeken.
De gemiddelde leeftijd van seminoompatiënten ligt rond de 40 jaar.
Seminoom: symptomen
Een voelbare, pijnloze verharding in het scrotum is een van de belangrijkste tekenen van zaadbalkanker (zoals seminoom). Gewoonlijk wordt slechts één testikel aangetast, meer zelden zijn beide pathologisch veranderd.
Een vergrote zaadbal kan ook een indicatie zijn van een testiculaire tumor. Het gaat vaak gepaard met een zwaar gevoel. Daarnaast kan er een trek ontstaan die kan uitstralen in de lies.
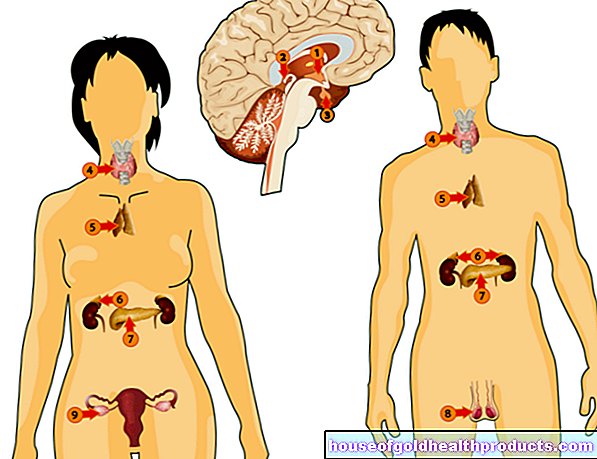
Een ander mogelijk teken van zaadbalkanker (zoals seminoom) zijn vergrote borsten, die ook pijnlijk kunnen zijn. Hormonen geproduceerd door veel testiculaire tumoren zijn verantwoordelijk voor borstgroei.
Zie Symptomen van zaadbalkanker voor meer informatie over de tekenen van zaadbalkanker (zoals seminoom).
Seminoom: oorzaken en diagnose
Het is niet precies bekend waarom sommige mannen een seminoom (of een andere vorm van zaadbalkanker) ontwikkelen. We kennen nu echter verschillende risicofactoren die een dergelijke kwaadaardige tumor bevorderen:
Dienovereenkomstig lopen mannen die in het verleden teelbalkanker hebben gehad, een bijzonder risico. Een niet-ingedaalde zaadbal verhoogt ook het risico op een kwaadaardige testiculaire tumor - zelfs als deze operatief is gecorrigeerd. Genetische factoren lijken ook een rol te spelen bij het ontstaan van seminomen (of zaadbalkanker). In sommige families komt dezelfde tumor vaker voor. Voor meer informatie over deze en andere risicofactoren voor zaadbalkanker, zie Testicular Cancer: oorzaken en risicofactoren.
Hoe kan een seminoom worden gediagnosticeerd?
In een uitgebreid gesprek (anamnese) vraagt de arts de patiënt uitgebreid naar de symptomen (zoals knobbeltjes in de testikels). Hij vraagt ook naar mogelijke risicofactoren zoals eerdere teelbalkanker of niet-ingedaalde testikels. Patiënten moeten ook aan hun arts rapporteren over testiskanker bij hun naaste familieleden.
Dit wordt gevolgd door een lichamelijk onderzoek. De arts zal onder meer zowel de testikels als de borst palperen. Een uitgebreide bloedtest levert ook belangrijke informatie op. Als bijvoorbeeld de bloedspiegel van het eiwit AFP (alfa-fetoproteïne) wordt verhoogd, kan dit duiden op zaadbalkanker - vooral een zogenaamd niet-seminoom. In het geval van een seminoom daarentegen is de AFP-waarde normaal.
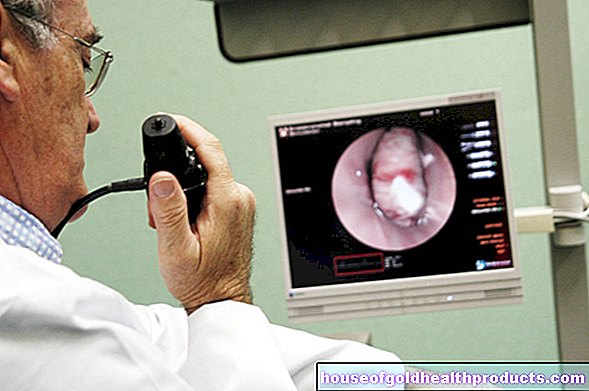
Beeldvormingsprocedures zoals computertomografie helpen bij het bepalen van de verspreiding van de tumor.
Meer over noodzakelijke onderzoeken bij een vermoeden van zaadbalkanker of zaadbalkanker leest u bij Zaadbalkanker: onderzoeken en diagnose.
Seminoom: behandeling
Net als bij andere soorten zaadbalkanker, is een operatie de eerste stap in de behandeling van seminoom: de chirurg verwijdert de zieke zaadbal, bijbal en zaadstreng. Deze verplichte procedure wordt ablatio testis of orchidectomie genoemd.
In enkele gevallen is het mogelijk om niet de hele zaadbal te verwijderen, maar alleen het gedegenereerde deel. Deze procedure is met name aan te raden voor patiënten die slechts één testikel hebben. Op deze manier is de aanmaak van testosteron, die plaatsvindt in de testikels, toch gegarandeerd.
Gedeeltelijke verwijdering van de zaadbal kan ook in een ander geval nuttig zijn: zaadbalkanker treft meestal slechts één zaadbal. Voor de zekerheid neemt men echter vaak een weefselmonster van de tweede testikel en onderzoekt deze op kankercellen. Slechts ongeveer vijf procent van de zaadbalkankerpatiënten vindt wat ze zoeken - dan is er sprake van bilaterale zaadbalkanker. Indien mogelijk laat de chirurg zoveel mogelijk gezond testisweefsel achter zodat de vruchtbaarheid en de aanmaak van testosteron in ieder geval gedeeltelijk gegarandeerd zijn. Soms is het echter onvermijdelijk om beide testikels volledig te verwijderen.
Verdere behandeling na de operatie hangt af van hoe ver de tumor is gevorderd.
Seminoma: Fase I-behandeling
In stadium I is het seminoom beperkt tot de teelballen. Bij onderzoeken (zoals computertomografie, CT) kon geen betrokkenheid van de lymfeklieren en geen verdere verzakkingen van kanker (metastasen op afstand) worden gedetecteerd. Na de operatie wordt de patiënt over het algemeen als genezen beschouwd. Het is echter niet met zekerheid uit te sluiten dat de tumor niet al de kleinste uitzaaiingen heeft gevormd - zo klein dat ze met CT en ander onderzoek niet kunnen worden opgespoord. Afhankelijk van hoe groot deze mogelijkheid is, wordt de operatie gevolgd door een van de drie mogelijke vervolgbehandelingen: surveillancestrategie, bestralingstherapie of chemotherapie.
1. Monitoringstrategie
In Europa en de VS wordt bij een seminoom in de vroege stadia na de operatie meestal de "wait and see"-strategie gekozen: de patiënt wordt met regelmatige tussenpozen grondig onderzocht om een eventuele terugkeer van de kanker in een vroeg stadium te detecteren.
2. Bestralingstherapie
Voor sommige seminoompatiënten (stadium I) wordt uit voorzorg bestralingstherapie aanbevolen nadat de testikel is verwijderd: de achterkant van de buik wordt bestraald. Dit zou alle bestaande kleine kankerachtige nederzettingen in de lymfeklieren langs de buikslagader moeten elimineren. De bestraling vindt vijf dagen per week plaats gedurende een periode van twee weken.
Bestralingstherapie wordt echter alleen in speciale gevallen aanbevolen voor een stadium I-seminoom. Na jaren of decennia kan de behandeling zelf een kwaadaardige kankergezwel veroorzaken (tweede tumor).
3. Chemotherapie
Als alternatief voor bestralingstherapie kan uit voorzorg ook chemotherapie worden uitgevoerd na verwijdering van de testikels in seminomen (stadium I). De patiënten krijgen een goed verdragen medicijn dat de vermenigvuldiging van kankercellen kan remmen (cytostatisch). Chemotherapie wordt een of twee keer uitgevoerd. De patiënt hoeft hiervoor niet in het ziekenhuis te blijven (poliklinische chemotherapie).
Seminoma: behandeling in fasen IIA en IIB
Bij een seminoom in stadium II worden aangrenzende (regionale) lymfeklieren aangetast door de kankercellen (meer in IIB dan in IIA). De patiënten krijgen dan bestralingstherapie nadat de zaadbal is verwijderd.
Als bestralingstherapie om bepaalde redenen niet mogelijk is, wordt in plaats daarvan gekozen voor chemotherapie: in drie cycli krijgt de patiënt de drie cytostatica (hersengeneesmiddelen, celgif) cisplatine, etoposide en bleomycine (PEB) in een ader.
Opmerking: Klinische studies onderzoeken momenteel of een seminoom in stadium IIA of IIB effectiever kan worden behandeld met gecombineerde bestraling en chemotherapie.
Seminoma: behandeling in fasen IIC en III
Als het seminoom nog verder gevorderd is (stadium IIC en hoger), raden experts drie tot vier cycli van chemotherapie aan nadat de zaadbal is verwijderd. Ook hier worden de drie cytostatica cisplatine, etoposide en bleomycine (PEB) gebruikt.
Seminoom: ziekteverloop en prognose
Seminoma heeft een relatief goede prognose, zelfs in een vergevorderd stadium - en is over het algemeen beter dan de tweede hoofdgroep van zaadbalkanker (niet-seminomen). Een reden hiervoor is dat het seminoom minder vatbaar is voor de vorming van dochtertumoren (metastasen) dan een niet-seminoom. Daarom kunnen vrijwel alle patiënten met een seminoom stadium I worden genezen met behulp van standaardtherapie. In stadia IIA en IIB is het genezingspercentage meer dan 95 procent. In hogere seminoomstadia (van IIC) kan 80 tot 95 procent van de patiënten nog steeds met succes worden behandeld.
In sommige gevallen treedt een terugval (terugval) op nadat de behandeling is voltooid. De kans hierop hangt enerzijds af van het stadium van het eerste seminoom op het moment van diagnose: hoe verder het eerste seminoom gevorderd is, hoe groter de kans dat er later een recidief optreedt.
Anderzijds wordt het risico op terugval ook beïnvloed door het type initiële behandeling.Als bijvoorbeeld een seminoom in stadium I pas na de operatie wordt gevolgd (monitoringstrategie), is de kans op terugval groter dan wanneer de operatie wordt gevolgd door bestralingstherapie.
Over het algemeen komt een seminoom (en andere vormen van zaadbalkanker) zelden terug.
Tags: gezonde voeten alcohol drugs vaccinaties












.jpg)