Syndroom van Cushing
en Martina Feichter, medisch redacteur en bioloogMarian Grosser studeerde humane geneeskunde in München. Daarnaast durfde de arts, die in veel dingen geïnteresseerd was, spannende omwegen te maken: filosofie en kunstgeschiedenis studeren, voor de radio werken en tenslotte ook voor een Netdoctor.
Meer over de expertsMartina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.
Het syndroom van Cushing ontwikkelt zich wanneer een te grote hoeveelheid van het hormoon cortisol in het lichaam circuleert - of zijn kunstmatige tegenhanger, het medicijn cortison. De gevolgen zijn ingrijpende veranderingen in het hele lichaam: de patiënten ontwikkelen een "vollemaangezicht" en een "buffelhals". Bovendien neemt de vatbaarheid voor infecties toe, schiet de bloeddruk omhoog, ontwikkelt zich spierzwakte en een constant dorstgevoel. Lees hier de belangrijkste informatie over het "syndroom van Cushing".

Kort overzicht
- Wat is het syndroom van Cushing? Een complex van verschillende symptomen die het gevolg zijn van een overmaat van het hormoon cortisol.
- Symptomen: o.a. rompobesitas, volle maangezicht, stierenhals (buffelhals), verhoogd cholesterol, hoge bloeddruk, verminderde spiermassa, osteoporose, wondgenezingsstoornissen, perkamenthuid, verhoogde vatbaarheid voor infecties, mannelijk haartype (hirsutisme) en cyclus aandoeningen bij vrouwen, erectiestoornissen bij mannen, groeistoornissen bij kinderen, psychologische veranderingen zoals depressie)
- Oorzaken: ofwel overmatige inname van geneesmiddelen die cortison bevatten (exogeen syndroom van Cushing) of overproductie van cortisol in de bijnieren (endogeen syndroom van Cushing). Dit laatste is meestal gebaseerd op een goedaardige of kwaadaardige tumor (bijvoorbeeld tumor van de hypofyse of bijnier).
- Diagnostiek: anamnese (anamnese), lichamelijk onderzoek, bloedonderzoek, beeldvormend onderzoek bij vermoeden van een tumor
- Behandeling: stopzetting van cortisone-bevattende geneesmiddelen (exogeen syndroom van Cushing), tumorbehandeling door middel van chirurgie, bestralingstherapie, chemotherapie of adrenostatische geneesmiddelen (endogeen syndroom van Cushing)
Cushing-syndroom: beschrijving
Artsen spreken van een “syndroom” wanneer er meerdere symptomen tegelijk aanwezig zijn. In het geval van het syndroom van Cushing zijn er eigenlijk veel symptomen. De oorzaak is een te hoge concentratie van het hormoon cortisol. In de juiste dosering is cortisol essentieel in het menselijk lichaam. Maar als het er in overvloed is (hypercortisolisme), kan cortisol op veel verschillende schakelpunten in het lichaam problemen veroorzaken en zo leiden tot het volledige beeld van het syndroom van Cushing.
De inactieve voorloper van cortisol in het lichaam wordt cortison genoemd. Er zijn ook medicijnen die in de volksmond cortisone worden genoemd. Om precies te zijn, dit zijn synthetisch geproduceerde glucocorticoïden. Als ze in een te hoge dosis worden toegediend, kan zich ook het syndroom van Cushing ontwikkelen (zie hieronder: Exogeen syndroom van Cushing).
Syndroom van Cushing: hoe cortisol werkt
Cortisol is een essentieel hormoon dat tal van functies heeft. Het staat ook bekend als het stresshormoon omdat het meer wordt geproduceerd wanneer het lichaam permanent wordt blootgesteld aan verhoogde eisen.
Cortisol activeert degraderende (katabolische) stofwisselingsprocessen, waardoor er meer energierijke verbindingen in de vorm van koolhydraten, vetten en eiwitten beschikbaar zijn voor het lichaam - het lichaam wordt dus voldoende van energie voorzien. Het cortisol grijpt in op verschillende metabolische niveaus:
- Het zorgt indirect (via genexpressie) voor de aanvoer van suiker (via glucogenese in de lever), eiwitten (voornamelijk door spierafbraak) en vet. In het midden van het lichaam (maag, nek, gezicht) is er ook een verhoogde vetopslag.
- Verder veroorzaakt cortisol een afbraak van collageen, bindweefsel en botmateriaal, wat bij overmaat leidt tot afbraak (atrofie) van de huid en een afname van de botdichtheid.
- Cortisol verhoogt de bloeddruk door het hartminuutvolume te verhogen en de bloedvaten te vernauwen.
- Ten slotte speelt cortisol ook een belangrijke immunosuppressieve rol door de immuun- en ontstekingsreacties tot op zekere hoogte te remmen. Dit is ook de reden waarom cortisol als medicijn van groot belang is.
Cushing-syndroom: symptomen
Door de diverse functies van cortisol in het lichaam zijn de symptomen van het syndroom van Cushing heel verschillend:
- Obesitas van de romp: bij het syndroom van Cushing wordt meer vet opgeslagen op de romp van het lichaam. Daarom hebben de getroffenen meestal een enorme maag ("bierbuik"). Benen en armen daarentegen zijn slank.
- Volle maan gezicht / maangezicht: Een gezicht dat rond en rood is door vetophopingen is ook typerend voor het syndroom van Cushing.
- Stierenhals (buffelhals): Er wordt ook meer vet afgezet in het nekgebied.
- Hoog cholesterol: De hoeveelheid cholesterol in het bloed is vaak hoog bij het syndroom van Cushing.
- Hoge bloeddruk: Veel mensen met het syndroom van Cushing hebben een hoge bloeddruk.
- Diabetische metabole situatie: Door de verhoogde suikerconcentratie in het bloed (hyperglykemie) en een verhoogde afgifte van insuline, treedt bij het syndroom van Cushing een metabole situatie op die sterk lijkt op die van diabetes mellitus (diabetes). De hoge suikerspiegels in het bloed veroorzaken een verhoogd dorstgevoel en frequent urineren.
- Spierzwakte en verminderde botdichtheid: als onderdeel van het syndroom van Cushing breken spieren en botweefsel af. Dit vermindert de spiermassa en ontwikkelt osteoporose.
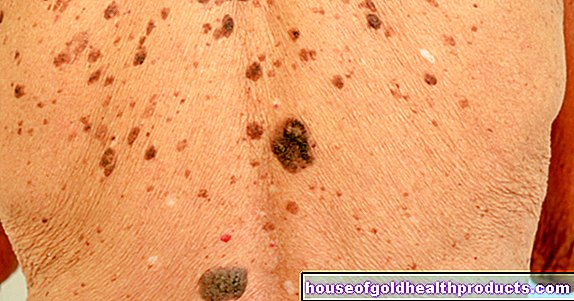
- Huidveranderingen: De huid lijdt ook aan het syndroom van Cushing - de huid wordt dun (perkamenten huid) en soms ontstaan er rode striae (striae rubrae), voornamelijk op de buik. Verslechterde wondgenezing en episodes van acne en steenpuisten zijn ook mogelijk.
- Verhoogde vatbaarheid voor infecties: vanwege de algemene onderdrukking van het immuunsysteem bij het syndroom van Cushing zijn de getroffenen vatbaar voor infecties - de ene verkoudheid jaagt bijvoorbeeld vaak op de andere.
- Psychologische veranderingen: Soms gaat het syndroom van Cushing ook gepaard met psychologische veranderingen zoals depressie.
- Vermannelijking: Vrouwen met het syndroom van Cushing kunnen vermannelijken (virilisme) - er ontstaat meer lichaamshaar in gebieden die typisch zijn voor mannen (hirsutisme) en bij menstruatiestoornissen.
- Impotentie: Mannen met het syndroom van Cushing ontwikkelen vaak impotentie.
- Verminderde groei: Bij kinderen belemmert het syndroom van Cushing de groei door een indirecte remming van groeihormoon.
Cushing-syndroom: oorzaken
Gevraagd naar de oorzaak, moet men eerst onderscheid maken tussen het exogene syndroom van Cushing en het endogene syndroom van Cushing. Exogeen betekent dat het van buitenaf tot stand komt. Het endogene syndroom van Cushing daarentegen ontstaat door een storing of ziekte in het lichaam.
Exogeen Cushing-syndroom
Een exogeen Cushing-syndroom is meestal het gevolg van een overmatige inname van glucocorticoïden (cortison) als onderdeel van een medicamenteuze behandeling. Men spreekt dan van iatrogeen Cushing-syndroom (iatrogeen = veroorzaakt door een arts of medische therapie).
De werkzame stof cortison heeft (nadat het in het lichaam is omgezet in cortisol) een ontstekingsremmende en immunosuppressieve werking op het immuunsysteem. Het wordt daarom bijvoorbeeld gebruikt voor de behandeling van chronische inflammatoire darmziekten (ziekte van Crohn, colitis ulcerosa), astma, multiple sclerose en veel auto-immuunziekten. In dergelijke gevallen wordt cortison meestal systemisch toegediend, bijvoorbeeld als tablet of infusie. Als het per ongeluk een overdosis krijgt, kan het exogene Cushing-syndroom ontstaan. Het is daarom belangrijk dat de cortisonetherapie altijd onder medisch toezicht wordt uitgevoerd.
De dosis glucocorticoïden die het syndroom van Cushing bij een patiënt veroorzaakt, wordt de drempel van Cushing genoemd.
Endogeen syndroom van Cushing
Het endogene syndroom van Cushing is ook gebaseerd op een teveel aan glucocorticoïden/cortisol. Hier ontstaat dit echter in het lichaam zelf. Het endogene syndroom van Cushing is veel zeldzamer dan de exogene variant. Vrouwen worden significant vaker getroffen dan mannen.
De regulering van de productie van cortisol
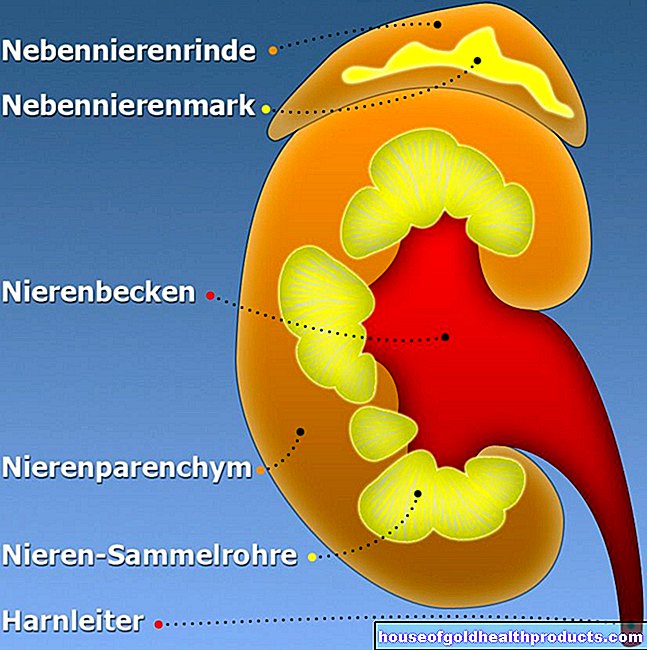
Cortisol wordt geproduceerd in de bijnieren, meer bepaald in de zogenaamde bijnierschors. Daar worden ook andere hormonen aangemaakt: androgenen (mannelijke geslachtshormonen zoals testosteron) en aldosteron (belangrijk voor de regulering van de water- en natriumhuishouding).
De productie van cortisol vindt niet willekeurig plaats, maar is onderhevig aan complexe regulering door hogere controleorganen. Het eerste controlepunt is de hypofyse. Het hormoon adrenocorticotropine (ACTH) wordt geproduceerd in de voorkwab. Het stimuleert de activiteit van de bijnierschors. Simpel gezegd betekent dit: hoe meer ACTH er in de hypofyse wordt gevormd, hoe meer hormonen (voornamelijk cortisol) de bijnierschors produceert.
De productie van ACTH in de hypofyse wordt op zijn beurt gecontroleerd door het diencephalon, of meer precies door de hypothalamus.Dit fungeert als een extra controlepunt voor de cortisolproductie: de hypothalamus vormt CRH (corticotropine-releasing hormone), dat de ACTH-productie in de hypofyse verhoogt - en dus indirect de cortisolproductie verhoogt.
De zelfcontrole van de vorming van cortisol vindt nu plaats met behulp van een controlecircuit tussen CRH, ACTH en cortisol: als er voldoende cortisol in het bloed circuleert, remt het de afgifte van CRH en ACTH in de hypothalamus of in de hypofyse - en dus indirect de verdere cortisolproductie. Hierbij geldt: hoe hoger het cortisolgehalte in het bloed, hoe meer CRH en ACTH worden geremd en hoe minder nieuw cortisol op zijn beurt in de bijnierschors wordt gevormd.
Op deze manier wordt een teveel aan cortisol automatisch voorkomen in een gezond organisme. Als deze regelkring echter op een gegeven moment wordt verstoord, kan de cortisolproductie uit de hand lopen en leiden tot endogeen Cushing-syndroom. Afhankelijk van waar de aandoening zich bevindt, wordt bij het endogene syndroom van Cushing onderscheid gemaakt tussen een ACTH-afhankelijke en een ACTH-onafhankelijke variant:
ACTH-afhankelijk syndroom van Cushing
ACTH-afhankelijk Cushing-syndroom is verantwoordelijk voor ongeveer 85 procent van alle gevallen van endogeen Cushing-syndroom. Het is gebaseerd op een overmaat van het hypofysehormoon ACTH. Als gevolg hiervan wordt de bijnierschors gestimuleerd om overmatig cortisol te produceren.
Dat er te veel ACTH wordt aangemaakt, is meestal te wijten aan een kleine tumor (microadenoom) van de hypofyse. Meer zelden is een overactieve hypopthalamus de schuldige: de hypothalamus produceert te veel CRH, wat de ACTH-vorming in de hypofyse te sterk stimuleert. Maar of de verhoogde ACTH-vorming uiteindelijk afkomstig is van de hypofyse of van de hypothalamus - in beide gevallen spreekt men van centraal syndroom van Cushing (ook wel de ziekte van Cushing genoemd). Want de oorzaak van het ACTH-overschot ligt in het centrale zenuwstelsel (hersenen).
Naast het centrale syndroom van Cushing is er ook het ectopische (paraneoplastische) syndroom van Cushing: het ontstaat meestal uit een tumor buiten de hypofyse die ACTH produceert en zo de ongereguleerde cortisolvorming in de bijnieren verhoogt. Deze ACTH-producerende tumoren omvatten bijvoorbeeld kleincellig bronchiaal carcinoom (vorm van longkanker) en zeldzame colontumoren. Soms is het ectopische syndroom van Cushing ook te wijten aan een CRH-producerende tumor: het stimuleert de aanmaak van ACTH in de hypofyse overmatig en daarmee ook de aanmaak van cortisol.
ACTH-onafhankelijk syndroom van Cushing
Ongeveer 15 procent van de gevallen van endogeen Cushing-syndroom ontstaat onafhankelijk van ACTH direct in de bijnierschors: ondanks een normaal ACTH-niveau produceert de bijnierschors te veel cortisol. Artsen spreken ook van het bijniersyndroom van Cushing (bijnier = aantasting van de bijnieren).
De oorzaak is meestal een cortisol-producerende tumor in de bijnierschors. Bij volwassenen is het meestal een goedaardige tumor (adenoom), bij kinderen is het vaker een kwaadaardige tumor (carcinoom). Zeer zelden is een excessieve toename van het bijnierweefsel (hyperplasie) verantwoordelijk voor het ACTH-onafhankelijke (bijnier) Cushing-syndroom.
Te onderscheiden van deze vormen van Cushing is een overmaat aan cortisol veroorzaakt door alcoholgebruik - het door alcohol geïnduceerde "pseudo-Cushing-syndroom".
Syndroom van Cushing: wanneer moet je naar een dokter?
Als u een of meer van de bovenstaande symptomen opmerkt, moet u een arts raadplegen. Zelfs als het geen Cushing-syndroom is en er andere oorzaken achter zitten, moeten deze worden opgehelderd. Hoe eerder het syndroom van Cushing of de oorzaken ervan worden behandeld, hoe groter de kans dat het achteruitgaat.
Syndroom van Cushing: wat doet de dokter?
Als het syndroom van Cushing wordt vermoed, zal de arts eerst uitgebreid met de patiënt praten om hun medische geschiedenis te verzamelen (anamnese). Hij vraagt onder meer naar de precieze klachten. Hij vraagt ook welke medicatie de patiënt recentelijk heeft ingenomen. Het syndroom van Cushing wordt meestal veroorzaakt door bepaalde medicijnen (exogeen syndroom van Cushing).
Dit wordt gevolgd door een lichamelijk onderzoek. De arts zal onder meer de bloeddruk en het gewicht van de patiënt meten en zijn huid inspecteren.
Er kunnen verschillende tests worden gebruikt om te bepalen of er daadwerkelijk een teveel aan cortisol (hypercortisolisme) in het bloed aanwezig is en zo ja, wat de oorzaak is:
- Cortisolmeting in speeksel of bloed: Als de gemeten waarde laat in de avond aanzienlijk wordt verhoogd, spreekt dit van het syndroom van Cushing.
- 24-uurs urineverzameling: De urine die in de loop van 24 uur wordt uitgescheiden, wordt verzameld om de concentratie van vrij cortisol daarin te bepalen. Bij het syndroom van Cushing is het meetresultaat significant hoger.
- Dexamethasonremmingstest (korte test): De patiënt krijgt 's nachts de werkzame stof dexmethason. Dit geeft het lichaam een signaal dat het geen CRH en ACTH meer aanmaakt en dus ook geen cortisol meer. Als de volgende ochtend nog steeds een verhoogde cortisolspiegel in het bloed van de patiënt wordt gemeten, is het syndroom van Cushing waarschijnlijk. De verhoogde cortisolspiegel kan ook andere redenen hebben. De dexmethasonremmingstest kan ook positief zijn bij mensen zonder het syndroom van Cushing, bijvoorbeeld als ze last hebben van stress of depressie of bepaalde medicijnen gebruiken (zoals anticonceptiepillen, anti-epilepsie medicijnen).
Er zijn andere tests die kunnen worden gebruikt om het syndroom van Cushing op te helderen. Deze omvatten de insuline-hypoglykemietest (om verhoogde cortisolspiegels te detecteren), evenals de dexamethason-longtest en de CRH-stimulatietest: de laatste twee helpen om onderscheid te maken tussen de verschillende vormen van het syndroom van Cushing (centraal, paraneoplastisch of bijniersyndroom van Cushing).
Als uit laboratoriumonderzoek blijkt dat een tumor de oorzaak is van het syndroom van Cushing, wordt getracht deze met beeldvormende technieken op te sporen. Afhankelijk van de locatie van de tumor (zoals de bijnieren, hypofyse), kan echografie, computertomografie (CT) of magnetische resonantietomografie (MRI) worden gebruikt.
Cushing-syndroom: therapie
In het geval van exogeen syndroom van Cushing moeten alle medicijnen die cortisone bevatten, indien mogelijk worden gestaakt. Maar dit mag niet plotseling gebeuren! Als je een cortisonepreparaat langer dan een paar dagen slikt, remt dit de lichaamseigen cortisolproductie door de bijnieren. Als het medicijn dan abrupt wordt gestopt, bestaat het risico op een cortisoltekort - het lichaam heeft tijd nodig om weer cortisol te gaan produceren. Dat is de reden waarom cortisone-bevattende geneesmiddelen altijd moeten worden "afgebouwd" aan het einde van de therapie, d.w.z. de dosis langzaam verminderen. Het lichaam kan zich er dus aan aanpassen.
Het endogene syndroom van Cushing wordt behandeld op basis van de oorzaak. Voor tumoren, of het nu in de hypofyse of de bijnierschors is, is een operatie meestal de eerste keuze. Als een operatie niet aan de orde is, kan een tumor eventueel ook worden behandeld met bestralingstherapie of chemotherapie. Soms worden ook zogenaamde adrenostatica voorgeschreven - medicijnen die de aanmaak van cortisol in de bijnieren remmen.
voorspelling
Het exogene syndroom van Cushing kan gewoonlijk onder controle worden gebracht als u stopt met het innemen van het veroorzakende geneesmiddel of als u tenminste de dosis ervan verlaagt. Dit mag echter alleen worden gedaan in opdracht van de behandelend arts.
Als een tumor het syndroom van Cushing veroorzaakt en deze met succes kan worden behandeld, is de prognose goed. Indien onbehandeld, kan endogeen Cushing-syndroom echter mogelijk tot de dood leiden (binnen enkele maanden tot enkele jaren).
Tags: alcohol drugs slaap voetverzorging