Maculaire degeneratie
Marian Grosser studeerde humane geneeskunde in München. Daarnaast durfde de arts, die in veel dingen geïnteresseerd was, spannende omwegen te maken: filosofie en kunstgeschiedenis studeren, voor de radio werken en tenslotte ook voor een Netdoctor.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Maculadegeneratie is een van de meest voorkomende oorzaken van blindheid bij volwassenen. Het belangrijkste deel van het netvlies wordt vernietigd, zodat helder zien niet meer mogelijk is. In het ergste geval bestaat het risico op uitgebreide blindheid. Met vroege behandeling kan de ziekte echter worden uitgesteld met medicatie en kleine ingrepen. Lees meer over de soorten en oorzaken van maculaire degeneratie en hoe u ze kunt behandelen.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. H35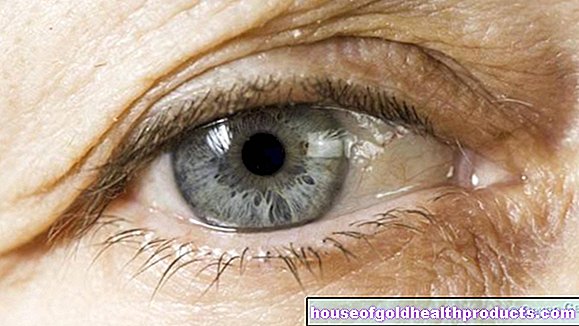
Maculadegeneratie: Beschrijving
Het netvlies is een speciaal onderdeel van het zenuwstelsel dat een groot deel van de binnenkant van de oogbol bekleedt. Het is verantwoordelijk voor het omzetten van lichtstimuli in zenuwimpulsen: het licht raakt bepaalde moleculen in de fotocellen van het netvlies, die de zenuwimpulsen genereren. Deze impulsen gaan van de oogzenuw naar de hersenen, waar ze worden verwerkt en uiteindelijk als beelden worden herkend.
Netvlies: structuur en functie
Het netvlies is opgebouwd uit vele lagen die zijn opgebouwd uit verschillende soorten zenuwcellen.De eerste schakel in de verwerking van lichtsignalen tot zenuwimpulsen zijn de lichtsensorische cellen, de zogenaamde kegeltjes en staafjes. Ze zetten de lichtprikkels om en geven ze door aan andere zenuwcellen, die op hun beurt weer verbonden zijn met andere cellen. Op deze manier wordt het signaal via verschillende tussenstations naar de oogzenuw en vandaar naar de hersenen getransporteerd.
De lichtsensorcellen bevinden zich in de diepste laag van het netvlies, zodat het licht eerst door alle andere lagen heen moet. Als het licht daar aankomt, verandert een bepaalde celcomponent, het netvlies, en splitst kleine onderdelen ("membraanschijfjes") af. Het is opgebruikt en moet opnieuw worden vernieuwd.
Verstoorde afvalverwijdering
Het bijbehorende retinale pigmentepitheel (RPE) is verantwoordelijk voor deze opwerking van de lichtsensorische cellen. Het transporteert de resulterende afvalstoffen weg en regenereert de kegels en staafjes.
Als deze afbraakcomponent beschadigd is, kunnen de stofwisselingsproducten in het netvlies (bijv. afgesplitste "membraanschijven") niet meer goed worden afgevoerd. Ze hopen zich op en vernietigen in eerste instantie de RPE. Als gevolg hiervan gaan ook de lichtgevoelige cellen verloren - maculaire degeneratie treedt op.
Wat gebeurt er bij maculaire degeneratie?
Maculadegeneratie is een aandoening van het netvlies. Het beschadigt echter niet het hele netvlies, maar vooral een specifiek gebied. Dit gebied wordt de macula lutea ("gele vlek") genoemd. Dit is een afgerond, ongeveer vijf millimeter groot gebied in het midden van het netvlies, dat gelig afsteekt tegen zijn omgeving door een speciale dichtheid van lichtsensorische cellen.
De lichtsensorische cellen van de macula zijn overwegend kegeltjes die een scherp kleurenzicht mogelijk maken. De andere groep lichtsensorische cellen (fotoreceptoren) zijn de staafjes, die verantwoordelijk zijn voor het zwart-wit zien bij slechte lichtomstandigheden en daarom vooral belangrijk zijn in de schemering of 's nachts. Zonder de gele vlek zou men niet kunnen lezen, gezichten herkennen en de omgeving slechts schimmig waarnemen.
Als de macula wordt vernietigd, resulteert dit in een enorme vermindering van het gezichtsvermogen. Aangezien het netvlies rond de gele vlek vaak intact blijft, wordt men bij deze ziekte niet helemaal blind. Dienovereenkomstig worden bij maculaire degeneratie de randen van het gezichtsveld nog steeds waargenomen, maar niet wat in het midden van het gezichtsveld is vastgelegd.
Er zijn verschillende vormen van maculaire degeneratie. Veruit de meest voorkomende is leeftijdsgebonden maculaire degeneratie, die kan verschijnen als een droge of een natte variant. Andere vormen van maculaire degeneratie veroorzaakt door genetische defecten of andere factoren komen minder vaak voor.
Leeftijdsgebonden maculaire degeneratie (AMD)
Het ontstaan van leeftijdsgebonden of leeftijdsgebonden maculaire degeneratie is, zoals de naam al doet vermoeden, gebaseerd op verouderingsprocessen. De vernietiging van de gele vlek treedt zelden in vóór de leeftijd van 60 jaar.
In de westerse geïndustrialiseerde landen is deze ziekte de meest voorkomende oorzaak van blindheid op oudere leeftijd. Naar schatting lijden ongeveer 67 miljoen mensen in Europa aan leeftijdsgebonden maculaire degeneratie. Elk jaar doen zich in Europa ongeveer 400.000 nieuwe gevallen voor. De term "blindheid" kan misleidend zijn omdat een slecht gezichtsvermogen behouden blijft. In het latere stadium van de ziekte kan men echter spreken van bijna volledige blindheid.
In armere landen is leeftijdsgebonden maculaire degeneratie vaak niet de belangrijkste oorzaak van blindheid. In plaats daarvan overheersen hier andere oogziekten, die vanwege het gebrek aan medische zorg niet adequaat kunnen worden behandeld. Voorbeelden zijn glaucoom (glaucoom) of infectieziekten zoals trachoom (een bacteriële ooginfectie).
De droge maculaire degeneratie
Ongeveer 80 procent van alle leeftijdsgebonden gevallen van maculaire degeneratie (AMD) zijn zogenaamde droge maculaire degeneratie (ook droge AMD of niet-exsudatieve AMD genoemd). Bij de getroffenen worden de onvoldoende verwijderde afvalstoffen van de fotoreceptoren (vooral de zogenaamde lipofuscine) afgezet en vormen op sommige plaatsen grotere associaties die "drusen" worden genoemd. De uitgebreide schade aan het retinale pigmentepitheel veroorzaakt door drusen staat ook bekend als "geografische atrofie".
Omdat droge maculadegeneratie in de loop van de jaren slechts langzaam verloopt, heeft het aanvankelijk weinig effect op het gezichtsvermogen. Het kan echter op elk moment in natte maculaire degeneratie veranderen. Dit verloopt sneller.
De natte maculaire degeneratie
Natte maculadegeneratie (exsudatieve AMD) treedt bijna altijd op als gevolg van droge maculadegeneratie. Wat gebeurt er in het oog? De pathologische afzettingen in het netvlies leiden tot de vernietiging van de cellen van het retinale pigmentepitheel en creëren openingen in de membranen onder de retinale laag. Daarnaast is de bloedtoevoer via het vaatvlies verstoord, waardoor het netvlies in de getroffen gebieden niet meer voldoende van zuurstof wordt voorzien.
Als reactie hierop beeldt het lichaam bepaalde boodschapperstoffen af, zogenaamde groeifactoren. Ze stimuleren de vorming van nieuwe kleine bloedvaten - veel kleine bloedvaten ontspruiten uit de choroidea. Het proces wordt choroïdale neovascularisatie (CNV) genoemd.
Het lichaam wil het zuurstoftekort graag tegengaan. De nieuwe bloedvaten groeien ook door de membraanspleten onder het netvlies, waar ze eigenlijk niet thuishoren. Dit kan ertoe leiden dat het netvlies loslaat, wat kan leiden tot verminderd gezichtsvermogen en uiteindelijk tot gedeeltelijke of zelfs volledige blindheid. Bovendien zijn de wanden van de nieuw gevormde bloedvaten niet zo stabiel als die van normale bloedvaten. Daarom lekt er constant een beetje vloeistof in de omgeving, wat de netvliesloslating verder bevordert. Dit fenomeen verklaart ook de term "natte maculaire degeneratie". De kleine bloedvaten kunnen ook scheuren, waardoor het netvlies gaat bloeden.
De natte maculaire degeneratie is veel sneller en gevaarlijker dan de droge vorm.
Maculadegeneratie: symptomen
De macula is het belangrijkste gebied van het netvlies voor het gezichtsvermogen. Als je met je ogen scherp op iets scherpstelt, kan dit alleen door de "gele vlek". In de perifere gebieden van het gezichtsveld wordt de omgeving alleen als schimmig ervaren. Wazig zicht vanaf de randgebieden rond de macula is ook belangrijk. Dit is de enige manier om je te oriënteren in de ruimte en bewegingen om je heen te registreren.
Maculadegeneratie: symptomen in de vroege stadia
In de vroege stadia van maculaire degeneratie is er vaak helemaal geen herkenbare visuele beperking. Hoewel de ziekte in het verloop van de ziekte meestal beide ogen aantast, is deze in het begin vaak maar aan één oog waarneembaar. Hierdoor kan het eerste visuele verlies in het zieke oog gecompenseerd worden door het nog gezonde oog. De aangedane persoon merkt in eerste instantie niets van de maculadegeneratie. De eerste symptomen treden dan op, bijvoorbeeld bij het lezen: Het midden van de tekst kan enigszins wazig, vervormd of alsof er een grijze schaduw overheen ligt.
Maculadegeneratie in de vroege stadia is vaak een bijkomstige bevinding van de oogarts, vooral omdat het geen pijn veroorzaakt.
Maculadegeneratie: symptomen in het verdere verloop
Hoe verder de maculadegeneratie vordert, hoe meer uitgesproken de symptomen worden. Vooral wanneer beide ogen zijn aangetast, d.w.z. de tekorten van het ene oog kunnen niet meer worden gecompenseerd door het andere oog. Over het algemeen leidt de vernietiging van de "gele vlek" in het midden van het gezichtsveld tot:
- Vermindering van de gezichtsscherpte
- Vermindering van de contrastgevoeligheid
- Afname in kleurperceptie
- Verstoring van de aanpassing aan veranderende lichtomstandigheden en verhoogde gevoeligheid voor licht
- vervormde perceptie van de omgeving (metamorfopsie)
Door de wazige waarneming van het centrale gezichtsveld kunnen de getroffenen de verschillen in helderheid niet meer zo goed zien. Contrasten lijken dan wazig. Omdat de aanpassing aan gewijzigde lichtomstandigheden ook beperkt is, voelen de getroffenen zich snel verblind bij fel licht.
Het kleurenzien lijdt ook, omdat maculaire degeneratie een groot deel van de kegeltjes in het netvlies vernietigt. De getroffenen zien steeds vaker alleen in zwart-wit.
De vervormde waarneming (metamorfopsie) is vooral duidelijk bij het kijken naar rechte lijnen, zoals rasterpatronen of tegelvoegen. De rechte lijnen lijken plotseling gebogen of golvend. Zo werkt de Maculadegeneratie Test (zie hieronder).
Wanneer de maculadegeneratie vergevorderd is, kan het gezichtsvermogen in het midden van het gezichtsveld volledig verloren gaan. De patiënten zien dan alleen een lichte, grijze of zwarte vlek op dit punt. In de oogheelkunde wordt deze plek het "centrale scotoom" genoemd.
Maculadegeneratie: oorzaken en risicofactoren
Het mechanisme dat leidt tot maculaire degeneratie is bekend. Maar waarom de verwijdering van stofwisselingsproducten in het oog niet meer goed functioneert, vooral op oudere leeftijd, is nog onderwerp van onderzoek.
Bevestigde risicofactoren voor maculaire degeneratie zijn:
- hogere leeftijd: beschouwd als de belangrijkste risicofactor. Bij de 65- tot 74-jarigen heeft zo'n 20 procent last van AMD, bij de 75- tot 84-jarigen al 35 procent. Naarmate de samenleving in de westerse geïndustrialiseerde landen als geheel veroudert, neemt ook maculaire degeneratie in frequentie toe.
- Roken: Nicotineconsumptie verslechtert (onder andere) de bloedcirculatie in het oog, waardoor het netvlies niet genoeg zuurstof krijgt. Bovendien worden stofwisselingsproducten in het netvlies door roken slecht afgevoerd. Degenen die jarenlang roken, zijn daarom vatbaarder voor maculaire degeneratie.
- Familiale aanleg: Zoals bij veel ziekten kan ook bij maculaire degeneratie een familiale accumulatie worden vastgesteld. Experts vermoeden dat een bepaalde genenconstellatie de kans op (leeftijdsgebonden) maculaire degeneratie groter maakt.
Hoge bloeddruk (hypertensie), verharding van de slagaders (arteriosclerose) en een verhoogde BMI (body mass index) kunnen ook maculaire degeneratie bevorderen. Frequente blootstelling aan zonlicht met onbeschermde ogen is ook een vermoedelijke risicofactor.
Soms ontwikkelen patiënten die het medicijn chloroquine gebruiken voor de profylaxe van malaria of de behandeling van inflammatoire reumatische aandoeningen na verloop van tijd maculaire degeneratie. Dit zijn echter uitzonderlijke gevallen.
Een staaroperatie - een chirurgische ingreep bij staar - wordt steeds meer gezien als een verdere oorzaak van het later optreden van maculaire degeneratie. Volgens een Australisch onderzoek is het risico op het ontwikkelen van maculaire degeneratie na een staaroperatie vijf keer hoger.
Maculadegeneratie als gevolg van een genetisch defect
Sommige mensen ontwikkelen de typische symptomen van maculaire degeneratie als gevolg van een genetisch defect, zelfs in de kindertijd en adolescentie. Voorbeelden van dergelijke genetische defecten zijn de ziekte van Best (vitelliforme maculaire degeneratie) en de ziekte van Stargardt. In het geval van de ziekte van Stargardt vernietigen de fotoreceptoren zichzelf.
Maculaire degeneratie als gevolg van bijziendheid
In zeldzame gevallen kan ernstige bijziendheid (myopie) leiden tot maculaire degeneratie. Bijziendheid is meestal het gevolg van een te lange oogbol. Door de anatomische disproportie komt er spanning op het netvlies te staan. Hierdoor wordt op den duur het vaatvlies onder de macula dunner, zodat op een gegeven moment de bloedtoevoer niet meer voldoende is. Hierdoor ontstaat een natte maculaire degeneratie.
Maculaire degeneratie: onderzoeken en diagnose
De symptomen van maculaire degeneratie zijn typisch, maar op zichzelf niet voldoende om een diagnose te stellen. Ten slotte kunnen andere oogziekten tot vergelijkbare symptomen leiden.
Vanaf 55 jaar hebben patiënten recht op regelmatig preventief onderzoek door een oogarts. Op deze manier kan leeftijdsgebonden maculaire degeneratie in een vroeg stadium worden opgespoord. Verschillende onderzoeken helpen hierbij.
Amsler-raster
Het Amsler-raster is vernoemd naar een Zwitserse oogarts. Het is een geregistreerd, fijnmazig raster met een klein, zwart punt in het midden. De patiënt is een halve meter verwijderd van het Amsler-raster. Nu moet hij afwisselend met het rechter- en linkeroog op de zwarte punt richten, waarbij het andere oog gesloten is. Mensen met maculaire degeneratie zien gaten of wazige donkere gebieden in het raster of ervaren dat de rasterlijnen vervormd en golvend zijn.
Het Amsler-raster is geen specifieke maculaire degeneratietest, omdat het over het algemeen schade aan het netvlies vertoont. Het raster wordt echter in veel oogheelkundige praktijken gebruikt, vooral bij oudere patiënten, om leeftijdsgebonden maculaire degeneratie in een vroeg stadium te detecteren.
Het Amsler-raster is ook beschikbaar op internet. Dus als je wilt, kun je eerst zelf testen of je maculadegeneratie (of algemene netvliesbeschadiging) vermoedt.
Onderzoek van de fundus
Het binnenoppervlak van de oogbol, dat is bekleed met het netvlies, wordt de fundus van het oog genoemd. De arts kan de fundus onderzoeken als onderdeel van een oftalmoscopie. Hij kijkt in de binnenkant van het oog onder verlichting door een vergrootglas. Maculadegeneratie vertoont vaak typische structuren zoals drusen en gedegenereerd, uitgedund weefsel. In het geval van natte maculaire degeneratie zijn ook spuitende vaten, exsudaten en bloedingen zichtbaar.
Meestal wordt de fundus tijdens de oftalmoscoop gefotografeerd, zodat de toestand kan worden vergeleken met latere opnames. Op deze manier kan het verloop van de ziekte worden gedocumenteerd.
Fluorescentie-angiografie (FAG)
Met behulp van fluorescentie-angiografie (FAG) kan maculaire degeneratie duidelijk worden gediagnosticeerd. Om dit te doen, wordt een speciale fluorescerende kleurstof in een ader van de patiënt geïnjecteerd. Het wordt via de bloedsomloop in het lichaam gedistribueerd en bereikt ook de retinale vaten. Wanneer de fundus van het oog wordt bestraald met kortgolvig licht, gloeit de kleurstof in de vaten en worden ze zichtbaar. Zo kunnen nieuw gevormde bloedvaten bij natte maculaire degeneratie gemakkelijk worden geïdentificeerd.
Optische coherentietomografie (OCT)
Voor een meer precieze opheldering van maculaire degeneratie wordt steeds vaker een methode gebruikt die laagopnamen van het netvlies maakt met zwak en onschadelijk laserlicht. Deze optische coherentietomografie is gemakkelijker uit te voeren dan fluorescentie-angiografie (er hoeft bijvoorbeeld niets te worden geïnjecteerd) en is pijnloos voor de patiënt.
OCT wordt ook gebruikt door oogartsen om het verloop van de ziekte te beoordelen en om verdere therapie te controleren.
Bepaling van de gezichtsscherpte
Om de mate van gezichtsverlies objectief te kunnen bepalen, bepaalt de arts de gezichtsscherpte van de patiënt (gezichtsscherpte). Een gezonde jongere heeft een gezichtsscherpte tussen 1 en 1,6. Bij ouderen daalt het tot slechts 0,6. Als er echter sprake is van leeftijdsgebonden maculaire degeneratie in het eindstadium, kan de gezichtsscherpte dalen tot onder 0,02.
Maculadegeneratie: behandeling
De benadering van maculaire degeneratietherapie hangt af van of het een natte of droge maculaire degeneratie is. In principe is er echter geen behandeling die iets kan doen tegen de werkelijke oorzaak van de ziekte. Daarom kan de progressie van de ziekte meestal niet op de lange termijn worden voorkomen. Het kan echter worden vertraagd met medicatie of bepaalde technische procedures en de kwaliteit van leven van de patiënt kan worden verhoogd. Om het verlies van het gezichtsvermogen te compenseren, althans in eerste instantie, zijn er speciale leesbrillen en vergrootglazen.
Hoe droge maculaire degeneratie te behandelen?
Bij droge maculadegeneratie ligt de focus op het toedienen van stoffen die beschadiging van het retinale pigmentepitheel in de macula voorkomen. Deze omvatten vooral zink- en koperoxide, evenals zogenaamde antioxidanten zoals vitamine C en E of bètacaroteen. Luteïne is een stof die ook van nature in de macula voorkomt, waar het helpt bij de vorming van het maculaire pigment. Net als antioxidanten beschermt deze natuurlijke "kleurstof" de fotoreceptoren in het netvlies tegen schade veroorzaakt door kortegolflicht of vrije radicalen (agressieve zuurstofverbindingen die cellen en genetisch materiaal kunnen beschadigen).
Daarnaast hebben recente onderzoeken aangetoond dat het toedienen van vitamine B6, B12 en foliumzuur een positief effect heeft op het beloop van maculaire degeneratie.
Hoe natte maculaire degeneratie te behandelen?
Wat natte maculaire degeneratie bijzonder snel doet vorderen, is de vorming van nieuwe bloedvaten. Daarom probeert men bijvoorbeeld de vaten te vernietigen en zo de gezichtsscherpte te verbeteren.
Een laserbehandeling helpt bij sommige patiënten: de zieke bloedvaten worden uitgewist met laserstralen. Dit werkt echter alleen als de bloedvaten zich niet direct in de macula bevinden. Een ander nadeel is dat laserbehandeling van maculaire degeneratie ook littekens in het intacte weefsel veroorzaakt, die het gezichtsvermogen kunnen schaden.
Bij fotodynamische therapie injecteert de arts een niet-toxische kleurstof in de armader van de patiënt. Dit hoopt zich op in de zieke bloedvaten en maakt ze gevoelig voor laagenergetisch laserlicht. Hierdoor worden de bloedvaten gericht vernietigd zonder het omliggende weefsel te beschadigen.
Een andere behandelingsoptie voor maculaire degeneratie zijn geneesmiddelen die antilichamen bevatten (pegaptanib, ranibizumab en aflibercept). Ze verminderen de werking van de groeifactor VEGF, die de vorming van nieuwe bloedvaten stimuleert. De arts injecteert de antilichaambevattende stof rechtstreeks in het glasvocht van het oog.
Chirurgische procedures zoals subretinale chirurgie of retinale rotatie (retinale rotatie) met verplaatsing van de macula zijn slechts in zeldzame gevallen nuttig. Sommige worden nog getest of verder ontwikkeld.
Therapeutische benaderingen zonder gegarandeerde effectiviteit
Bij de zogenaamde rheophorese worden bepaalde eiwitten uit het bloed gefilterd. De methode is vergelijkbaar met dialyse en verbetert de stroomeigenschappen van het bloed. Hun effectiviteit bij maculaire degeneratie is echter nog niet bewezen.
Sommige mensen gebruiken alternatieve behandelingsopties voor maculaire degeneratie: acupunctuur kan bijvoorbeeld in individuele gevallen positieve effecten hebben, vooral bij droge maculaire degeneratie.
Therapeutische maatregelen die geen gegarandeerde effectiviteit hebben en waarvan de wetenschappelijke achtergrond twijfelachtig is, moeten hoogstens worden geprobeerd naast een behandeling met gegarandeerde effectiviteit.
Maculadegeneratie: ziekteverloop en prognose
Hoe maculaire degeneratie werkt, verschilt van persoon tot persoon. Het is in ieder geval een chronisch progressieve ziekte die nog niet te genezen is.
Droge maculaire degeneratie vordert meestal langzaam. Soms kan het zelfs voor lange tijd vastlopen. Patiënten zien dan maanden, soms jaren geen verergering van de symptomen. Een volledige stilstand is echter zeer onwaarschijnlijk, hoewel dergelijke gevallen ook in geïsoleerde gevallen zijn beschreven.
In ongeveer 10 procent van de gevallen verandert een droge maculaire degeneratie uiteindelijk in een natte maculaire degeneratie. Dit gaat heel snel. Als een van de zieke bloedvaten scheurt, kan de resulterende bloeding in de macula leiden tot plotseling ernstig verlies van gezichtsvermogen. De patiënten zien dan van het ene op het andere moment aanzienlijk slechter.
Maculadegeneratie: preventie
Aangezien maculaire degeneratie momenteel niet te genezen is, moet de ziekte worden voorkomen. Het belangrijkste advies hierbij: rook niet! Stoppen met roken verkleint het risico op maculaire degeneratie op oudere leeftijd.
Tags: parasieten eetpatroon zwangerschap