Lupus erythematosus
en Sabine Schrör, medisch journalistMartina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts
Sabine Schrör is freelance schrijver voor het medische team van Ze studeerde bedrijfskunde en public relations in Keulen. Als freelance redacteur is ze al meer dan 15 jaar thuis in de meest uiteenlopende branches. Gezondheid is een van haar favoriete onderwerpen.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Lupus erythematosus (vlinderkorst, vlindererytheem) is een auto-immuunziekte die vooral bij vrouwen voorkomt. Het immuunsysteem valt ten onrechte de lichaamseigen celstructuren aan. Meestal is het ziekteproces min of meer beperkt tot de huid, zoals het geval is bij cutane lupus erythematosus. Interne organen kunnen ook worden aangetast (systemische lupus erythematosus). Lees hier meer over de oorzaken, symptomen, diagnose en therapie van lupusziekte.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. L93M32
Kort overzicht
- Wat is lupus erythematodes? Zeldzame chronische inflammatoire auto-immuunziekte die vooral jonge vrouwen treft. Twee hoofdvormen: cutane lupus erythematosus (CLE) en systemische lupus erythematosus (SLE).
- Symptomen: CLE tast alleen de huid aan met typische vlindervormige huidveranderingen op delen van het lichaam die aan de zon worden blootgesteld, SLE tast ook inwendige organen aan (bijv. nierontsteking, gewrichtspijn).
- Hoe gevaarlijk is de ziekte? Cutane lupus heeft een goede prognose (zelfs als het ongeneeslijk is). Soms verandert het in systemische lupus. De levensverwachting is dan meestal ook normaal. Dodelijke trajecten zijn echter mogelijk.
- Oorzaken en risicofactoren: Waarschijnlijke oorzaak is een aandoening van het immuunsysteem. Factoren zoals UV-licht, medicatie, hormonale veranderingen, stress en infecties kunnen de ziekte bevorderen of een terugval veroorzaken.
- Onderzoeken: gesprek, huid- en bloedonderzoek. Bij vermoeden van SLE worden ook inwendige organen onderzocht.
- Behandeling: Consistente UV-bescherming, medicatie (cortison, immunosuppressiva, enz.), vermijden van stress, preventie van infecties
Wat is lupus erythematodes?
Lupus erythematosus (vlinderkorstmos) is een meestal terugkerende auto-immuunziekte uit de groep van collagenosen. Dit zijn bindweefselaandoeningen die tot de inflammatoire reumatische aandoeningen behoren.
Bij een auto-immuunziekte vallen afweercellen van het immuunsysteem (antilichamen) de lichaamseigen celcomponenten aan en veroorzaken zo ontstekingsveranderingen. Afhankelijk van welke structuren dit zijn en hoe de ziekte verloopt, maken artsen onderscheid tussen verschillende vormen van lupus erythematosus. De twee meest voorkomende zijn:
- Cutane Lupus Erythematodes (CLE)
- Systemische lupus erythematodes (SLE)
Er zijn ook een paar andere, zeldzamere vormen van lupus. Deze omvatten bijvoorbeeld neonatale lupus erythematosus (NLE) en geneesmiddelgeïnduceerde lupus erythematosus (DILE).
Cutane lupus erythematosus
Cutane lupus erythematosus (CLE) komt vooral voor in de 3e en 4e levensdecennium, en vaker bij vrouwen dan bij mannen. Gegevens over de incidentie van de ziekte in de bevolking zijn beperkt. Een Zweedse studie vond vier nieuwe gevallen van CLE per 100.000 inwoners.
CLE treft meestal alleen de huid. Het komt voor in verschillende subvormen:
- Acute cutane lupus erythematosus (ACLE)
- Subacute cutane lupus erythematosus (SCLE)
- Chronische cutane lupus erythematosus (CCLE) - met drie subtypes, waarvan de meest voorkomende discoïde lupus erythematosus (DLE) is.
- Intermitterende cutane lupus erythematosus (ICLE) - met een subvorm
De belangrijkste varianten van CLE zijn subacute cutane lupus erythematosus (SCLE) en discoïde lupus erythematosus (DLE).
Systemische lupus erythematodes (SLE)
Bij deze variant van lupus wordt naast de huid een grote verscheidenheid aan inwendige organen aangetast. Ontsteking van de nieren, longen en het hart komt bijvoorbeeld veel voor. Een groot aantal patiënten ontwikkelt ook gewrichtspijn. Ook de spieren kunnen worden aangetast. Over het algemeen kan het verloop van de ziekte echter sterk verschillen van patiënt tot patiënt.
Systemische lupus erythematosus komt het meest voor bij vrouwen in de jonge volwassenheid. De ziekte kan ook in de kindertijd uitbreken.
U kunt meer lezen over deze vorm van lupusziekte in het artikel Systemische Lupus Erythematosus.
Lupus erythematodes: frequentie
Lupus erythematosus komt wereldwijd veel voor, maar is zeldzaam. Over het algemeen komt de auto-immuunziekte voor bij ongeveer 50 van de 100.000 mensen. Vrouwen in de vruchtbare leeftijd worden het meest getroffen.
Lupus erythematodes: symptomen
Welke symptomen optreden bij lupus erythematodes hangt grotendeels af van het verloop van de ziekte. De ziekte kan zich beperken tot de huid, maar kan ook inwendige organen aantasten.
Discoïde Lupus Erythematosus (DLE)
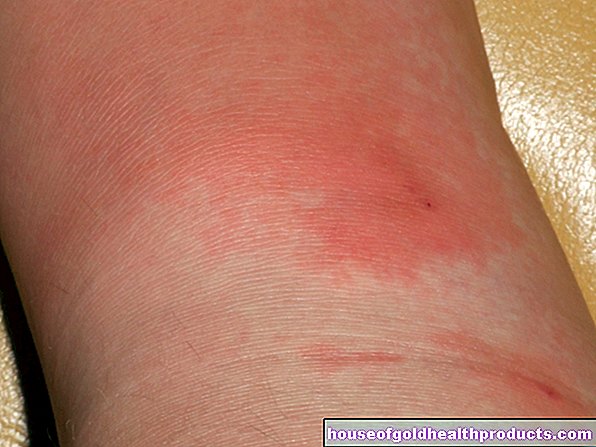
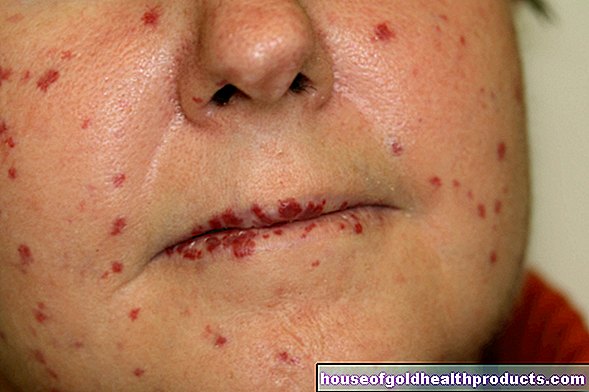
Meestal onthult het verschijnen van schijfvormige, scherp afgebakende, licht verheven huidroodheid die bestaat uit ruwe schubben, een opflakkering in deze vorm van lupus. Vooral lichaamsdelen die vaak aan de zon worden blootgesteld, zoals neus, voorhoofd, wangen, lippen, oorschelpen en de handrug, worden aangetast. De roodheid van de huid op het gezicht lijkt vaak op een vlinder. Daarom wordt lupus erythematosus ook wel vlinderziekte genoemd.
De rood-geschubde huidveranderingen spreiden zich naar buiten uit, terwijl ze vanuit het midden langzaam genezen terwijl de schubben loskomen. Aan de onderzijde van de losse schalen is een hoornplug te zien. Dit zogenaamde "wallpapering nail-fenomeen" is typerend voor discoïde lupus erythematosus. De huidgebieden onder de losse schubben zijn dun, glanzend, wit en - op de behaarde kop - haarloos.
Frequente lupussymptomen in de schijfvormige vorm van de ziekte zijn ook putvormige littekens met zichtbaar vergrote kleine huidvaten (telangiëctasieën) en vlekkerige huidgebieden met verminderde of verhoogde verkleuring (hypo- of hyperpigmentatie).
Subacute cutane lupus erythematosus (SCLE)
Het neemt een tussenpositie in tussen cutane lupus (met de schijfvorm als de meest voorkomende subgroep) en systemische lupus:
Aan de ene kant treden, net als bij de schijfvormige vorm van de ziekte, inflammatoire huidveranderingen (lichtrood, schilferig, ovaal of ringvormig) op, vooral op het gezicht, de borst en de armen. Ze zijn echter minder karakteristiek dan discoïde lupus en lijken soms op psoriasis. Littekens en pigmentatiestoornissen komen slechts zelden voor.
Aan de andere kant kunnen inwendige organen ook aangetast zijn bij subacute cutane lupus erythematosus en kunnen specifieke antilichamen in het bloed worden gedetecteerd - deze twee lupussymptomen zijn overigens typisch voor systemische lupus erythematosus.
Systemische lupus erythematodes
Het diverse klinische beeld van systemische lupus erythematosus omvat bijvoorbeeld huiduitslag (vaak vlindervormig op het gezicht), pijnlijke en/of ontstoken gewrichten en spieren, evenals ontstoken peesmantels (tendovaginitis). Bovendien ontwikkelen zich vaak tekenen van ontsteking van inwendige organen (bijv. pleuritis, myocarditis, pericarditis, nierontsteking).
U kunt meer lezen over de diverse lupussymptomen die gepaard gaan met deze vorm van ziekte in het artikel Systemische Lupus Erythematosus.
Lupus erythematosus: hoe gevaarlijk is de ziekte?
Volgens de huidige stand van de kennis is er geen remedie voor cutane lupus erythematosus. Met de juiste therapie, inclusief zorgvuldige UV-bescherming van de huid, zijn de symptomen meestal onder controle te krijgen.
De verschillende vormen van cutane lupus erythematosus kunnen zich ontwikkelen tot systemische lupus met verschillende frequenties. Bij discoïde lupus erythematosus (DLE) gebeurt dit bijvoorbeeld in minder dan vijf procent van de gevallen, in tegenstelling tot subacute cutane lupus erythematosus (SCLE) in tien tot 15 procent van de gevallen.
Het beloop en de prognose van systemische lupus erythematosus (SLE) hangen voornamelijk af van welke inwendige organen zijn aangetast en in welke mate. Als de nieren, het hart en de longen erbij betrokken zijn, neemt SLE vaak een ernstig beloop. In individuele gevallen kan lupus zelfs dodelijk zijn. In Duitsland hebben de meeste SLE-patiënten echter een normale levensverwachting.
Lupus erythematosus: oorzaken en risicofactoren
De exacte oorzaken van lupus erythematosus zijn nog niet volledig begrepen. Volgens deskundigen is een genetische aanleg de basis voor de aandoening van het immuunsysteem waarop de ziekte is gebaseerd. In combinatie met andere factoren kan een ziekte-uitbraak of een opflakkering van de ziekte optreden:
Allereerst moet hier UV-licht worden genoemd. Andere mogelijke beïnvloedende factoren zijn hormonale invloeden, aangezien lupus erythematosus veel vaker voorkomt bij vrouwen en meisjes dan bij mannen en jongens (de hormonale balans bij vrouwen is aan grotere schommelingen onderhevig dan bij mannen). Andere factoren, zoals stress en infecties, kunnen ook opflakkeringen veroorzaken.
Lupus erythematosus: onderzoeken en diagnose
Aan het begin van de diagnose lupus erythematodes zal de arts een uitgebreid gesprek hebben met de patiënt (in het geval van kinderen met de ouders) over de medische geschiedenis (anamnese). Hij vraagt bijvoorbeeld welke symptomen er zijn, wanneer ze voor het eerst verschenen en of welke onderliggende ziekten bekend zijn. Dit wordt gevolgd door een lichamelijk onderzoek, dat meestal wordt gevolgd door verdere onderzoeken.
Huidonderzoek
Typische huidveranderingen treden op bij de verschillende vormen van lupusziekte. Een lupustest bij de dermatoloog is daarom belangrijk voor de diagnose. Om dit te doen, neemt de arts een weefselmonster (huidbiopsie) van de aangetaste delen van de huid. In het laboratorium wordt dit op verschillende manieren nader onderzocht.
Verder onderzoek
In het geval van cutane lupus erythematosus (CLE) kan gestandaardiseerde fotoprovocatie in speciale gevallen nuttig zijn. De huid wordt specifiek blootgesteld aan UV-licht om te controleren of deze hierop reageert met typische CLE-schade. Deze treden gemiddeld acht dagen (plus/min 4,6 dagen) na blootstelling aan UV-straling op en houden daarna langer aan. De fotoprovocatie kan bijvoorbeeld helpen om een CLE te onderscheiden van een polymorfe lichte dermatose (UV-geïnduceerde huidbeschadiging treedt eerder op en neemt daarna af).
Bloedonderzoek kan ook belangrijke aanwijzingen geven over de auto-immuunziekte. Bij systemische lupus erythematosus en in de meeste gevallen van subacute cutane lupus erythematosus kunnen bijvoorbeeld specifieke antilichamen in het bloed worden gedetecteerd.
Bovendien moet bij een vermoeden van lupusziekte worden verduidelijkt of ook inwendige organen door de ziekte worden aangetast. Als dat zo is, suggereert dit systemische lupus erythematosus. Nuttige onderzoeken kunnen bijvoorbeeld beeldvormende procedures zijn (zoals röntgenfoto's of echografie), een onderzoek van de fundus of longfunctietesten.
Meer over de uitgebreide diagnostiek van deze vorm van lupus leest u in het artikel Systemische Lupus Erythematodes.
Lupus erythematodes: behandeling
De behandeling van lupus erythematosus hangt af van de vorm en de ernst van de ziekte.
Cutane lupus erythematosus: therapie
De huidveranderingen bij huidlupus worden specifiek uitwendig behandeld (lokale therapie). In sommige gevallen moeten patiënten ook medicijnen slikken (systeemtherapie). Daarnaast zijn er nog andere maatregelen die een positief effect kunnen hebben op het beloop van de ziekte.
Lokale therapie
Met lokale (topische) therapie worden de inflammatoire huidveranderingen bij cutane lupus erythematosus specifiek uitwendig behandeld:
- Topische glucocorticoïden ("cortison"): Begrensde gebieden met huidveranderingen worden bij voorkeur behandeld met lokale cortisonpreparaten (bijv. cortisonezalf). De toepassing moet zo kort mogelijk zijn vanwege de mogelijke bijwerkingen.
- Topische calcineurineremmers: dit zijn immunosuppressiva, d.w.z. stoffen die een onderdrukkend effect hebben op het immuunsysteem (bijv. tecrolimus). Ze worden voornamelijk aanbevolen voor de lokale behandeling van huidveranderingen in het gezicht en als alternatief voor lokale cortisonepreparaten.
- Topische retinoïden: Lokale behandeling met deze derivaten van vitamine A-zuur (zoals tazaroteen, tretinoïne) is een optie in ernstige gevallen van cutane lupus erythematosus.
- Koudebehandeling, lasertherapie: Als andere behandelingsmaatregelen tegen de huidveranderingen niet helpen, kan in bepaalde gevallen een koudebehandeling (cryotherapie) of lasertherapie worden overwogen.
Systeemtherapie
Het kan nodig zijn om aanvullende medicatie te nemen, bijvoorbeeld als patiënten niet reageren op andere medicijnen of als de huidbeschadiging zeer uitgesproken is. De volgende groepen werkzame stoffen zijn beschikbaar:
- Antimalariamiddelen: Actieve ingrediënten zoals chloroquine of hydroxychloroquine behoren tot de belangrijkste basisgeneesmiddelen voor huidlupus. Vanwege het risico op schade aan het netvlies moeten patiënten hun ogen tijdens de behandeling regelmatig door een oogarts laten controleren.
- Glucocorticoïden: Het gebruik van cortisonpreparaten dient vanwege de mogelijke bijwerkingen in de tijd te worden beperkt. Het moet zo snel mogelijk worden gestopt door de dosis geleidelijk te verlagen (de therapie afbouwen).
- Andere immunosuppressiva: Naast cortison kunnen ook andere immunosuppressiva worden gegeven voor huidlupus. Methotrexaat (MTX) wordt bijvoorbeeld beschouwd als een tweede keus geneesmiddel bij aanhoudende gevallen van subacute cutane lupus (SCLE) en discoïde lupus (DLE). Indien mogelijk wordt het samen met antimalariamiddelen gebruikt. Andere immunosuppressiva voor cutane lupus zijn azathioprine en ciclosporine.
- Retinoïden: In bepaalde gevallen van huidlupus kan het nuttig zijn om retinoïden in te nemen. Ze worden ook bij voorkeur gebruikt in combinatie met antimalariamiddelen.
- Dapson: Dit bacteriële en ontstekingsremmende middel kan bijvoorbeeld worden voorgeschreven voor de behandeling van de bulleuze vorm van cutane lupus erythematosus.
In bepaalde gevallen kan een arts ook andere medicijnen voorschrijven, bijvoorbeeld de sterke ontstekingsremmende medicijnen thalidomide of belimumab - een therapeutisch antilichaam tegen bepaalde immuuncellen.
Bepaalde medicijnen (bijv. retinoïden) mogen niet worden gebruikt bij patiënten die momenteel zwanger zijn of borstvoeding geven. De behandelend arts dient hiermee rekening te houden bij het plannen van de therapie.
Een vitamine D-supplement wordt voorgeschreven aan lupuspatiënten bij een vitamine D-tekort. Dat is een risicofactor voor onder meer het ontstaan van cutane lupus erythematodes en systemische lupus erythematodes. Als het tekort wordt gecompenseerd, kan dit in sommige gevallen een positieve invloed hebben op het ziekteverloop.
Verdere maatregelen
De behandeling van cutane lupus erythematodes omvat consistente bescherming tegen de zon: patiënten moeten direct zonlicht vermijden en zonnebrandmiddelen gebruiken met een hoge beschermingsfactor tegen UV-A- en UV-B-straling. Kunstmatige UV-bronnen (bijvoorbeeld in zonnestudio's) zijn net zo ongunstig.
Het afzien van actief en passief roken wordt ook sterk aangeraden. Nicotineconsumptie is een risicofactor voor cutane lupus erythematosus.
In sommige gevallen van subacute cutane lupus erythematodes (SCLE) kan het nuttig zijn om bepaalde medicijnen te vermijden (in overleg met de behandelend arts!). Sommige geneesmiddelen kunnen deze vorm van lupusziekte bevorderen, bijvoorbeeld het antischimmelmiddel terbinafine, het diureticum (diureticum) hydrochloorthiazide en verschillende calciumantagonisten die worden gebruikt om hoge bloeddruk te behandelen (zoals verapamil).
Systemische lupus erythematosus: therapie
De behandeling van systemische lupus erythematodes is uitgebreider omdat niet alleen de huid maar ook inwendige organen worden aangetast. Welke dit zijn en hoe ernstig de besmetting is, kan van patiënt tot patiënt verschillen. De behandeling wordt daarom individueel aangepast.
Meer hierover leest u in het artikel Systemische Lupus Erythematodes.
Lupus erythematodes: preventie
De chronische inflammatoire auto-immuunziekte lupus erythematosus kan niet worden voorkomen. Men moet echter factoren vermijden die ervoor zorgen dat de ziekte (met een overeenkomstige genetische aanleg) uitbreekt of een terugval veroorzaakt bij degenen die al ziek zijn. Dit omvat naast stress en infecties vooral intens UV-licht (zon, kunstmatige UV-bronnen zoals in zonnebanken). U moet dit vermijden, zelfs als u een bestaande ziekte heeft, omdat lupus erythematosus de huid gevoeliger maakt voor zonlicht.
In overleg met een arts kan het nemen van vitamine D ook preventief nuttig zijn.
Lupus erythematodes en dieet
Een uitgebalanceerd dieet kan enkele van de begeleidende symptomen van systemische lupus erythematosus verlichten. Gewrichtspijn kan worden voorkomen door regelmatig vis op het menu te zetten.
Tags: alcohol drugs vaccinaties menopauze