Ependymoom
Ricarda Schwarz studeerde geneeskunde in Würzburg, waar ze ook promoveerde. Na een breed scala aan taken in de medische praktijkopleiding (PJ) in Flensburg, Hamburg en Nieuw-Zeeland, werkt ze nu in de neuroradiologie en radiologie in het Universitair Ziekenhuis Tübingen.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Het ependymoom is een zeer zeldzame tumor in de hersenen of het ruggenmerg. Het vormt zich in de cerebrale waterwegen en veroorzaakt vaak verhoogde intracraniale druk met hoofdpijn en misselijkheid. Meestal worden kinderen rond de leeftijd van 6 getroffen. De tumor wordt geopereerd of bestraald. De prognose is afhankelijk van verschillende factoren en varieert sterk. Hier lees je alles wat je moet weten over ependymoom.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. D43C71D33

Ependymoom: beschrijving
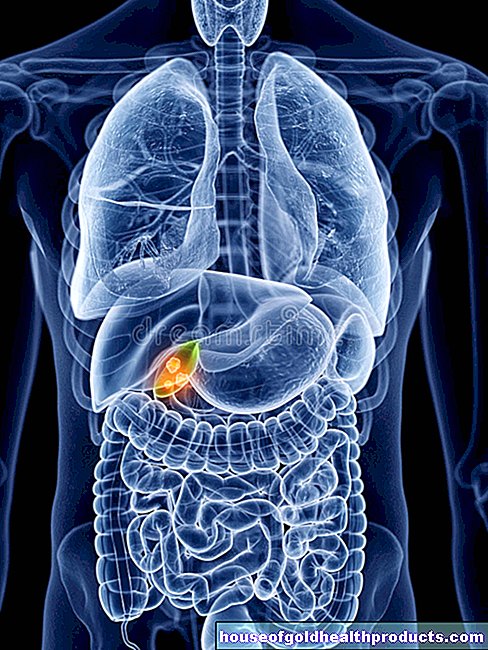
Het ependymoom is een tumor die zich zowel in de hersenen als in het ruggenmerg kan vormen. Meestal worden kinderen in de eerste tien levensjaren getroffen. Het ependymoom maakt tien procent uit van alle hersentumoren in de kindertijd en is daarom de derde meest voorkomende tumor van het centrale zenuwstelsel in deze leeftijdsgroep. Elk jaar ontwikkelen ongeveer twee op een miljoen kinderen ependymoom. Maar ook volwassenen kunnen deze tumor ontwikkelen, zij het veel minder vaak: bij hen maakt het ependymoom slechts twee tot drie procent uit van alle hersentumoren.
Een ependymoom wordt gevormd uit ependymale cellen. Deze bekleden de binnenwand van de hersenkamers (ventrikels) en het wervelkanaal (wervelkanaal) waarin de cerebrospinale vloeistof (drank) zich bevindt. In principe kan de tumor zich overal op deze binnenwanden vormen. Bij kinderen en in alle leeftijdsgroepen komt het echter bij voorkeur voor in de 4e ventrikel van de achterste fossa. Van daaruit verspreidt het ependymoom zich vaak naar het cerebellum, de hersenstam of het bovenste cervicale merg. Een ependymoom in het wervelkanaal komt vaker voor bij volwassenen.
metastase
In bepaalde gevallen kunnen individuele tumorcellen afscheiden en via de cerebrale waterwegen een andere locatie, zoals het ruggenmerg, bereiken. Als ze op deze nieuwe locatie groeien en zich daar vermenigvuldigen, is er sprake van een uitzaaiing. Sommige wetenschappelijke studies gaan ervan uit dat ongeveer twee procent van alle ependymomen uitzaaiingen ontwikkelt, andere spreken van ongeveer 30 procent. Als het ependymoom terugkeert na succesvolle therapie (recidief), metastaseert het bij bijna elke tweede patiënt.
WHO-classificatie
De Wereldgezondheidsorganisatie (WHO) verdeelt ependymoma zoals alle andere hersentumoren in verschillende gradaties van ernst:
- Graad I: subependymoom en myxopapillair ependymoom
- Graad II: ependymoom
- Graad III: anaplastisch ependymoom
Het subependymoom is een goedaardige tumor. Het puilt uit in de binnenkamers van de hersenen en wordt vaak alleen bij toeval ontdekt.
Het myxopapillair ependymoom is ook goedaardig. Het groeit uitsluitend in het laagste deel van het wervelkanaal en komt voor bij volwassenen.
Anaplastisch ependymoom komt het meest voor bij kinderen. Het groeit zeer snel en heeft een slechte prognose omdat het in het aangrenzende weefsel groeit - in tegenstelling tot de 1e en 2e graads tumortypes, die meestal goed worden afgebakend van gezond hersenweefsel.
Ependymoom: symptomen
Vanwege de nabijheid kan een ependymoom de cerebrale waterwegen zeer snel blokkeren. Maar als het hersenwater niet meer goed wegloopt, neemt de druk op de hersenen toe. Dit veroorzaakt hevige hoofdpijn die nauwelijks met medicijnen te verhelpen is. Meestal treedt de hoofdpijn 's nachts of vroeg in de ochtend op en wordt beter naarmate de dag vordert. Ze komen regelmatig terug en worden gedurende dagen en weken steeds intenser. Als de intracraniale druk blijft stijgen, zijn de getroffenen vaak misselijk. Sommigen moeten overgaan. In extreme gevallen kunnen ze moe en slaperig worden of zelfs in comateuze toestand raken.
Vooral bij jongere kinderen kan de hoofdomtrek toenemen door een ependymoom (macrocephalus). Bij sommige patiënten manifesteert de tumor zich als een aanval. Daarnaast kunt u ongemak ervaren bij het lopen, zien, slapen en concentreren. Een ependymoom kan ook verlamming veroorzaken.
Ependymoom: oorzaken en risicofactoren
Waarom een ependymoom ontstaat is nog niet definitief onderzocht. Mensen die zijn bestraald als onderdeel van kankertherapie hebben een verhoogd risico op het ontwikkelen van de ziekte. Kinderen worden soms bestraald met leukemie (witbloedkanker) of de kwaadaardige oogtumor retinoblastoom en krijgen daardoor jaren na de bestraling vaker een hersentumor.
Ependymomen in het ruggenmerg worden geassocieerd met de erfelijke ziekte neurofibromatose type 2.
Ependymoom: onderzoeken en diagnose
Patiënten met symptomen van hersenkanker zien vaak eerst hun huisarts of kinderarts. Hij vraagt naar de precieze klachten en hun verloop, eventuele eerdere en onderliggende ziekten en de algemene gezondheidstoestand (verzameling anamnese = anamnese). Als hij aanwijzingen vindt voor een kwaadaardige tumor in het centrale zenuwstelsel, verwijst hij de patiënt meestal door naar een gespecialiseerd centrum voor kanker (oncologie) voor verder onderzoek. Artsen uit verschillende disciplines werken daar samen om de juiste diagnose te stellen. Hiervoor zijn meestal verschillende technische onderzoeken nodig.
De beste manier om een ependymoom te visualiseren is magnetische resonantie beeldvorming (MRI). Meestal wordt vóór het onderzoek een contrastmiddel in een ader van de patiënt geïnjecteerd. De tumor neemt dit contrastmiddel op en licht onregelmatig op in het MRI-beeld. Hierdoor kun je de locatie, grootte en omvang heel goed bepalen.
Het hersenvochtonderzoek (drankdiagnose) is een aanvulling op een gedetailleerde diagnose van het ependymoom. Hier kunnen individuele tumorcellen worden gedetecteerd. Bovendien wordt meestal een weefselmonster van de tumor genomen en onder een microscoop onderzocht. Dit is nodig om de vervolgtherapie optimaal op de patiënt af te kunnen stemmen.
Ependymoom: behandeling
De eerste therapeutische stap bij een ependymoom is de operatieve verwijdering van de tumor zo volledig mogelijk.Tegenwoordig kan dit doel vaak worden bereikt met tumoren in het ruggenmerg. Tumoren in de hersenen daarentegen kunnen meestal niet volledig worden verwijderd. Als er resten van de tumor in het lichaam achterblijven of als de tumor al is uitgezaaid, volgt bestralingstherapie. Bij een tweede- of derdegraads ependymoom wordt dit ook uitgevoerd nadat de tumor volledig is verwijderd. Dit kan het risico verminderen dat de tumor terugkeert. Chemotherapie wordt zelden uitgevoerd in onderzoeken naar ependymoom. Het is controversieel of het een beslissend voordeel oplevert.
Symptomen van de tumor zoals hoofdpijn of misselijkheid worden behandeld met medicijnen. Bij een ependymoom is therapie met cortisonepreparaten ook een optie. Ze zorgen ervoor dat het hersenweefsel opzwelt en verminderen zo de bestaande intracraniële druk.
Onderzoek en behandeling
Meer informatie over onderzoeken en therapie leest u in het artikel over hersentumoren.
Ependymoom: ziekteverloop en prognose
De prognose voor een ependymoom is afhankelijk van verschillende factoren en kan daarom heel verschillend zijn. Doorslaggevend is onder andere waar de tumor zich bevindt, of deze operatief volledig kan worden verwijderd en of deze al is uitgezaaid.
Als het tumorgebied volledig wordt verwijderd en opnieuw wordt bestraald, leeft 60 tot 75 procent van de patiënten vijf jaar later nog en leeft 50 tot 60 procent tien jaar later nog - voorwaarde: de ziekte vordert niet. Als het ependymoom niet volledig kan worden verwijderd en de getroffen persoon opnieuw wordt bestraald, is de 10-jaarsoverleving slechts 30 tot 40 procent.
Tags: sekspartnerschap verdovende middelen eetpatroon







.jpg)