Syndroom van Raynaud
Clemens Gödel is freelancer voor het medische team van
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Bij het syndroom van Raynaud (ziekte van Raynaud) treden stoornissen in de bloedsomloop op als aanvallen, die vooral de vingers aantasten. Deze worden dan bleek en koud en kunnen verdoofd of zelfs pijnlijk aanvoelen. Meestal zijn de symptomen onschuldig, maar er kan ook een ernstige ziekte achter de symptomen zitten. Lees hier meer over de tekenen, diagnose en behandeling van het syndroom van Raynaud.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. I73M34
Syndroom van Raynaud: beschrijving
Het syndroom van Raynaud is een vaatziekte die wordt veroorzaakt door vasospasme. De krampen komen meestal voor bij aanvallen op de vingers, minder vaak op de tenen en andere delen van het lichaam. Dit vermindert de bloedtoevoer naar het aangetaste lichaamsgebied - ze worden bleek en koud, daarom spreekt men van een kadavervinger of wittevingerziekte. De krampen worden meestal veroorzaakt door koude en psychologische stress.
Het syndroom werd voor het eerst beschreven in 1862 door de medische student Maurice Raynaud. Artsen maken tegenwoordig onderscheid tussen twee vormen van het syndroom van Raynaud: de oorzaak van de eerste is onbekend (primair syndroom van Raynaud). De tweede vorm komt voor in het kader van andere ziekten (secundair syndroom van Raynaud), bijvoorbeeld bij sclerodermie (een erfelijke aandoening van het bindweefsel), na verwondingen of als gevolg van overdosering van bepaalde medicijnen.
Het primaire syndroom van Raynaud komt vooral voor bij vrouwen tussen de 20 en 40 jaar. Over het algemeen hebben vrouwen ongeveer vijf keer meer kans om getroffen te worden dan mannen. Naar schatting drie procent van de bevolking heeft de typische symptomen van het primaire syndroom van Raynaud.
Syndroom van Raynaud: symptomen
Kenmerkend voor het syndroom van Raynaud is dat vingers (met uitzondering van de duim) of de tenen aanvankelijk bleek en later blauw worden door de verminderde bloedtoevoer. De getroffenen hebben last van abnormale gevoelens, gevoelloosheid en soms pijn. De aanvallen duren meestal niet langer dan een half uur, maar kunnen ook langer duren. Vervolgens is de huid vaak rood. Deze symptomen van het syndroom van Raynaud staan bekend als driekleurenverschijnselen.
Bij het primaire syndroom van Raynaud verschijnen de symptomen aan beide handen of voeten. Bij secundair syndroom van Raynaud wordt meestal maar één kant aangetast.
Als de krampen (spasmen) langer aanhouden, zijn de bloedvaten blijvend beschadigd. Dan kan het weefsel afsterven - necrosen vormen. Dergelijke schade treedt echter meestal alleen op als complicaties van het secundaire syndroom van Raynaud.
Als het syndroom van Raynaud het gevolg is van sclerodermie (erfelijke aandoening van het bindweefsel), is ook de huid van de handen, armen of het gezicht verdikt en gespannen. Bovendien zijn de bloedvaten in het getroffen gebied veranderd.
Syndroom van Raynaud: oorzaken en risicofactoren
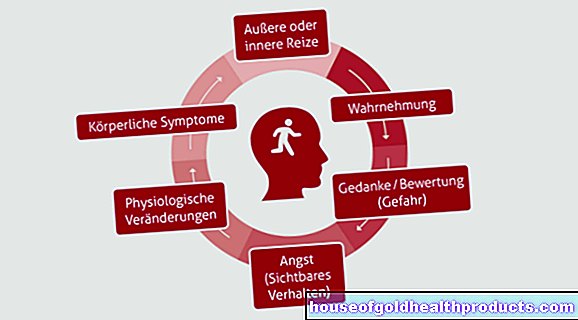
Het syndroom van Raynaud wordt veroorzaakt door een zeer sterke en plotselinge vernauwing van de bloedvaten (vooral in de vingers en handen), die na een tijdje weer losser wordt. Dit staat bekend als vasospasme. De aanvallen treden vooral op bij koude temperaturen en onder stress. De oorzaak van dit fenomeen is een disbalans van vaatverwijdende en vaatvernauwende factoren.
De vasculaire spasmen bij het syndroom van Raynaud kunnen worden veroorzaakt door aandoeningen van de bloedvaten in de tenen en vingers of door verminderde zenuwactiviteit. Ook stoornissen in de hormonale balans kunnen een rol spelen. Hoe deze verschillende factoren op elkaar inwerken is nog onduidelijk.
De oorzaken van het primaire syndroom van Raynaud zijn nog grotendeels onbekend. Vooral jonge vrouwen worden getroffen. In de loop van het leven worden de aanvallen meestal steeds zeldzamer en zwakker. Het primaire syndroom van Raynaud komt vaak vaker voor in de familie. Roken bevordert vooral de ontwikkeling van het syndroom van Raynaud.
Het secundaire syndroom van Raynaud kan worden veroorzaakt door een verscheidenheid aan verschillende ziekten. Deze omvatten reumatologische ziekten, maar ook ziekten van de zenuwen (bijvoorbeeld multiple sclerose) of vaatziekten zoals arteriosclerose. Kankerziekten, vooral van het bloedvormende systeem, kunnen ook het syndroom van Raynaud veroorzaken.
Soms gaat een carpaal tunnel syndroom, waarbij bepaalde zenuwbanen in de pols bekneld zijn, hand in hand met het syndroom van Raynaud. Sclerodermie, een auto-immuunziekte die leidt tot verharding van het bindweefsel in de huid, resulteert vaak in het syndroom van Raynaud. In het kader van auto-immuunziekten kunnen soms zogenaamde koude agglutinines in het bloed worden gedetecteerd. Koude agglutinines zijn antilichamen die samenklonteren als het koud is. Het lichaam reageert hierop met ontstekingsreacties, die op hun beurt de vaatvernauwing bevorderen en zo het syndroom van Raynaud bevorderen.
Sommige medicijnen (anticonceptiva, cytostatica, interferon, bètablokkers, ergotaminepreparaten en dopaminerge stoffen) of medicijnen (cocaïne, designerdrugs) kunnen ook het syndroom van Renauld veroorzaken. Sommige mensen die in hun werk in aanraking komen met bepaalde chemicaliën (bijvoorbeeld polyvinylchloride) of die lange tijd met trillende machines zoals drilboor of kettingzagen werken, ontwikkelen ook het syndroom van Raynaud.
Syndroom van Raynaud: onderzoeken en diagnose
Het eerste aanspreekpunt bij het syndroom van Raynaud is uw huisarts, die u mogelijk doorverwijst naar een reumatoloog. In de regel is een gedetailleerde beschrijving van de symptomen voldoende om de diagnose "syndroom van Raynaud" te stellen.
De medische consultatie geeft belangrijke informatie over het type en de oorzaak van het syndroom van Raynaud. Tijdens het gesprek zal de arts onder meer de volgende vragen stellen:
- Merkt u een plotselinge verkleuring van uw handen op, mogelijk geassocieerd met pijn?
- Verschijnen de symptomen symmetrisch op beide handen?
- Komen de symptomen vaak voor bij stress of in de kou?
- Heb je veranderingen in je handen opgemerkt?
- Heeft u bekende eerdere ziekten?
- Kent u soortgelijke gevallen in uw familie?
Een reeks tests kan helpen bij het diagnosticeren van het syndroom van Raynaud. Met behulp van de vuisttest kan bijvoorbeeld de instroom van bloed in de vingers worden gecontroleerd in een zij-aan-zij-vergelijking. Om dit te doen, klemt de arts de pols van de patiënt stevig vast en laat hem zijn vuist ongeveer 20 keer sluiten en opnieuw openen. Als het syndroom van Raynaud aanwezig is, zullen de vingers in dit experiment meestal bas zijn.
De Allen-test wordt gebruikt om de slagaders te onderzoeken die bloed naar de hand transporteren. De arts knijpt een van de twee slagaders na elkaar (radiale slagader of ulnaire slagader) en controleert of de respectievelijke open slagader de hand van voldoende bloed voorziet. Als de hand bleek wordt tijdens compressie, is de niet-gecomprimeerde slagader waarschijnlijk geblokkeerd.
Een koude-provocatietest kan worden gebruikt om te bepalen of koude een aanval kan veroorzaken. Hiervoor worden de handen ongeveer drie minuten ondergedompeld in ijswater. Dit onderzoek is echter controversieel omdat de aanvallen op deze manier niet betrouwbaar kunnen worden geactiveerd.
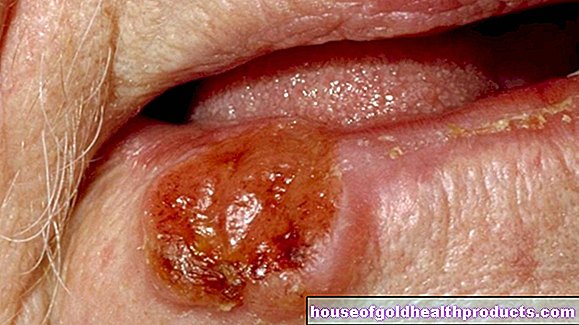
Als u het syndroom van Raynaud vermoedt, is het ook belangrijk om uw handen te inspecteren. De arts let op wonden en weefselschade zoals dode plekken op de vingertoppen, de zogenaamde rattenbeet of vingertopnecrose. De arts zoekt ook naar veranderingen aan de nagel.
Diagnose van het primaire syndroom van Raynaud
De criteria voor het diagnosticeren van het primaire syndroom van Raynaud zijn:
- Beide handen zijn aangetast.
- De aanvallen treden vooral op als het koud of stressvol is.
- Er is weefselschade.
- Symptomen zijn al meer dan twee jaar aanwezig zonder dat een onderliggende ziekte wordt gediagnosticeerd.
- Verdere onderzoeken zijn normaal.
Een andere reden voor een primaire vorm van het syndroom van Raynaud is als de getroffenen jong (jonger dan 30 jaar) en vrouwelijk zijn, of als ze ook lijden aan migraine of een speciale vorm van hartziekte (Prinzmetal-angina) - beide ziekten zijn gebaseerd op spasmen van bepaalde schepen.
Diagnose van secundair syndroom van Raynaud
De criteria die spreken voor de aanwezigheid van secundair syndroom van Raynaud zijn:
- Slechts één hand is aangetast.
- Het weefsel in de getroffen gebieden is beschadigd.
Als de symptomen optreden bij mannen die ouder zijn dan 30 jaar, spreekt dit ook meer voor het secundaire syndroom van Raynaud. Bepaalde ziekten, zoals nierontsteking of botpijn, evenals het gebruik van bepaalde medicijnen of medicijnen, verhogen ook het vermoeden van secundair Raynaud-syndroom.
Voor de definitieve opheldering zijn dan nog een aantal vervolgonderzoeken mogelijk.
Capillaire microscopie
Als onderdeel van een capillaire microscopie onderzoekt de arts de kleinste bloedvaten (haarvaten) in de handen. Hiermee kan bijvoorbeeld sclerodermie als oorzaak van het secundaire syndroom van Raynaud worden vastgesteld. Deze ziekte wordt geassocieerd met gigantische haarvaten, vasculaire vrije gebieden en kleine bloedingen.
Bloedtesten
Bloedonderzoek kan andere aandoeningen aan het licht brengen die leiden tot het secundaire syndroom van Raynaud. Belangrijke te bepalen parameters zijn het bloedbeeld, bloedplaatjes, ontstekingsparameters en zogenaamde eiwit- en immuunelektroforese. Daarnaast moeten bepaalde antistoffen worden bepaald. Deze omvatten ANA- en anti-DNA-antilichamen, die typisch zijn voor de zeldzame immuunziekte lupus erythematosus. Dit kan ook het secundaire syndroom van Raynaud veroorzaken.
Beeldvormingsprocedures
Magnetische resonantie-angiografie en duplex-echografie maken de detectie van vasculaire krampen (spasmen), vernauwingen (stenosen) en andere vasculaire veranderingen mogelijk. Het kan belangrijk zijn om ook de hart- en halsvaten te onderzoeken. Tijdens het onderzoek kan een zogenaamde α-blokker worden gegeven. Dit medicijn zorgt ervoor dat de vernauwing opengaat. Als dit niet het geval is, kan worden aangenomen dat er sprake is van een vaatziekte.
Het is belangrijk om andere ziekten uit te sluiten die gepaard gaan met symptomen die lijken op het syndroom van Raynaud. Deze omvatten embolieën en perifere arteriële occlusieve ziekte (PAD), waarbij bloedvaten geblokkeerd raken. Bovendien gaat de zogenaamde geïsoleerde acrocyanose gepaard met een pijnloze blauwe verkleuring van de handen. Een ongemak op het eerste gezicht, maar ongevaarlijk, is een spontane blauwe plek op de vinger (het zogenaamde spontane vingerhematoom).
Syndroom van Raynaud: behandeling
De therapie van het syndroom van Raynaud is in eerste instantie gebaseerd op algemene maatregelen. Het is van cruciaal belang om de triggers van de aanvallen te vermijden, vooral stress en kou. Het vermijden van te koude dranken en voedsel kan ook de frequentie van aanvallen verminderen. De getroffenen hebben baat bij verwarmde handschoenen. Mensen met het syndroom van Raynaud moeten ook stoppen met roken. Sommige mensen hebben ook baat bij een dieet dat rijk is aan omega-3-vetzuren.
Drukvermindering
Een belangrijke bijdrage aan het verbeteren van symptomen is het verminderen van stress. Het is nuttig om een ontspanningstechniek te leren, zoals autogene training of progressieve spierontspanning. Lichaamsbeweging helpt ook om stress te verminderen.
Wondverzorging
Wonden in de getroffen gebieden moeten intensief en professioneel worden behandeld, omdat ze slecht kunnen genezen en dus lang kunnen aanhouden.
Wat te doen bij een aanval van Raynaud?
Als er een aanval dreigt, moeten de handen worden gewassen met warm water. Ook is het raadzaam om je handen te bewegen en te masseren zodat de vaten weer snel uitzetten. Soms helpt het ook om je handen onder je oksels te leggen.
Een Raynaud-aanval verdwijnt meestal vanzelf na maximaal een half uur - voordat blijvende schade optreedt. Als de vaatvernauwing echter niet loslaat, helpen bedrust en warmte vaak. Als ook dat niet voldoende is, kan de arts antistollingstherapie voorschrijven, bijvoorbeeld met heparine, eventueel in combinatie met andere geneesmiddelen.
medicatie
Als de algemene maatregelen niet voldoende zijn, is het mogelijk om medicijnen tegen het syndroom van Raynaud te nemen. Het toedienen van medicatie is vooral nuttig als het weefsel beschadigd is en er gezorgd moet worden voor een goede bloedcirculatie. De belangrijkste groep geneesmiddelen tegen het syndroom van Raynaud zijn calciumantagonisten, bijvoorbeeld nifedipine. Bovendien kan nitroglycerine, een vaatverwijdende stof, op de aangetaste gebieden worden aangebracht.
De medicijnen kunnen echter ongewenste bijwerkingen hebben. De calciumantagonisten kunnen de vingers doen opzwellen, een nitrozalf kan hoofdpijn veroorzaken.
In het geval van zeer ernstig syndroom van Raynaud kunnen een aantal andere groepen geneesmiddelen worden voorgeschreven, waarvan sommige niet specifiek zijn goedgekeurd voor behandeling van het syndroom van Raynaud. Het gebruik van deze medicijnen voor de behandeling van het syndroom van Raynaud, en vooral antidepressiva, is controversieel.
Als secundair syndroom van Raynaud wordt veroorzaakt door vernauwde bloedvaten, kan therapie met acetylsalicylzuur (ASA) en een cholesterolverlagend middel (statine) worden overwogen.
Activiteiten
In bijzonder ernstige gevallen kan een operatie nuttig zijn. Dit omvat bijvoorbeeld de blokkade van vaatvernauwende zenuwen (sympathectomie). Een dergelijke verstopping kan ook met medicatie met de werkzame stof guanethidine. Dit werkt slechts voor een beperkte tijd, maar het kan voldoende zijn om wonden en weefselbeschadiging te laten genezen.
Als het syndroom van Raynaud optreedt in verband met werk, kan een baan of zelfs een verandering van beroep nodig zijn.
Syndroom van Raynaud: ziekteverloop en prognose
Het primaire syndroom van Raynaud is vervelend en onaangenaam, maar het is ongevaarlijk en beperkt meestal de kwaliteit van leven slechts in geringe mate. De symptomen worden meestal beter na verloop van tijd.
Bij het secundaire syndroom van Raynaud kan de druk van het lijden aanzienlijk hoger zijn en in de loop van de tijd toenemen. Het verloop van de ziekte varieert sterk van geval tot geval vanwege de vele verschillende oorzaken. Sommige patiënten ervaren complicaties zoals slecht genezende wonden of andere weefselbeschadiging, die ingewikkeld en langdurig te behandelen zijn. In bijzonder ernstige gevallen kunnen ook weefselgebieden afsterven. Omdat bij vasculaire schade echter relatief snel nieuwe bloedvaten worden gevormd, is amputatie, bijvoorbeeld van de aangedane vingers, bij het syndroom van Raynaud slechts zeer zelden nodig.
Tags: slaap voeding tanden