embolie
Tanja Unterberger studeerde journalistiek en communicatiewetenschap in Wenen. In 2015 begon ze haar werk als medisch redacteur bij in Oostenrijk. Naast het schrijven van specialistische teksten, tijdschriftartikelen en nieuws heeft de journalist ook ervaring met podcasting en videoproductie.
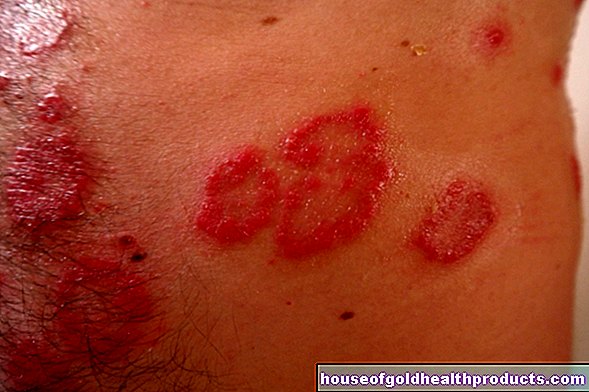
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Bij een embolie sluit een zogenaamde embolie (bijvoorbeeld bloedstolsels, vet, cellen of lucht) een bloedvat af. Afhankelijk van in welk deel van het lichaam de embolie optreedt, treden verschillende symptomen op zoals hevige pijn of verlamming. Embolieën zijn soms levensbedreigend omdat ze onder meer leiden tot een hartinfarct of beroerte. Lees hier meer over definitie, oorzaken, symptomen en therapie!
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. I82O88I26I28T79I74I27

Kort overzicht
- Wat is een embolie? Volledige of gedeeltelijke afsluiting van een bloedvat door lichaamseigen of lichaamsvreemd materiaal (bijv. bloedstolsels) dat in de bloedbaan terechtkomt.
- Symptomen: Afhankelijk van welk bloedvat is aangetast, ontstaan er verschillende symptomen. Plotselinge pijn komt vaak voor; maar soms zijn de getroffenen ook symptoomvrij.
- Oorzaken: Een bloedstolsel (trombus) dat loskomt van de vaatwand en in de bloedbaan terechtkomt, is vaak de oorzaak van een embolie (trombo-embolie).
- Behandeling: De arts behandelt een embolie meestal met medicijnen, soms ook operatief. Het doel van de therapie is het oplossen of verwijderen van de embolus.
- Preventie: regelmatig bewegen, voldoende drinken, overgewicht voorkomen, stoppen met roken; indien nodig tromboseprofylaxe bijv. na operaties (antistollingsmiddelen, compressiekousen)
- Diagnose: gesprek met de arts, lichamelijk onderzoek (o.a. echografie, CT, MRI, angiografie)
Wat is een embolie?
De term embolie komt van het Grieks (“embolla”) en betekent “inwerpen”. Bij een embolie blokkeert een via het bloed ingespoelde prop ("embolus" = vaatprop, meervoud "embolie") een bloedvat. Het voorkomt dat het bloed vrij door het vat kan stromen.
Als gevolg hiervan wordt het getroffen gebied niet langer voldoende voorzien van zuurstof en belangrijke voedingsstoffen. Na verloop van tijd sterft het weefsel daar af en soms treden levensbedreigende gevolgen op, zoals een hartaanval of beroerte. In Duitsland overlijden jaarlijks 20.000 tot 25.000 mensen aan embolie.
Een embolie veroorzaakt alleen een embolie als de diameter groter is dan die van het bloedvat.
Welke soorten embolie zijn er?
Embolie ontwikkelt zich bij de aangedane persoon in zowel de aderen als de slagaders. Emboli vormen zich ook in beide bloedvaten. Artsen maken daarom onderscheid tussen arteriële en veneuze embolieën.
arteriële embolie
In het geval van een arteriële embolie komt de embolie meestal uit het linker atrium van het hart of uit een grote slagader (arterio-embolische embolie), zoals de hoofdslagader (aorta) of longslagader (longslagader). Vaak sluit een embolus daar een vat af naar de hersenen (hersenembolie), naar de armen of benen (arm- of beenembolie) of naar organen zoals de darm, nieren of milt (darm-, nier- of miltinfarct). In de meeste gevallen zorgt een arteriële embolie ervoor dat een embolie de hersenen bereikt (hersenembolie), waar het een beroerte veroorzaakt.
Invloed op arteriële embolie
- ongeveer 60 procent van de hersenen
- ongeveer 28 procent de benen
- ongeveer 6 procent van de armen
- ongeveer 6 procent van de organen (bijvoorbeeld darmen, nieren, milt)
Veneuze embolie
Bij een veneuze embolie vormt de vaatprop zich in de aderen, bij voorkeur in de benen of in het bekken. Het komt de longen binnen via de rechter hartkamer en de longslagader, waar het vaak longembolie veroorzaakt.
Paradoxale embolie
De paradoxale embolie - ook wel gekruiste embolie - is een bijzondere vorm van embolie. De embolus ontstaat in een ader en blokkeert een slagader (maar niet de longslagaders!). Dit is alleen mogelijk als de embolus via openingen of kleine openingen in het hartseptum in de linker hartkamer terechtkomt (bijvoorbeeld door een aangeboren hartafwijking). Dit betekent dat de embolus niet naar de longen gaat zoals een conventionele veneuze embolus, maar naar het arteriële systeem van de bloedbaan.
Waarin verschilt een embolie van een trombose?
Bij een trombose sluit een bloedstolsel (trombus) een bloedvat af waar het ontstaat. Per definitie komt een embolie echter niet voor waar een embolie wordt gevormd. In sommige gevallen ontwikkelt een trombus zich echter tot een embolie.
De trombus maakt zich los van de binnenwand van het vat waaruit hij is ontstaan en beweegt zich via de bloedbaan door het lichaam. Als deze naar buiten gesleepte plug (“embolie”) ergens anders in het lichaam een bloedvat verstopt, spreken artsen van een embolie (of trombo-embolie).
Wat zijn tekenen van een embolie?
Emboli veroorzaken heel verschillende symptomen, afhankelijk van waar ze in het lichaam voorkomen. Terwijl sommigen zichzelf helemaal niet opvallen, leiden anderen tot tal van klachten en voortekenen. Kortom, mensen met een embolie hebben hevige pijn die plotseling optreedt. De embolus verstoort de bloedtoevoer, waardoor het aangetaste orgaan niet meer goed functioneert. In sommige gevallen sterft het weefsel in het getroffen gebied zelfs af.
In sommige delen van het lichaam die goede bypass-circuits (collateralen) hebben en het getroffen gebied via andere bloedvaten bevoorraden, is het ook mogelijk dat mensen met een kleine embolie geen symptomen hebben.
Embolie in de benen of armen
Wanneer zich een embolie ontwikkelt in een grote slagader in het been of de arm, zijn de symptomen meestal heel typisch. Ze kunnen worden gekenmerkt door de "6P" (na Pratt; zes fysieke tekens):
- Pijn
- Bleekheid
- Paresthesie (gevoelsstoornis)
- Polsloosheid (pulsuitval)
- Verlamming
- Prostation (schok)
In ernstige gevallen betekent een embolie in de arm of het been dat de getroffen persoon zijn arm of been niet meer kan bewegen.
Embolie in de longen
Longembolie manifesteert zich door pijn in de longen, plotselinge kortademigheid (dyspnoe), snelle ademhaling (tachypneu), hartkloppingen (tachycardie), beklemd gevoel, acute daling van de bloeddruk (hypotensie) en circulatoire shock. Met de juiste maat overbelast een embolus in de longen het hart en leidt tot de dood.
Embolie in de hersenen
Een hersenembolie veroorzaakt een beroerte. Bij de getroffenen manifesteert dit zich bijvoorbeeld door verlamming (vaak op de ene helft van het lichaam), spraakstoornissen en verminderd bewustzijn.
Embolie in het hart
In zeldzame gevallen blokkeert een embolus de kransslagaders en veroorzaakt een hartaanval bij de getroffenen. In sommige ernstige gevallen leidt een embolie in het hart tot hartfalen.
Embolie in de inwendige organen
Een embolie in het gebied van de inwendige organen veroorzaakt verschillende symptomen, afhankelijk van het aangetaste orgaan:
nieren
Als de nieren zijn aangetast door een embolie, leidt dit vaak tot een nierinfarct. De getroffenen hebben meestal ernstige pijn in de lumbale regio en bloed in de urine (hematurie). In extreme gevallen faalt de nierfunctie volledig (nierfalen).
milt
Een vasculaire occlusie in de milt veroorzaakt een miltinfarct. Typische symptomen zijn plotselinge pijn in de linker bovenbuik en pijn in de linkerschouder. De borstkas van de getroffenen stijgt en daalt meestal minder opvallend tijdens het ademen. Soms zijn er wrijvende geluiden te horen in het gebied van de milt tijdens het ademen (perisplenisch wrijven). In ernstige gevallen functioneert de milt niet.
dikke darm
In het darmmesenterium - de band van bindweefsel die de darm in de buik fixeert en waarin de bloedvaten en zenuwen naar de darm lopen (het zogenaamde mesenterium) - veroorzaakt een embolie ernstige buikpijn bij de getroffenen. Ze hebben ook vaak bloederige diarree en koorts. Ook de stoelgang wordt vaak verminderd of valt helemaal uit. In extreme gevallen sterft het aangetaste deel van de darm.
Typisch, hoe groter het gebied dat de embolie uitsluit van de bloedtoevoer, hoe ernstiger de symptomen.
Wat veroorzaakt een embolie?
Er zijn verschillende oorzaken voor een embolie. De embolie, die het bloedvat blokkeert en zo een embolie veroorzaakt, bestaat meestal uit lichaamseigen stoffen zoals vetdruppels, vruchtwater, bloedstolsels (trombi) of luchtbellen. In sommige gevallen bestaat het ook uit vreemde materialen zoals vreemde voorwerpen (bijvoorbeeld delen van een holle naald) of parasieten (bijvoorbeeld lintwormen).
Emboli kan daarom worden onderverdeeld in:
- Vaste embolieën, bijv. bestaande uit bloedstolsels, weefsels, parasieten of tumorcellen.
- Vloeibare embolieën, bijvoorbeeld bestaande uit druppels vet of vruchtwater.
- Gasvormige embolie, bijv. bestaande uit luchtbellen.
Afhankelijk van de oorzaak zijn de volgende embolieën te onderscheiden:
Trombo-embolie
De meest voorkomende vorm van embolie is trombo-embolie. Het wordt veroorzaakt door een bloedstolsel (trombus) dat zich losmaakt van de vaatwand en in de bloedbaan terechtkomt. Deze embolus beweegt dan met de bloedbaan door het lichaam totdat hij ergens vast komt te zitten en een bloedvat afsluit. Het gaat om trombo-embolie.
Artsen maken onderscheid tussen veneuze en arteriële trombo-embolie.
Veneuze trombo-embolie (VTE)
Bij veneuze trombo-embolie komt de embolie uit een ader. Het vormt zich vaak in de aderen van het bekken of de benen (bijv. veneuze trombus in het been). Dit gebeurt vaak wanneer de getroffenen te lang zitten of liggen en het bloed niet meer goed circuleert. Hierdoor stagneert het bloed in sommige gevallen.Er vormt zich een bloedstolsel (trombus) die de bloedtoevoer op dit punt belemmert en in extreme gevallen het vat volledig afsluit. Dit kan ook het geval zijn als de getroffenen niet genoeg drinken (uitdroging).
Het risico op veneuze trombo-embolie is verhoogd als iemand bedlegerig is (bijvoorbeeld mensen die zorg nodig hebben), na een operatie (bijvoorbeeld als ze daarna veel gaan liggen) of als de getroffenen flebitis hebben (tromboflebitis).
Arteriële trombo-embolie (ATE)
Bij arteriële trombo-embolie komt de embolie uit een slagader. Het ontstaat meestal in de linkerhelft van het hart. Wanneer de embolie losraakt, komt deze vaak in de hersenen (hersenembolie) en veroorzaakt een beroerte.
Hart-en vaatziekten is de meest voorkomende oorzaak van arteriële trombo-embolie, goed voor maximaal 90 procent. Deze omvatten bijvoorbeeld:
- Arteriosclerose ("verharding van de slagaders"); de bloedvaten vernauwen door afzettingen van bloedbestanddelen (bijv. cholesterol, witte bloedcellen)
- Een verwonding of littekenvorming van de binnenwand van de bloedvaten (endotheel)
- Stollingsstoornissen (trombofilie)
- Ontsteking van het slijmvlies van het hart (endocarditis)
- Uitzetting van de hartwand (aneurysma)
- Atriale fibrillatie; het hart klopt onregelmatig te snel of te langzaam
De meest voorkomende embolieën zijn trombo-embolie, die optreedt na trombose van de diepe aderen in het been (longembolie), en trombo-embolie in de slagaders van de hersenen (beroerte).
Tumorembolie
Een tumorembolie ontstaat wanneer kankercellen (tumorcellen) of kankerweefsel worden overgedragen. De embolie (of de zogenaamde metastatische embolie) maakt het mogelijk dat zich in andere delen van het lichaam dochtertumoren vormen.
Tumorembolie komt veel voor bij mensen met gevorderde kanker. De reden hiervoor is dat kanker het vermogen van het bloed om te stollen verhoogt. Hierdoor stolt het bloed sneller. Hoe agressiever de kanker, hoe groter het risico op trombose en vervolgens op embolie.
Vetembolie
Een vetembolie is een embolie die wordt veroorzaakt door vetdruppels in de bloedbaan. Vetembolie treedt vaak op na botbreuken (vooral lange botten zoals de ribben), wanneer ook het beenmerg is beschadigd. Dit bestaat onder andere uit vet, dat bij een blessure soms weglekt en in de bloedbaan terechtkomt. Andere oorzaken van een vetembolie zijn: botte verwondingen (bijvoorbeeld blauwe plekken), brandwonden, leververvetting of operaties zoals een amputatie of een beenmergtransplantatie. Meestal vormt zich een vetembolie in de bloedvaten in de longen (longvetembolie).
Beenmergembolie
Bij botbreuken (fracturen) komt beenmerg soms in het vaatstelsel en veroorzaakt daar een embolie. Dit type embolie komt daarom vaak voor bij fracturen van lange botten die beenmerg bevatten. Deze omvatten bijvoorbeeld het bovenarmbeen (humerus), de onderarmbeenderen (ulna) en spaak (radius) en het dijbeen (femur).
Bacteriële embolie (septische embolie)
Bij een bacteriële embolie komen bacteriën in de bloedbaan en veroorzaken ze een embolie. Dit gebeurt als gevolg van bloedvergiftiging (sepsis) of ontsteking van de binnenwand van het hart (endocarditis). Een septische embolus kan leiden tot een etterende infectie van het aangetaste weefsel.
In tegenstelling tot de septische embolie is een zogenaamde neutrale embolie niet geïnfecteerd met bacteriën.
Gasembolie
Een gasembolie treedt op wanneer gasbellen in de bloedbaan komen en het vat vernauwen of sluiten. Als het gas lucht is, wordt dit een luchtembolie genoemd. Een gasembolie kan bijvoorbeeld optreden wanneer een middelgroot of groot bloedvat gewond is (bijv. de superieure vena cava, superieure vena cava), wanneer lucht in een bloedvat wordt gebracht (luchtinsufflatie) of door een scheur in de long (longruptuur).
Zelfs een zogenaamde decompressieziekte (decompressieziekte) kan leiden tot een levensbedreigende gasembolie. Gasbellen vormen zich in de bloedvaten wanneer de externe druk te snel daalt. Dit kan bijvoorbeeld gebeuren als je te snel uit het water komt (duikziekte) of als je te snel opstijgt.
Vruchtwaterembolie
Als vruchtwater tijdens de bevalling via de baarmoeder in de bloedbaan van de moeder terechtkomt, treedt vruchtwaterembolie op (ook wel 'obstetrisch shocksyndroom' genoemd). Dit is een zeldzame maar levensbedreigende complicatie van een bevalling die vaak hersenbeschadiging veroorzaakt bij moeders en kinderen. De exacte oorzaak van een vruchtwaterembolie is nog niet duidelijk opgehelderd.
Parasitaire embolie
Bij een parasietembolie verstoppen parasieten het vat. Vaak zijn dit lintwormlarven die het maag-darmkanaal binnendringen. Daar doorboren ze de darmwand en komen in het bloed.
Vreemd lichaam embolie
Bij een embolie van een vreemd lichaam komen vreemde lichamen in de bloedbaan. Dit is bijvoorbeeld het geval als tijdens een onderzoek onderdelen van onderzoekshulpmiddelen zoals katheters (buisjes die in organen worden ingebracht) of canules (holle naalden) afbreken en in de bloedbaan komen. Andere vreemde voorwerpen zijn onder meer granaatscherven of pellets.
Wat zijn risicofactoren voor embolie?
Er zijn verschillende factoren die het risico op embolie verhogen. Een van de belangrijkste risicofactoren voor trombo-embolie is bijvoorbeeld hartziekte - vooral atriale fibrillatie, waarbij zich bloedstolsels vormen in de boezems. Risicofactoren zijn ook:
- roken
- Hoog-vetgehalte dieet
- Weinig lichaamsbeweging
- Vaat- en hartaandoeningen, bijv. arteriosclerose, hartfalen
- Diabetes (diabetes mellitus)
- Hoge bloeddruk (hypertensie)
- Morbide overgewicht (obesitas)
- kankers
- Activiteiten
- Gebruik van vrouwelijke hormonen (bijv. hormonale anticonceptie, hormoonvervangende therapie)
- Toenemende leeftijd
- Onvoldoende beweging van de benen (door bedrust, verlamming, starre verbanden of tijdens lange reizen, vooral vliegreizen)
- Zwangerschap en kraambed
- Ernstige verwonding
- Eerder opgelopen embolie
- Veneuze ziekten, bijv. flebitis, spataderen (varices)
- Vrouwelijk geslacht (vrouwen worden vaker getroffen dan mannen)
Voor embolie gelden in principe dezelfde risicofactoren als voor trombose.
Wat kunt u doen aan een embolie?
Het doel van embolietherapie is ervoor te zorgen dat er weer voldoende bloed door het verstopte vat stroomt. Om dit te doen, dienen artsen anticoagulantia toe. In ernstige gevallen wordt het bloedstolsel opgelost met medicatie (drugstrombolyse) of operatief verwijderd (embolectomie).
medicatie
Bij een embolie, met name een longembolie, is een snelle medische behandeling belangrijk. De arts geeft de patiënt anticoagulantia (anticoagulantia, bijv. heparine) als injectiespuit of infuus. Ze zorgen ervoor dat de embolus niet groter wordt en dat er geen nieuwe bloedstolsels ontstaan.
In ernstige gevallen wordt medicatie gebruikt om het bloedstolsel op te lossen. Om dit te doen, dienen artsen zogenaamde fibrinolytica (medicinale trombolyse) toe.
Om een volgende trombo-embolie te voorkomen, krijgt de patiënt vervolgens gedurende enkele maanden antistollingsmedicatie in tabletvorm (bijvoorbeeld zogenaamde DOAK of vitamine K-antagonisten zoals fenprocoumon). Dit wordt orale antistolling genoemd, wat zich vertaalt als "antistolling door medicatie". De anticoagulantia zijn effectief, maar er is enig risico op bloedingen. Sommige patiënten krijgen daarom acetylsalicylzuur (bijv. ASA 100 mg) als langdurige therapie om bloedstolsels te voorkomen en tegelijkertijd het risico op bloedingen laag te houden.
Verwijdering van de embolus met behulp van een katheter
Als medicamenteuze trombolyse niet mogelijk is, gebruiken artsen een katheter om het bloedstolsel te verwijderen. U duwt de katheter voorzichtig door een ader tot aan het verstopte bloedvat. Met kleine instrumenten of een medicijn (trombolyticum), dat ze in de katheter steken, lossen ze de embolie op.
Chirurgie (embolectomie)
De laatste optie om het bloedstolsel te verwijderen is wat bekend staat als chirurgische embolectomie. Artsen verwijderen de embolus in een open operatie. Bij een longembolie wordt de patiënt doorverbonden met algehele anesthesie en een hart-longmachine.
Hoe voorkom je een embolie?
Als u embolie wilt voorkomen, is het belangrijk dat u het risico zo laag mogelijk houdt door het volgende te doen:
Veranderingen in levensstijl
- Als u een roker bent, stop dan met roken.
- Vermijd overgewicht en eet een uitgebalanceerd dieet.
- Drink voldoende (minimaal anderhalve tot twee liter per dag)
- Zorg ervoor dat u tijdens lange vluchten of autoritten regelmatig beweegt.
- Ga naar de reguliere controles van uw huisarts, zodat ziekten als hoge bloeddruk of diabetes mellitus in een vroeg stadium kunnen worden gesignaleerd en behandeld.
- Na de operatie zo snel mogelijk opstaan na overleg met de behandelend arts en voldoende bewegen.
Voorkom trombose
Omdat elk letsel de bloedstolling activeert, vergroten operaties ook het risico op trombose of embolie. Bij zwangere vrouwen verhoogt de bevalling ook het risico op trombose of embolie. Daarom schrijven artsen vaak heparine-injecties voor na een operatie of bevalling, die de getroffenen meestal eenmaal per dag onder hun huid injecteren. Heparine remt de bloedstolling en voorkomt zo trombose en embolie.
Om een embolie te voorkomen, schrijft de arts ook vaak compressiekousen voor ("trombosekousen"). In de regel trekken de getroffenen deze kousen 's morgens na het opstaan aan en trekken ze 's avonds voor het slapengaan weer uit. Ze kunnen ook continu worden gedragen. Compressiekousen ondersteunen een betere doorbloeding in het been en voorkomen zo trombose.
De duur van deze tromboseprofylaxe is afhankelijk van het individuele risico.
Bij bepaalde ziekten (bijv. ernstige stoornissen van de bloedsomloop in de slagaders) mogen de getroffenen meestal geen compressiekousen dragen. Vraag daarom vooraf aan uw arts of trombosekousen voor u geschikt zijn.
Hoe stelt de arts een embolie vast?
Het eerste aanspreekpunt bij een vermoeden van een embolie is de huisarts. Als hij een embolie achter de symptomen vermoedt, verwijst hij de getroffen persoon meestal door naar een ziekenhuis. Daar blijft een specialist in interne geneeskunde (internist) gespecialiseerd in vaatziekten (angioloog of fleboloog) de getroffenen behandelen.
Embolie is vaak levensbedreigend. Het is daarom belangrijk dat de arts symptomen die wijzen op een embolie onmiddellijk opheldert en daarnaar handelt.
Praat met de dokter en lichamelijk onderzoek
Omdat de symptomen van een embolie soms dubbelzinnig zijn, is het belangrijk dat de arts de patiënt zorgvuldig onderzoekt. Hiervoor voert hij eerst een uitgebreid gesprek (anamnese) met de betrokkene. Hij vraagt hem bijvoorbeeld naar de symptomen en of er onlangs een operatie heeft plaatsgevonden of dat hij ooit een bloedstolsel heeft gehad. Hij zal dan een lichamelijk onderzoek op hem uitvoeren. Vaak geeft dit al indicaties voor de diagnose. Als de arts bijvoorbeeld plotselinge pijn en een bleke huid opmerkt, evenals een ontbrekende pols en vasculaire geluiden in de armen of benen, zijn dit al duidelijke tekenen van een embolie in de arm of het been.
Bloed Test
Een bloedonderzoek maakt ook deel uit van de diagnose van een embolie. Bepaalde bloedwaarden bevestigen het vermoeden van een embolie. Deze omvatten de zogenaamde D-dimeren. D-dimeren zijn eiwitten die worden aangemaakt wanneer een bloedstolsel afbreekt. Als ze verhoogd zijn, is dit een indicatie dat er ergens in het lichaam een bloedstolsel, dus een trombose of embolie, aan het afbreken is.
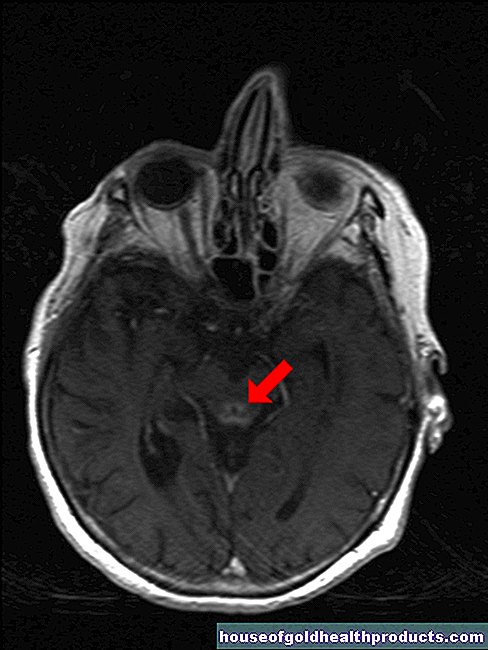
Echografie, CT, MRI
Als het onderzoek het vermoeden van een embolie bevestigt, voert de arts beeldvormend onderzoek uit, bijvoorbeeld met behulp van echografie (echografie), computertomografie (CT) of magnetische resonantiebeeldvorming (MRT).
Tijdens een echografisch onderzoek van de bloedvaten (kleuren duplex echografie) kan de arts bijvoorbeeld zien of de vaatwand vernauwd is. Daarnaast bepaalt het met behulp van ultrageluid de richting waarin het bloed in de bloedvaten stroomt en hoe snel het bloed door de bloedvaten stroomt (stroomsnelheid). Deze laatste geeft de arts informatie of er vernauwingen of obstructies in de bloedvaten zijn.
Angiografie
Met behulp van computertomografie of magnetische resonantietomografie maakt de arts foto's van de bloedvaten en het vaatstelsel (de zogenaamde CT-angiografie of MRT-angiografie). Hiervoor injecteert de arts contrastmiddel (jodiumhoudende, waterheldere en kleurloze vloeistof die zichtbaar is op het röntgenbeeld) in het bloedvat en voert vervolgens de computertomografie of magnetische resonantietomografie uit. Het inwendige van de vaten is dan zichtbaar in het CT- of MRT-beeld. Op deze manier kan de arts zien of een embolie een bloedvat verstopt of dat de slagaderwand is veranderd (bijvoorbeeld vernauwd) door andere oorzaken zoals arteriosclerose (verharding van de slagaders).
Scintigrafie
Als een embolie in de longen wordt vermoed, is een nucleair medisch onderzoek, de longscintigrafie, nuttig. Het onderzoek bestaat uit twee delen: Ten eerste onderzoekt de arts de ventilatie van de longen. De patiënt moet een zwak radioactief gelabeld gas inademen. Dit meet de verdeling van activiteit in de longen.
De arts onderzoekt vervolgens de bloedstroom in de longen. Hiervoor injecteert hij zwak radioactieve eiwitdeeltjes in de ader van een patiënt. Deze komen met de bloedbaan in de longen, waar ze vast komen te zitten in enkele van de fijnste bloedvaten. Met een speciale camera (gammacamera, SPECT) maakt de arts deze zichtbaar en maakt foto's. Hij kan dan zien waar het bloedstolsel de bloedstroom heeft verminderd.
Tags: huismiddeltjes tiener paddenstoel vergif planten