Ondervoeding bij kanker
Sabrina Kempe is freelance schrijfster voor het medische team van Ze studeerde biologie en specialiseerde zich in moleculaire biologie, menselijke genetica en farmacologie. Na haar opleiding tot medisch redacteur bij een gerenommeerde gespecialiseerde uitgeverij was zij verantwoordelijk voor vakbladen en een patiëntenblad. Nu schrijft ze artikelen over medische en wetenschappelijke onderwerpen voor experts en leken en redigeert ze wetenschappelijke artikelen van artsen.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Ondervoeding en gewichtsverlies bij kanker zijn niet ongewoon. Als dit gepaard gaat met snelle spierafbraak, put het lichaam op gevaarlijke wijze uit wat bekend staat als tumorcachexie. Lees hier meer over het onderwerp: Wat zijn de oorzaken van ondervoeding en gewichtsverlies bij kanker? Waarom kan ondervoeding hand in hand gaan met gewichtstoename en obesitas? Hoe herken je ondervoeding? Wat kunnen arts en patiënt doen tegen ondervoeding?
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. C50C16C34C19C18C15C61C20

Ondervoeding: vaak riskant gewichtsverlies
Ondervoeding (ondervoeding) betekent dat de getroffenen niet genoeg energie, eiwitten of andere voedingsstoffen krijgen. Dit kan leiden tot gevaarlijk gewichtsverlies bij kankerpatiënten (of andere patiënten).
Wanneer spreken we van ondervoeding?
Wanneer er precies sprake is van ondervoeding, hebben internationale experts in 2019 gezamenlijk opnieuw gedefinieerd als onderdeel van het "Global Leadership Initiative on Malnutrition" (GLIM). Om dit te doen, creëerden ze criteria met betrekking tot het uiterlijk van de patiënt (fenotype) en de oorzaak van de ziekte (etiologie). Om van ondervoeding te spreken is het voldoende als een fenotypisch en een etiologisch criterium samen voorkomen - niet alle onderstaande criteria hoeven aanwezig te zijn!
Fenotypische criteria:
- onvrijwillig gewichtsverlies van ten minste vijf procent in zes maanden
- Ondergewicht gemeten met een lage body mass index (BMI) van minder dan 20 kg/m2 of minder dan 22 kg/m2 bij mensen ouder dan 70 jaar
- verminderde spiermassa (sarcopenie)
Etiologische criteria:
- Verminderde voedselopname van minder dan de helft gedurende een week of een langdurige (chronische) spijsverteringsstoornis waardoor te weinig voedingsstoffen uit het voedsel kunnen worden opgenomen (malabsorptie)
- acute of chronische ontsteking door het hele lichaam (systemische ontsteking)
Een kankerpatiënt bijvoorbeeld, die binnen een half jaar onvrijwillig meer dan vijf procent van zijn gewicht verliest en tegelijkertijd minstens een week te weinig eet, wordt als ondervoed beschouwd.
Ook getroffen door ondervoeding zijn bijvoorbeeld patiënten van wie de spiermassa afneemt en die tegelijkertijd last hebben van een ontsteking die in het lichaam suddert - zelfs als de getroffenen deze criteria niet zelf kunnen meten en ze misschien niet eens opmerken. Want als de spiermassa afneemt, hoeft dit niet per se tot gewichtsverlies te leiden.
Over het algemeen zijn gewichtsverlies en ondergewicht geen voorwaarde voor de diagnose ondervoeding. Kankerpatiënten met overgewicht of zelfs obesitas kunnen ook ondervoed zijn. Ondervoeding wordt bij hen vaak over het hoofd gezien!
Gewichtstoename met ondervoeding
Een andere paradox is dat zelfs kankerpatiënten die snel aankomen, aan ondervoeding kunnen lijden. De snelle gewichtstoename kan bijvoorbeeld worden veroorzaakt door vochtophoping in het weefsel (oedeem) of in de buikholte (ascites) of door de groei van vetophopingen. Deze verschijnselen zijn beschreven bij vrouwen met borstkanker die chemotherapie, antihormoontherapie of cortison hebben gekregen of die door de ziekte minder hebben gesport en meer calorieën hebben verbruikt. Gewichtstoename, zoals gewichtsverlies bij kanker, verslechtert de prognose.
Elke kankerpatiënt moet regelmatig worden gecontroleerd op ondervoeding. Herinner uw arts er indien nodig aan! Vooral als uw gewicht op een ongebruikelijke manier verandert (omhoog of omlaag), dient u medisch advies in te winnen. Het is belangrijk om de oorzaak hiervan te achterhalen en, indien mogelijk, op te lossen.
Hoe vaak komt ondervoeding voor bij kanker?
Ondervoeding bij kanker is wijdverbreid: afhankelijk van het type tumor, stadium van de ziekte en leeftijd treft het een kwart tot bijna driekwart van alle kankerpatiënten. Ondervoeding komt vaker voor bij patiënten met kanker in het spijsverteringskanaal (maagkanker, darmkanker, slokdarmkanker, alvleesklierkanker) en in het hoofd-halsgebied (bijv. schildklierkanker) dan bij patiënten die lijden aan bijvoorbeeld borst- of prostaatkanker .
Redenen voor gewichtsverlies bij kanker
Gewichtsverlies is een veel voorkomend gevolg van ondervoeding. Over het algemeen valt het lichaam af als de energiebalans langdurig negatief is. Hier kunnen verschillende redenen voor zijn:
- Er worden te weinig voedingsstoffen aan het lichaam geleverd met voedsel (voor energieproductie en als bouwstof).
- Het lichaam kan voedingsstoffen niet goed opnemen door problemen in het spijsverteringskanaal.
- Het lichaam verbruikt meer voedingsstoffen dan het uit de voeding kan opnemen.
Wanneer kankerpatiënten niet genoeg kunnen of kunnen eten, krijgt het lichaam onvoldoende voedingsstoffen zoals koolhydraten, vetten en eiwitten binnen. Om toch voldoende energie te krijgen voor de vitale processen, breekt het lichaam vetreserves en spiermassa af - de patiënt verliest snel gewicht en komt in een neerwaartse spiraal:
Omdat de op deze manier gewonnen energie net voldoende is voor de eerste levensbehoeften en de spiermassa ook wordt verminderd (sarcopenie), voelen de patiënten zich slap en machteloos - ze bewegen minder, waardoor de spierafbraak nog meer toeneemt en het gewichtsverlies verder toeneemt.
Bovendien worden de skeletspieren met het ouder worden geleidelijk afgebroken, ook bij gezonde mensen. De technische term hiervoor is leeftijdsgebonden sarcopenie. Daarnaast verliest het lichaam tijdens chemotherapie ook skeletspiermassa. Deze chemotherapie-geïnduceerde sarcopenie is ongeveer 1,6 keer hoger bij mannen dan bij vrouwen.
Patiënten met slokdarmkanker lopen een bijzonder risico op een door chemotherapie geïnduceerde vermindering van spiermassa.
Verlies van eetlust en verandering in smaak
Wanneer kankerpatiënten niet meer willen eten, kan er angst achter zitten. Sommige patiënten zijn bang dat het voedsel dat ze eten ook de tumor zal voeden. Daarom beperken ze zich tot eten - in de hoop dat dit de kankergezwel van energie zal beroven en het zo zal "uithongeren". Maar in plaats van de tumor te beschadigen, ontnemen ze zichzelf vooral de kracht die ze dringend nodig hebben voor therapie en het leven met kanker.
Andere angsten en andere emotionele spanningen zoals verdriet, woede of depressie kunnen er ook voor zorgen dat mensen met kanker hun eetlust verliezen.
In andere gevallen is het verlies van eetlust bij kanker gerelateerd aan pijn, kortademigheid of ongemak. Bovendien kan een slechte eetlust een bijwerking zijn van kankerbehandelingen (chemotherapie, gerichte therapieën, immuuntherapieën).
Soms kan ondervoeding bij kanker ook worden toegeschreven aan het feit dat de smaakperceptie wordt veranderd of verminderd - hetzij door de behandeling, hetzij door de tumor zelf. De getroffenen proeven dan het voedsel niet meer of kunnen verschillende smaken nauwelijks waarnemen. Daardoor eten ze minder of helemaal niets - er treedt ondervoeding op.
Misselijkheid en overgeven
Soms veroorzaakt de behandeling van kanker misselijkheid en/of braken - vooral chemotherapie. Getroffen mensen hebben geen eetlust of kunnen niet genoeg voedsel bij zich houden - ze vallen af.
De ernst van misselijkheid en braken varieert afhankelijk van het toegediende kankergeneesmiddel. Deze bijwerkingen treden vooral vaak op tijdens de behandeling met het chemotherapeutische middel cisplatine. Het hangt ook af van het type medicatie en de dosering of misselijkheid en braken direct tijdens de behandeling optreden of uren of dagen later en hoe lang de symptomen aanhouden (uren tot dagen).
Braken en misselijkheid onder kankertherapieën worden meestal direct veroorzaakt door het medicijn in kwestie. Daarnaast kunnen emotionele factoren (zoals angst voor misselijkheid) de symptomen bij kankerpatiënten verergeren.
diarree
Diarree, een veel voorkomende bijwerking van kankermedicijnen, kan ook bijdragen aan gewichtsverlies bij kanker. Bestralingstherapie in de buikstreek kan ook diarree veroorzaken. Als het voedsel te snel door het lichaam gaat en de voedingsstoffen niet kunnen worden gebruikt, verliest de patiënt snel gewicht. Het is daarom erg belangrijk dat u met uw arts praat over diarree die kan optreden, zelfs als de persoon zich ongemakkelijk voor u voelt.
Droge mond en ontstoken mondslijmvlies
Een droge mond is een mogelijke bijwerking van chemotherapie, immuuntherapieën en gerichte therapieën. Straling in het hoofdgebied, die de speekselklieren aantast, kan ook leiden tot een droge mond. Bovendien kan zich een ontsteking van het mondslijmvlies (mucositis) met zweren of zweren in de mond ontwikkelen. Beide factoren - een droge mond en ontstoken mondslijmvlies - kunnen het voor de getroffenen moeilijk maken om te eten vanwege slikproblemen en pijn en zo ondervoeding bij kanker bevorderen.
Ongunstige positie van de tumor
De tumor zelf kan op mechanische wijze voorkomen dat kankerpatiënten voldoende eten. Als de kanker zich bijvoorbeeld bij de ingang van de maag bevindt, kan voedsel er moeilijk langs en in de maag komen. Darmkanker die vergevorderd is, kan op zijn beurt de darm verstoppen (darmobstructie) en een normale spijsvertering onmogelijk maken.
Organen geheel of gedeeltelijk verwijderd
Als bij kankerpatiënten organen die belangrijk zijn voor de opname en vertering van voedsel (bijvoorbeeld slokdarm, maag) geheel of gedeeltelijk moeten worden verwijderd, werkt dit ondervoeding in de hand.
>> Strottenhoofd, slokdarm
Als het strottenhoofd of de slokdarm verwijderd moest worden, zullen mensen moeite hebben met slikken. Bovendien kunnen ze overgevoelig worden voor bepaalde voedingsmiddelen en angst voor verstikking ontwikkelen.
>> maag
Patiënten bij wie de maag is verwijderd en die nu een vervangende maag hebben, kunnen met de volgende problemen worden geconfronteerd:
- Je kunt maar kleine hoeveelheden eten en zit dus snel vol.
- Het voedsel "glijdt" te snel door de maag (vallediging, dumpingsyndroom), wat kan leiden tot pijn in de bovenbuik, diarree, problemen met de bloedsomloop of hypoglykemie.
- De sluitspier bij de ingang van de maag ontbreekt, waardoor de chymus terug kan stromen in de slokdarm. Hierdoor raakt de slokdarm ontstoken (oesofagitis).
- De vetvertering is vaak verstoord.
- Veel patiënten kunnen geen melksuiker (lactose) meer verdragen (lactose-intolerantie).
>> alvleesklier
De problemen die ontstaan na een operatie aan de alvleesklier hangen af van welk deel van het orgaan eruit moest worden gesneden: als de kop van de alvleesklier is verwijderd, ontbreken verschillende spijsverteringsenzymen, die het orgaan normaal gesproken in de dunne darm afgeeft. Zonder de staart van de alvleesklier kan het orgaan niet meer genoeg van het bloedsuikerverlagende hormoon insuline aanmaken. De getroffenen ontwikkelen een hoge bloedsuikerspiegel, kunnen diarree krijgen en afvallen.
>> darmen
Als delen van de dunne of dikke darm ontbreken of de dikke darm volledig is verwijderd, wordt de spijsvertering verstoord: diarree, slappe ontlasting en gewichtsverlies kunnen het gevolg zijn.
Tumorcachexie
Een bijzondere vorm van ondervoeding is ernstige verspilling, de zogenaamde tumorcachexie. Het treft tot 85 procent van de kankerpatiënten. Met behulp van zijn boodschapperstoffen manipuleert de tumor het metabolisme en het immuunsysteem voor zijn eigen doeleinden:
Het zorgt ervoor dat stofwisselingsproducten zoals eiwitten in grotere mate worden afgebroken - ook als de betrokkene nauwelijks beweegt (catabolische stofwisselingssituatie). Hierdoor krimpen de skeletspieren door het hele lichaam (sarcopenie). Daarnaast worden opslagvetten intensief afgebroken, verbruiken de cellen veel meer energie dan normaal en is er een constante ontsteking door het hele lichaam (systemische ontsteking). Dit gaat ook spieropbouw (anabole weerstand) tegen. De gevolgen van deze processen zijn:
- Verlies van eetlust, smaakstoornissen en voortijdig vol gevoel
- aanhoudend, onvrijwillig gewichtsverlies
- Vermoeidheid, lusteloosheid en constante uitputting (vermoeidheid)
- Vermindering van de prestaties
- Verlies van spiermassa en kracht (sarcopenie)
- verminderde kwaliteit van leven
De getroffenen bevinden zich in een vicieuze cirkel: de lichaamsreserves slinken, maar de patiënten hebben nog steeds geen eetlust en eten daarom niet genoeg - ze verliezen gewicht. Doordat ze zich lusteloos en zwak voelen, bewegen ze minder, wat de afbraak van de spieren verder stimuleert. Daarnaast is het voor het lichaam moeilijker om weer spieren op te bouwen.
Stadia van tumorcachexie
Tumorcachexie kan worden onderverdeeld in drie fasen:
- Precachexie: Dit is de voorloper van cachexie. Het wordt gekenmerkt door gewichtsverlies van minder dan vijf procent, verlies van eetlust en veranderingen in de stofwisseling.
- Cachexie: De symptomen zijn gewichtsverlies van meer dan vijf procent of een verlaging van de BMI van minder dan twee procent of spierverlies en gewichtsverlies van meer dan twee procent, evenals verminderde voedselinname en systemische ontsteking.
- Refractaire cachexie: "Refractair" betekent dat het niet langer kan worden beïnvloed door therapieën. Getroffen mensen vertonen een ernstig verlies van vet- en spiermassa. Hun levensverwachting is minder dan drie maanden.
Na "bloedvergiftiging" (sepsis) is cachexie de tweede meest voorkomende doodsoorzaak bij kankerpatiënten. Vroegtijdig ingrijpen is daarom uiterst belangrijk - want zodra het laatste (refractaire) stadium is bereikt, belooft therapie geen succes meer.
Tumorcachexie in het eindstadium
Wanneer de kankerbehandeling faalt, sterft de patiënt. Ook hier is er tumorcachexie of ernstig gewichtsverlies: bij kanker in het eindstadium heeft tot 80 procent van de getroffenen de drie symptomen van anorexia, gewichtsverlies en sarcopenie. Vaak is het zelfs zo dat de patiënten het gevoel hebben dat het ophoudt en daarom bewust afzien van eten. Dit hoort bij het normale stervensproces, maar is voor nabestaanden vaak moeilijk te accepteren.
Bewust onthouden van voedsel laat de stervenden niet verhongeren, maar helpt hen vaak zelfs om waardig te lopen! In dit geval zou gedwongen voedselopname verkeerd zijn voor de betrokkene.
Wat zijn de gevolgen van ondervoeding bij kanker?
Ondervoeding bij kanker is problematisch omdat het...
- vermindert aantoonbaar de kwaliteit van leven,
- angsten of depressie creëert of versterkt, u lusteloos maakt en uw concentratievermogen vermindert,
- zorgt ervoor dat spiermassa krimpt, leidt tot vermoeidheid, snelle fysieke uitputting en zwakte,
- veroorzaakt haaruitval, droge en schilferige huid,
- maakt u vatbaarder voor infecties,
- vermindert de functionaliteit van de rode bloedcellen,
- vermindert het hartminuutvolume, verstoort het hartritme en leidt tot hoge bloeddruk,
- verzwakt de ademhalingsspieren,
- maakt kankertherapie minder draaglijk voor de patiënt (sterkere bijwerkingen),
- vermindert de reactie van de tumor op therapie,
- bevordert wondgenezingsstoornissen na operaties,
- verslechtert de prognose voor het verloop van de ziekte en vermindert zo de overlevingskansen.
Herken ondervoeding
Iedereen met kanker moet op zijn eigen gewicht letten: weeg jezelf regelmatig en noteer je maten. Een onverklaarbare gewichtsverandering kun je al in een vroeg stadium opmerken. Neem dan direct contact op met uw arts - hij kan vaststellen of u lijdt aan ondervoeding en mogelijk zelfs tumorcachexie.
Tegelijkertijd is het ook de taak van uw arts om u regelmatig te controleren op ondervoeding (screening) - ongeacht of u een snelle gewichtsverandering heeft opgemerkt.Met behulp van een speciaal protocol legt het uw voedingstoestand, uw ziektesituatie en uw leeftijd vast. Als de arts tijdens deze screening een verhoogd risico op ondervoeding constateert, volgen verdere analyses, die ook regelmatig moeten worden herhaald:
- Vragen over je dieet
- Bepaling van uw lichaamssamenstelling (spier- en vetpercentage) met behulp van een computertomografie en/of een bio-elektrische impedantieanalyse (BIA) - deze laatste meet de weerstand (impedantie) die het lichaam tegenwerkt tegen een via elektroden aangelegde wisselstroom
- Meting van uw spierfunctie met een test van handkracht en/of een zit-sta-test (opstaan van 5 keer zitten en weer gaan zitten duurt meestal minder dan 16 seconden)
- Meting van uw fysieke capaciteiten, bijvoorbeeld met een 400 meter looptest (meestal minder dan zes minuten) of een loopsnelheidstest (meestal meer dan 0,8 meter per seconde)
Als de diagnose ondervoeding is gesteld, moet de arts duidelijk maken of het een eenvoudige ondervoeding is zonder ontsteking in het lichaam of ondervoeding met ontsteking (tumorcachexie). Om dit te doen, zal uw arts regelmatig het ontstekingsniveau in uw lichaam meten aan de hand van bepaalde bloedwaarden - waaronder C-reactief proteïne (CRP) en serumalbumine. Als de CRP-waarde hoger is dan 10 milligram per liter (mg/l) en het serumalbumine lager is dan 35 gram per liter (g/l), verslechtert dit de prognose van de kanker aanzienlijk.
Behandeling van ondervoeding bij kanker
De behandeling van ondervoeding of tumorcachexie bestaat uit drie belangrijke pijlers:
- Identificeren en behandelen van de oorzaken: Allereerst moet duidelijk zijn waar de ondervoeding vandaan komt om vervolgens deze oorzaken zo mogelijk te verhelpen. Als bijvoorbeeld bijwerkingen van tumortherapie zoals misselijkheid of diarree de oorzaak van de ondervoeding zijn, moeten deze consequent worden behandeld (bijvoorbeeld met medicatie).
- Compenseren of stoppen van gewichtsverlies: Om het gewichtsverlies te compenseren, moet het ondervoede lichaam in de toekomst voldoende energie uit voedsel krijgen. In sommige situaties, zoals nadat de maag is verwijderd, is het echter vaak moeilijk om aan te komen. Dan moet er in ieder geval gepoogd worden om het huidige gewicht te behouden.
- Spieren trainen: Kankerpatiënten hebben regelmatig fysieke training nodig om spierafbraak te stoppen en, indien mogelijk, weer spieren op te kunnen bouwen.
Het belangrijkste doel van de behandeling is om u weer goed te laten voelen en uw kwaliteit van leven te verbeteren.
Behandel bijwerkingen van tumor / therapie
>> Verlies van eetlust: Eet wat je lekker vindt en wanneer je trek hebt. Probeer de hele dag door meerdere kleinere maaltijden te nuttigen. Eet in gezelschap of lees tijdens het eten of voor de tv - afleiding maakt het gemakkelijker om te eten. Orden je gerechten op een gevarieerde, visueel aantrekkelijke en kleurrijke manier. Specerijen en kruiden stimuleren ook de eetlust. Beweeg regelmatig, het stimuleert de eetlust. Daarnaast kan uw arts u smakelijke medicijnen voorschrijven.
>> Pijn: Als u pijn heeft, neem dan contact op met uw arts. Er zijn verschillende manieren om pijn adequaat te behandelen.
>> Misselijkheid en braken: Misselijkheid en braken kunnen onder controle worden gebracht met de juiste medicatie - de zogenaamde anti-emetica. Deze worden als preventieve maatregel vóór chemotherapie aan kankerpatiënten toegediend als een infuus via de ader (intraveneus). Indien nodig kan een andere dosis worden gegeven (als een infusie of in tabletvorm).
>> Ontsteking van het mondslijmvlies: Voor de behandeling van bestaande gaatjes en ontsteking van het tandvlees dient u uw tandarts te raadplegen zelfs vóór medicamenteuze kankertherapie of bestralingstherapie. Zorgvuldige mondhygiëne voor, tijdens en na de therapie helpt infectie te voorkomen. Als er toch een infectie in de mond optreedt, kan de arts deze behandelen met geschikte medicatie.
>> Diarree: De belangrijkste maatregel bij diarree is om het verlies aan water en zouten (elektrolyten) te compenseren - door veel te drinken en, indien nodig, passende oplossingen die in de apotheek kunnen worden gekocht (elektrolytoplossingen). Bovendien moet u uw dieet aanpassen aan de tijd van diarree: Vermijd vezelrijk voedsel zoals volkoren brood, noten of gedroogd fruit. Eet in plaats daarvan witbrood, pasta, rijst, eieren, kip en yoghurt, en voedingsmiddelen met een hoog kaliumgehalte, zoals bananen, sinaasappels en perziken.
Als deze maatregelen niet voldoende zijn, kan uw arts medicijnen voorschrijven om uw diarree te behandelen. Eerst wordt een zogenaamde μ-opioïde receptoragonist zoals loperamide geprobeerd. Als dit niet voldoende werkt, wordt een opiaathoudend middel (zoals opiumtinctuur) gebruikt.
Calorierijk dieet
Als kankerpatiënt met ondervoeding en gewichtsverlies heeft u dringend voedingstherapie en/of regelmatig voedingsadvies nodig. Een voedingsdeskundige of diëtist analyseert samen met u uw vorige dieet. Je krijgt dan een individueel aangepast voedingsplan en handige tips. Vaak wordt precies het tegenovergestelde aanbevolen van wat aan gezonde mensen wordt aanbevolen (bijvoorbeeld vetrijke maaltijden).
Neem alleen voedingssupplementen als u dit vooraf met uw arts of voedingsdeskundige heeft besproken, om de kankertherapie niet negatief te beïnvloeden!
>> Energierijk eten: Het dieet van kankerpatiënten met ondervoeding moet bijzonder energierijk zijn (mits ze geen overgewicht hebben). Omdat kankerpatiënten vaak maar kleine hoeveelheden tegelijk kunnen eten of weinig eetlust hebben, moet het menu zoveel mogelijk vet bevatten. Dit betekent: Waar mogelijk moet u uw maaltijden verrijken met vet (bijv. plantaardige oliën, boter, room, margarine, reuzel of spek).
Sommige onderzoeksresultaten suggereren dat omega-3-vetzuren (meer precies: eicosapentaeenzuur, EPA) bijzonder nuttig kunnen zijn. Goede leveranciers voor EPA zijn koudwatervissen zoals ansjovis, haring, makreel, sardines en zalm. Omega-3-vetzuren komen ook voor in lijnzaad-, walnoot- en koolzaadolie.
>> Dranken met calorieën: Drink ook verdunde vruchtensappen, milkshakes, cacao en frisdrank om je lichaam de energie te geven die het nodig heeft.
>> Veel eiwitten consumeren: Kankerpatiënten hebben veel eiwitten en veel eiwitbouwstenen (aminozuren) nodig. Wij adviseren dagelijks 1,5 tot 2 gram eiwit per kilogram lichaamsgewicht. Voor een persoon van 60 kg komt dit overeen met 90 tot 120 gram eiwit per dag. Vlees, eieren, kaas, vis maar ook schaal- en schelpdieren leveren veel eiwitten, maar ook enkele plantaardige producten zoals peulvruchten, noten en granen. Dierlijke eiwitten zijn echter gunstiger voor het opbouwen van spieren dan plantaardige.
>> Astronautenvoeding: Daarnaast kan het voor de behandeling van ondervoeding bij kanker zinvol zijn om te drinken en aanvullende voeding (suppletie), ook wel "astronautenvoeding" genoemd. De zogenaamde supplementen bevatten hooggeconcentreerd eiwit. Ze zijn bijvoorbeeld verkrijgbaar als eiwitpoeder dat door melk kan worden geroerd. Kant-en-klaar voedsel dat als tussendoortje wordt ingenomen, is ook nuttig. Ook is het nuttig om voor een tumoroperatie eiwitconcentraten te gebruiken om ondervoeding na de operatie te voorkomen.
>> Veel kleine maaltijden: Het is beter om gedurende de dag vijf tot zes kleine maaltijden te eten in plaats van een paar grotere. Dit vermindert de druk om veel tegelijk te moeten eten.
Neem een naaste (vriend, familielid, etc.) mee naar voedingsadvies. Hij kan helpen om de grote hoeveelheid informatie en aanbevelingen te absorberen.
Kunstmatige voeding
Wanneer het niet mogelijk is om op natuurlijke wijze voldoende voedsel binnen te krijgen, moeten de voedingsstoffen kunstmatig in het lichaam worden gebracht. Dat klinkt in eerste instantie angstaanjagend, maar het is essentieel. Voor sommige patiënten kan kunstmatige voeding zelfs een opluchting zijn, omdat het de druk wegneemt van het regelmatig moeten eten van een bepaalde hoeveelheid.
Er zijn verschillende vormen van kunstmatige voeding:
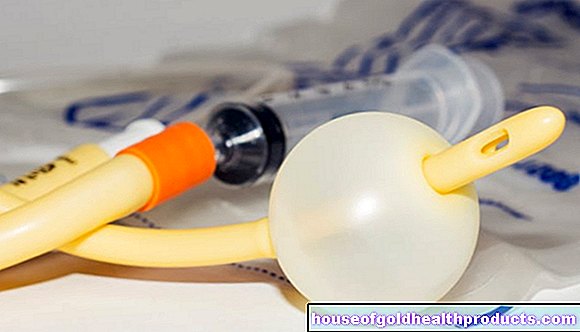
- enterale voeding: Alle benodigde voedingsstoffen worden via een sonde rechtstreeks in het maagdarmkanaal gevoerd, waardoor de orofarynx wordt omzeild.
- Parenterale voeding: Bij deze variant worden de voedingsstoffen als infusie (meer precies: in een ader) direct in de bloedbaan gebracht. Dit type kunstmatige voeding wordt gebruikt wanneer de spijsverteringsorganen niet goed functioneren, omdat bijvoorbeeld een inoperabele tumor de maag of darmen blokkeert.
Sommige kankerpatiënten krijgen naast hun normale voeding sondevoeding (enterale voeding) als ze niet voldoende voedingsstoffen via de mond kunnen opnemen. Andere patiënten mogen alleen kunstmatig worden gevoed (enteraal en/of parenteraal).
Fysieke activiteit
Om ondervoeding te behandelen Regelmatige spiertraining voorkomt de afbraak van spieren en bevordert hun wederopbouw. De meest effectieve training wordt begeleid door een fysiotherapeut of sportarts en bestaat uit:
- Duurtraining (drie keer per week minimaal 30 minuten per keer)
- Kracht- en houdingstraining (2x per week)
Een dergelijke training is moeilijk te beheren voor kwetsbare patiënten. Het is daarom des te belangrijker om te oefenen in het dagelijks leven (wandelingen, traplopen, enz.). Ook bij deze patiënten wisten onderzoekers goede resultaten te behalen met zogenaamde elektromyostimulatie. De spieren worden gestimuleerd door elektrische prikkels. Dit kan ook het verlies van spiermassa door ondervoeding bij kanker tegengaan.
Tags: eetpatroon preventie huid











.jpg)