Appendicitis
en Sabine Schrör, medisch journalistSophie Matzik is freelance schrijfster voor het medische team van
Meer over de expertsSabine Schrör is freelance schrijver voor het medische team van Ze studeerde bedrijfskunde en public relations in Keulen. Als freelance redacteur is ze al meer dan 15 jaar thuis in de meest uiteenlopende branches. Gezondheid is een van haar favoriete onderwerpen.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.Bij blindedarmontsteking is strikt genomen alleen de appendix, een aanhangsel van de appendix, ontstoken. Typische symptomen zijn pijn in de rechter onderbuik, vaak gepaard gaande met verlies van eetlust en misselijkheid. Om levensbedreigende complicaties zoals een gescheurde darm te voorkomen, wordt bij blindedarmontsteking bijna altijd een operatie uitgevoerd. Ontdek alles wat u moet weten over appendicitis - symptomen, oorzaken, diagnose, behandeling en prognose.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. K37K35

Kort overzicht
- Symptomen: stekende of trekkende buikpijn - meestal in de rechter onderbuik, verlies van eetlust, misselijkheid, braken, diarree of obstipatie, bedekte tong, koorts, soms verhoogde pols en nachtelijk zweten.
- Oorzaken: De appendix is verstopt door verharde uitwerpselen (fecale steen) of een ongunstige locatie (knik), minder vaak door vreemde voorwerpen of darmwormen. Andere inflammatoire darmziekten zoals enterokokkeninfectie, de ziekte van Crohn of colitis ulcerosa.
- Behandeling: Volledige verwijdering van de ontstoken appendix door klassieke chirurgie of laparoscopie (sleutelgatmethode).
- Mogelijke complicaties: Indien onbehandeld, kan de darm doorbreken (perforatie) met als gevolg een levensbedreigende ontsteking van het buikvlies (peritonitis). Darmverlamming, darmobstructie. De ontsteking kan zich ook verspreiden naar andere delen van de darm. Fistelvorming mogelijk bij patiënten met de ziekte van Crohn.
- Prognose: Bij een snelle behandeling geneest blindedarmontsteking meestal volledig en laat geen blijvende schade achter.
Blindedarmontsteking: symptomen
Artsen verdelen blindedarmontsteking in twee vormen, afhankelijk van de ernst - eenvoudige en destructieve blindedarmontsteking:
Bij eenvoudige appendicitis (appendicitis simplex) is het weefsel ontstoken maar niet vernietigd. Er zijn hier twee stadia van de ziekte:
- In de catarrale fase is de ontstoken appendix gezwollen en rood, maar er vormt zich geen pus. De ontsteking kan spontaan verdwijnen.
- In het seropurulente stadium is de appendix ontstoken en hoopt pus zich op. Destructieve appendicitis kan zich binnen 24 tot 48 uur ontwikkelen:
Bij destructieve appendicitis (appendicitis destructiva) breekt het ontstoken weefsel geleidelijk af. De appendix kan openbarsten (darmperforatie, perforatie). Ontstekingsinhoud (bacteriën) komt in de buikholte, die ook het buikvlies kan ontsteken (peritonitis of peritonitis).
Ontstoken appendix - klein maar gevaarlijk
Peritonitis kan levensbedreigend zijn! Het risico op deze complicatie neemt sterk toe na ongeveer 48 uur bij appendicitis. Als u een blindedarmontsteking vermoedt, moet u daarom onmiddellijk een arts raadplegen!
Blindedarmontsteking: symptomen in de beginfase
Aan het begin van blindedarmontsteking zijn er meestal niet-specifieke symptomen die ook op andere ziekten kunnen wijzen. Veel patiënten voelen aanvankelijk stekende of trekkende pijnen in de bovenbuik of ter hoogte van de navel, wat in eerste instantie verkeerd kan worden geïnterpreteerd als maagproblemen. Verdere symptomen verschijnen binnen een paar uur.
Blindedarmontsteking: symptomen in de acute fase
In de acute fase migreert de pijn naar de rechter onderbuik en neemt daar toe. Ze kunnen ook uitstralen naar de linkerkant van de onderbuik of de hele buik aantasten. Waar het precies pijn doet, hangt af van de locatie van de appendix, die van persoon tot persoon kan verschillen. Daarnaast kan de appendix van positie veranderen, bijvoorbeeld tijdens de zwangerschap.
Kenmerkend voor de acute fase van blindedarmontsteking is dat de pijn plotseling erger wordt, vooral bij het lopen. Bovendien kunnen de getroffenen hun rechterbeen niet pijnloos optillen, zodat ze het als een ooievaar omhoog trekken tijdens het lopen (slap). Het is daarom onderdeel van de medische routine bij een vermoeden van een blindedarmontsteking om te controleren of de patiënt pijnloos kan springen.
Andere symptomen van blindedarmontsteking in de acute fase zijn:
- Koorts tot 39 graden, zelden zeer hoge koorts
- Verlies van eetlust
- misselijkheid
- Braaksel
- Diarree of constipatie
- gecoate tong
- soms verhoogde pols en nachtelijk zweten
Blindedarmontsteking bij kinderen, zwangere vrouwen en ouderen
Bij kinderen, zwangere vrouwen en ouderen ontwikkelt blindedarmontsteking zich vaak anders, wat de diagnose bemoeilijkt:
Kinderen hebben meestal meer ernstige symptomen dan oudere mensen. Bovendien strekt de pijn bij de kleine patiënten zich vaak uit over de gehele buikholte en gaat gepaard met ernstige misselijkheid.
Bij oudere mensen zijn de symptomen van blindedarmontsteking zoals pijn en braken echter meestal minder intens. Koorts is ook zeldzaam.
Bij zwangere vrouwen is de appendix verschoven van de onderbuik naar de rechter boven- en middenbuik vanwege het opgroeiende ongeboren kind. De pijn die kenmerkend is voor blindedarmontsteking komt dan voor op atypische locaties, vaak zelfs in de rug.
Chronische blindedarmontsteking: symptomen
Chronische appendicitis is niet beperkt tot een bepaalde periode, maar komt steeds weer voor. De typische symptomen verschijnen slechts kort over meerdere jaren en verdwijnen na een paar uur. Artsen noemen dit ook wel chronische recidiverende blindedarmontsteking.
Blindedarmontsteking: behandeling
Bij blindedarmontsteking wordt meestal een operatie uitgevoerd: de chirurg verwijdert de ontstoken appendix (appendectomie).
Blindedarmontsteking wordt nu zelden niet-chirurgisch (conservatief) behandeld (afzien van voedsel, bedrust, antibiotica). Indien onbehandeld, kan het relatief snel tot complicaties leiden.
Er zijn twee methoden beschikbaar voor appendectomie: de klassieke appendectomie met een grote abdominale incisie (laparotomie) en de minimaal invasieve (laparoscopische) methode. Beide worden uitgevoerd onder algemene verdoving en duren ongeveer 20 minuten.
Klassieke appendectomie
Bij de klassieke, open operatie opent de chirurg de rechter onderbuik met een incisie van ongeveer vijf centimeter lang (laparotomie). Hij snijdt de ontstoken appendix uit en hecht vervolgens de randen van de wond. Deze methode kan een litteken achterlaten op de onderbuik.
Laparoscopische blindedarmoperatie
Laparoscopie is ook bekend als een operatieve laparoscopie of sleutelgatmethode. Deze procedure omvat het maken van drie zeer kleine abdominale incisies. De chirurg leidt een staafvormig apparaat (de laparoscoop) door een van de incisies in de buik. Op de laparoscoop zijn een lichtbron en een camera aangesloten. De camera zendt het beeld van de buik live op een monitor uit, zodat de chirurg kan zien wat hij doet. Via de andere twee sneden brengt de arts de nodige instrumenten in. Hiermee verwijdert hij de appendix - zoals bij de klassieke operatie - en hecht vervolgens de wond.
Voor een beter zicht wordt de buikholte voor de procedure gevuld met gas (kooldioxide).
De laparoscopische methode heeft verschillende voordelen: Zo laten de kleine incisies in de buik meestal geen zichtbare littekens achter. pijn na laparoscopische chirurgie is over het algemeen minder dan na open chirurgie. Bovendien komen wondinfecties minder vaak voor. Eventuele inwendige bloedingen kunnen echter niet zo goed worden gestopt als met open chirurgie. Daarnaast is de operatietijd iets langer dan bij de open procedure.
De sleutelgatmethode is bijzonder geschikt in de vroege stadia van blindedarmontsteking. Als de ontsteking verder gevorderd is, geven artsen meestal de voorkeur aan de klassieke chirurgische methode.
Na de operatie
Nadat de appendix is verwijderd, moet u meestal enkele dagen in het ziekenhuis blijven. Gedurende deze tijd controleren de artsen de darmfunctie: ze zien of de darm snel zijn normale activiteit hervat. Soms krijgt u IV-vloeistoffen om ervoor te zorgen dat uw lichaam voldoende voedingsstoffen en vocht binnenkrijgt.
Meestal kunt u de avond na de operatie nog wat drinken. U mag echter pas de volgende dag weer vast voedsel eten.
Na de procedure kan lopen aanvankelijk pijnlijk zijn en moet u een paar dagen rusten. Hiervoor ben je meestal twee tot drie weken met ziekteverlof.
Veel klinieken gebruiken tegenwoordig zelfoplossende hechtingen om de buikwand te naaien. Hechtingen die niet vanzelf oplossen, worden meestal in de week na de operatie getrokken. Dit kan ook ambulant.
Soms plaatst de chirurg tijdens de appendixoperatie een drainage, een dunne buis die eventueel wondvocht of pus uit de buikholte naar buiten afvoert. Dit buisje wordt enkele dagen na de ingreep verwijderd.
Mogelijke complicaties
Zoals bij elke andere operatie kan er na de appendixoperatie een bloeding of infectie optreden. De kans hierop is echter relatief laag, omdat de ingreep zeer frequent wordt uitgevoerd en daarom voor veel chirurgen routine is.
Enkele dagen na de operatie kan zich pus ophopen onder de buikwand die moet worden geleegd. Artsen spreken dan van een buikwandabces.
Als ongeveer een week na de operatie plotseling koorts en pijn in het darmgebied optreedt, kan dit duiden op een zogenaamd buikholte-abces. Dan heeft zich pus opgehoopt in het diepste deel van de buikholte. Het buikholteabces wordt met een andere operatie behandeld.
Littekens (verklevingen) in de buik zijn een zeldzame maar ernstige complicatie na een blindedarmoperatie. Ze plakken de buikorganen, zoals de darmlussen, aan elkaar zodat de ontlasting niet meer ongehinderd vervoerd kan worden. Deze complicatie treedt op in de eerste drie weken na de chirurgische ingreep. In de meeste gevallen is dan een nieuwe operatie nodig.
Blindedarmontsteking: oorzaken en risicofactoren
De term appendicitis komt vaak voor, maar is medisch gezien niet correct. Want in feite is het een ontsteking van de appendix, die aan de appendix vastzit. Het is ongeveer zo groot als een pink en heeft geen functie voor de spijsvertering.
Ontsteking van de appendix (appendicitis) ontstaat meestal doordat de verbinding tussen appendix en appendix verstopt raakt. Deze occlusie kan worden veroorzaakt door uitwerpselen (verharde uitwerpselen) en, zeldzamer, door vreemde voorwerpen zoals kersen- of meloenpitten. In de appendix hopen zich dan afscheidingen op, wat betekent dat darmbacteriën zich daar kunnen vermenigvuldigen en de ontsteking kunnen veroorzaken. Zelfs als de appendix ongunstig ligt en bijvoorbeeld knikt, kunnen secreties zich daarin ophopen en ontstekingen veroorzaken.
Tumoren of darmwormen zijn slechts zeer zelden verantwoordelijk voor blindedarmontsteking.
Blindedarmontsteking kan ook gepaard gaan met inflammatoire darmaandoeningen (ziekte van Crohn, colitis ulcerosa). De ontsteking kan zich verspreiden van de plaats van oorsprong (primaire focus van ontsteking) naar de appendix.
Bacteriële infecties zijn ook een mogelijke oorzaak van blindedarmontsteking. Ze kunnen verschillende delen van de darm aantasten, inclusief de appendix.
Blindedarmontsteking: onderzoeken en diagnose
In het begin is er een medische geschiedenis (anamnese): de arts laat de patiënt zijn symptomen in detail beschrijven en vraagt naar eventuele onderliggende of eerdere ziekten. Mogelijke vragen die de medische professional kan stellen zijn:
- Waar voel je precies buikpijn?
- Kunt u het soort pijn nader omschrijven (koliek, steken, etc.)?
- Heeft u andere klachten zoals misselijkheid, braken of een slechte eetlust?
- Hoe lang heeft u uw klachten al?
- Heeft u eerdere ziektes?
- Heeft u ooit een maagoperatie ondergaan?
- Voor vrouwen: ben je zwanger?
Fysiek onderzoek
De anamnese wordt gevolgd door een lichamelijk onderzoek: eerst palpeert de arts de onderbuik met het oog op pijnpunten die typisch zijn voor blindedarmontsteking:
- McBurny-punt: het ligt in het midden van de lijn die de navel en het rechteruitsteeksel van het heupbot verbindt.
- Lanz-punt: Het ligt tussen het rechter en het middelste derde deel van de verbindingslijn tussen de twee uitsteeksels van de heupbeenderen.
Als de arts licht op deze twee punten drukt, zal een gezond persoon geen specifieke pijn voelen. In het geval van appendicitis veroorzaakt de druk daarentegen hevige pijn, zodat de patiënt reflexief de buikwand aanspant - een bijna zekere indicatie van appendicitis.
Bovendien kunnen andere soorten pijn wijzen op blindedarmontsteking:
- Symptomen van rovsing: hevige pijn wanneer de dikke darm wordt gestreeld met lichte druk in de richting van de rechter onderbuik
- Het teken van Blumberg: pijn bij het loslaten wanneer de arts op de onderbuik drukt en dan plotseling weer loslaat
- Teken van Sitkowski: strekkende pijn in de rechter onderbuik wanneer de patiënt aan de linkerkant ligt.
- Psoas-teken: hevige pijn wanneer de betrokkene wordt gevraagd het rechterbeen tegen weerstand op te tillen
Omdat blindedarmontsteking vaak gepaard gaat met koorts, wordt de temperatuur meestal eenmaal onder de oksel en eenmaal in het rectum (rectaal) gemeten. Het temperatuurverschil is typerend voor appendicitis - de temperatuur gemeten in het rectum is minstens één graad hoger dan die gemeten onder de oksel.
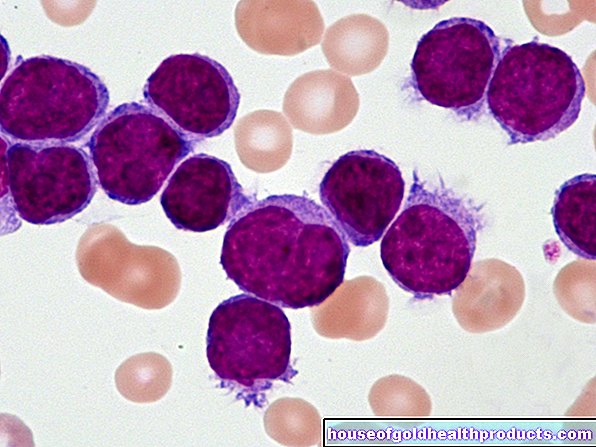
Bloed Test
Als een blindedarmontsteking wordt vermoed, wordt een bloedonderzoek uitgevoerd. Een verhoging van bepaalde niveaus, zoals het aantal witte bloedcellen (leukocyten), kan wijzen op een ontsteking in het lichaam. Hetzelfde geldt voor een verhoogde bloedcel sink rate (ESR) en een verhoogde CRP-waarde (C-reactive protein).
De bloedtest onthult echter niet precies waar de ontsteking zich in het lichaam bevindt. Alleen een lichamelijk onderzoek kan deze vraag beantwoorden.
Verder onderzoek
Bij kinderen, zwangere vrouwen en ouderen is het diagnosticeren van blindedarmontsteking vaak moeilijker omdat de symptomen niet altijd duidelijk zijn. Dan kan een urineonderzoek nuttig zijn om ziekten van de nieren en urinewegen als oorzaak van de klachten uit te sluiten.
Beeldvormende methoden kunnen ook helpen als de diagnose onduidelijk is: op echografie verschijnt blindedarmontsteking als een schaduw in het beeld. Computertomografie kan geïndiceerd zijn in gecompliceerde gevallen waarin de symptomen niet duidelijk kunnen worden toegewezen en ook complicaties moeten worden verwacht.
Gynaecologische aandoeningen zoals ontsteking van de eierstokken of eileiders kunnen symptomen veroorzaken die lijken op appendicitis. Een bekkenonderzoek is daarom aan te raden bij patiënten met een verdenking op appendicitis.
Als de diagnose appendicitis onzeker is, is de enige definitieve zekerheid een laparoscopie: door in de buik te kijken, kan de arts duidelijk zien of appendicitis aanwezig is of niet. Als dat zo is, kan hij ook het ontstoken weefsel verwijderen als onderdeel van de laparoscopie (laparoscopische blindedarmoperatie).
Blindedarmontsteking: verloop en prognose
Blindedarmontsteking kan in principe op elke leeftijd voorkomen. Meestal worden echter jongeren tussen de 10 en 19 jaar getroffen. Jonge kinderen en ouderen hebben minder kans op blindedarmontsteking. Jaarlijks krijgen gemiddeld 110 van de 100.000 inwoners blindedarmontsteking. In totaal zal ongeveer zeven procent van de bevolking in Duitsland eenmaal in zijn leven blindedarmontsteking ontwikkelen.
De prognose van appendicitis hangt af van hoe vroeg het wordt ontdekt en behandeld. Als de ontstoken appendix vroeg en volledig wordt verwijderd, is de prognose meestal goed - blindedarmontsteking geneest meestal zonder enige gevolgschade.
Als blindedarmontsteking echter laat wordt herkend en behandeld, kan deze levensbedreigend worden. De toenemende druk in de appendix kan leiden tot een perforatie in de darm. Hierdoor ontstaat er een gat in de darmwand waardoor uitwerpselen en bacteriën in de omringende buikholte terechtkomen. Dit kan leiden tot een levensbedreigende ontsteking van het buikvlies (peritonitis), die onmiddellijk geopereerd moet worden.
Een onbehandelde blindedarmontsteking kan zich ook uitbreiden naar het omliggende darmweefsel. In de regel is dan een grotere en moeilijkere operatie nodig. In zeldzame gevallen kan appendicitis ook leiden tot darmverlamming (darmverlamming) of een darmobstructie (ileus). Fistels kunnen zich ook ontwikkelen bij patiënten met de ziekte van Crohn. Dit zijn buisvormige verbindingen tussen organen, in dit geval tussen de appendix en andere delen van de darm.
Dergelijke complicaties van appendicitis zijn zeer zeldzaam.
Tags: anatomie boekentip zwangerschap geboorte

.jpg)









.jpg)