Levercirrose
en Martina Feichter, medisch redacteur en bioloogMareike Müller is freelance schrijver op de medische afdeling van en assistent-arts voor neurochirurgie in Düsseldorf. Ze studeerde humane geneeskunde in Maagdenburg en deed veel praktische medische ervaring op tijdens haar verblijf in het buitenland op vier verschillende continenten.
Meer over de expertsMartina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.
Bij levercirrose (gekrompen lever) vergaat het leverweefsel en verandert het geleidelijk in bindweefsel - het littekens. Hoe meer intact leverweefsel op deze manier verloren gaat, hoe moeilijker het voor het orgaan is om zijn taken uit te voeren. De meest voorkomende oorzaken van levercirrose zijn chronische alcoholconsumptie en leverontsteking (hepatitis). Lees alles wat u moet weten over symptomen, oorzaken, therapie en levensverwachting bij levercirrose.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. K74K76K70K71K72
Kort overzicht
- Beschrijving: Bij levercirrose (gekrompen lever) wordt gezond weefsel in toenemende mate omgezet in niet-functioneel bindweefsel (littekenweefsel). De lever is steeds minder in staat om zijn belangrijke taken te vervullen.
- Symptomen: algemene klachten (zoals vermoeidheid, gebrek aan eetlust, gewichtsverlies), verschijnselen van de leverhuid (rode handpalmen en voetzolen, jeuk, geelverkleuring van de huid en de witte dermis in het oog, enz.), vaak ook complicaties (ascites, enz.)
- Oorzaken: meestal alcoholmisbruik of leverontsteking veroorzaakt door virussen (hepatitis). Soms andere ziekten van de lever, galwegen, hart, stofwisselingsziekten, enz. of medicijnen of toxines
- Behandeling: De oorzaak moet worden weggenomen/behandeld. Dit kan de progressie van de ziekte stoppen. Bestaande leverschade kan niet worden teruggedraaid.
- Prognose: Het hangt af van hoe ver de levercirrose is en of de oorzaak kan worden weggenomen/behandeld.
Wat is cirrose van de lever?
Bij levercirrose (gekrompen lever) sterft het leverweefsel af en verandert het geleidelijk in bindweefsel (littekenvorming). Een mogelijke trigger is leverbeschadiging door alcoholmisbruik, leverontsteking (hepatitis) of andere ziekten.
De orgaanfunctie neemt af door de toenemende herstructurering van het leverweefsel. In het laatste stadium van levercirrose kan de lever zijn taken als centraal metabolisch orgaan niet meer adequaat vervullen: de patiënt overlijdt door het instorten van alle leverfuncties (acuut leverfalen).
Ontwikkeling van cirrose van de lever
In Duitsland krijgen jaarlijks ongeveer 250 van de 100.000 mensen levercirrose. Deskundigen vermoeden echter een groot aantal niet-gemelde gevallen: het werkelijke aantal ziekten is daarom mogelijk veel hoger. Ongeveer twee keer zoveel mannen als vrouwen ontwikkelen en overlijden aan levercirrose. De sterfte is de afgelopen jaren toegenomen.
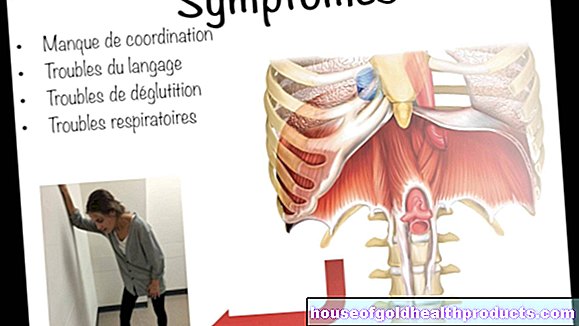
Levercirrose: symptomen
Levercirrose veroorzaakt verschillende algemene symptomen zoals vermoeidheid, slechte eetlust of misselijkheid. Er zijn ook tekenen van de onderliggende ziekte. Bij verder gevorderde leverschade treden ook specifieke levercirrosesymptomen op.
Algemene symptomen van levercirrose
Levercirrose vertoont aanvankelijk helemaal geen symptomen of manifesteert zich met algemene symptomen zoals:
- Vermoeidheid en slechte prestaties
- Verlies van eetlust
- misselijkheid
- Gewichtsverlies
- Gevoel van volheid in de bovenbuik
Levercirrose: symptomen van de onderliggende ziekte
Daarnaast zijn er vaak symptomen van de onderliggende ziekte, d.w.z. de eigenlijke oorzaak van levercirrose. Tekenen van koperstapelingsziekte De ziekte van Wilson zijn bijvoorbeeld geheugenstoornissen, beverigheid en psychose.
Specifieke symptomen van levercirrose
Later stadium cirrose van de lever gaat gepaard met specifieke tekenen van leverbeschadiging: de lever kan vergroot of verkleind zijn, ruw of hobbelig door het littekenweefsel dat zich vormt. De meeste patiënten hebben ook een vergrote milt. Gelijktijdige vergroting van de milt en lever wordt hepatosplenomegalie genoemd.
Andere tekenen van levercirrose zijn de zogenaamde leverhuidverschijnselen:
- Geelverkleuring van de dermis van de ogen en de huid (geelzucht = geelzucht)
- "Vasculaire spinnen" (Spider naevi): kleine, zichtbare vasculaire takken die zich in een ster- of spinvorm verspreiden (vooral op het gezicht en decolleté)
- Rood worden van de handpalmen (palmair erytheem) en de voetzolen (plantair erytheem)
- Hoek van de mond rhagades (pijnlijke barsten in de mondhoeken) en laklippen (merkbaar rode, glanzende lippen)
- jeuk
Ook komen hormonale stoornissen voor: bij beschadiging kan de lever onder andere vrouwelijke geslachtshormonen (oestrogenen) niet meer goed afbreken. Dit kan de volgende symptomen van cirrose veroorzaken:
- Mannen: borstontwikkeling, verlies van buikhaar (kaal hoofd), krimpen van de testikels, afname van seksueel verlangen of potentie
- Vrouwen: ontbrekende of onregelmatige menstruatie
Levercirrose: tekenen van complicaties
Als de cirrose vergevorderd is, kan de lever het grote verlies aan functionele cellen niet meer compenseren. Deze gedecompenseerde levercirrose kan verschillende complicaties veroorzaken. Deze omvatten bijvoorbeeld ascites, portale hypertensie, levercelkanker en een levergerelateerde hersenziekte (hepatische encefalopathie). Spataderen ontwikkelen zich ook vaak in de slokdarm (slokdarmvarices).
Dergelijke complicaties veroorzaken extra symptomen bij levercirrose:
Ascites: Ascites komt heel vaak voor bij levercirrose in een vergevorderd stadium. De ophoping van vocht vergroot de omvang van de buik en doet de buik uitpuilen. Bij het liggen zet de vloeistof in de buik uit naar de zijkanten. Als het op het middenrif drukt, kunnen ademhalingsproblemen ontstaan.
Hypertensie in de poortader: De poortader verzamelt het bloed van verschillende buikorganen (maag, darmen, milt, enz.) en brengt het naar de lever. Bij patiënten met levercirrose kan dit bloed zich ophopen voor de lever met littekens. Dan is er portale hypertensie (portale hypertensie). Mogelijke gevolgen zijn onder meer spataderen in de slokdarm (slokdarmvarices: zie hieronder) of maag, die kunnen barsten en gevaarlijke bloedingen kunnen veroorzaken.
Levercelkanker: Levercelkanker (hepatocellulair carcinoom) kan zich uiten als pijnlijke gevoeligheid in de rechter bovenbuik. Symptomen treden echter niet altijd in de vroege stadia op. Daarom worden alle patiënten met levercirrose uit voorzorg gescreend op levercelkanker.
Hepatische encefalopathie: De hepatische encefalopathie is de belangrijkste complicatie van levercirrose. Ongeveer 70 procent van de getroffenen vertoont tekenen van een hersenstofwisselingsstoornis. De belangrijkste oorzaak is een toename van toxines zoals ammoniak in het bloed, omdat de ontgiftingsfunctie van de lever te zwak is. Afhankelijk van de symptomen die optreden, is hepatische encefalopathie verdeeld in vier fasen:
- Stadium 1: De zieken zijn enigszins slaperig, enigszins vertraagd in hun reacties en gemakkelijk in de war. Stemmingswisselingen, slechte concentratie en onduidelijke spraak komen ook voor.
- Fase 2: De slaperigheid neemt toe. Bovendien lijken de patiënten lusteloos (apathisch), hebben ze trillende handen (tremor) en veranderen hun schrijven.
- Stadium 3: De patiënten slapen veel, maar laten zich wel wakker maken. Opwinding (agitatie), agressiviteit en veranderingen in elektrische hersenactiviteit (EEG-veranderingen) zijn andere tekenen in dit stadium.
- Stadium 4: Door het falen van de lever raakt de patiënt in coma (coma hepaticum). Ze reageren niet meer op pijnprikkels, vertonen geen reflexen meer en de lucht die ze inademen heeft een typisch zoete geur (foetor hepaticus).
Slokdarmvarices
Levercirrose kan de vorming van spataderen (varices) in de slokdarm (slokdarm) veroorzaken. Omdat de aderen in de slokdarm dan dienen als vervangingsroute voor grote hoeveelheden veneus bloed op weg van de buik naar het hart. Deze slokdarmvarices veroorzaken in eerste instantie geen symptomen.
Maar het wordt gevaarlijk wanneer de slokdarmspataderen barsten. De zogenaamde oesofageale varicesbloeding kan leiden tot levensbedreigend bloedverlies en uit zich onder meer in het ophoesten van bloed (bloedspuwing). Als de patiënt dit bloed in de luchtwegen opzuigt, bestaat het risico op verstikking of ernstige longontsteking. Daarnaast kan het bloed via de maag de darmen binnenkomen en de ontlasting zwart maken. Artsen spreken van een teerachtige ontlasting.
Varicesbloedingen in de slokdarm zijn levensbedreigend en moeten onmiddellijk door een arts worden behandeld!
Meer hierover leest u in het artikel Slokdarmvarices.
Levercirrose: therapie
De progressie van levercirrose kan worden gestopt als de oorzaak tijdig wordt weggenomen. Met de juiste behandeling kunnen ook de symptomen worden verlicht. Eventuele schade die al is opgetreden, blijft - deze kan niet meer ongedaan worden gemaakt.
Levercirrose therapie bestaat uit verschillende componenten:
De patiënt moet stoffen vermijden die schadelijk zijn voor de lever. Dit omvat voornamelijk alcohol. Afzien van alcohol geldt niet alleen voor patiënten met aan alcohol gerelateerde levercirrose, maar ook voor alle anderen! De arts kan tips en mogelijkheden geven voor alcoholontwenning (adviescentra, therapiecentra, etc.). Patiënten moeten ook steun zoeken bij familieleden, vrienden en/of steungroepen (zoals de Anonieme Alcoholisten).
Geneesmiddelen beschadigen ook de lever: ze mogen daarom alleen worden ingenomen bij levercirrose als dit absoluut medisch noodzakelijk is. Bovendien moeten patiënten altijd eerst hun arts raadplegen voordat ze zelf preparaten gebruiken, inclusief zelfzorggeneesmiddelen en voedingssupplementen.
Elke therapie voor levercirrose omvat ook het (zo veel mogelijk) behandelen van de onderliggende ziekte die het veroorzaakte. De arts schrijft bijvoorbeeld bepaalde medicijnen voor bij leverontsteking (hepatitis).
Ook de gerichte behandeling van complicaties is erg belangrijk. Bij ascites helpen plaspillen (diuretica) bijvoorbeeld om het opgehoopte vocht weg te spoelen. Bovendien moeten de getroffenen een natriumarm dieet volgen. In ernstige gevallen van ascites kan een zogenaamde punctie nodig zijn: hier prikt de arts met een dunne naald de buik door om de vloeistof door een buisje af te voeren.
Bij ernstige, gevorderde levercirrose is een levertransplantatie vaak de laatste kans van de patiënt.
Levercirrose en voeding
Over het algemeen bevelen artsen een uitgebalanceerd dieet aan dat rijk is aan vitamines voor levercirrose. Als er geen complicaties zijn en de voedingstoestand van de patiënt normaal is (noch overgewicht, noch ondergewicht), heeft een speciaal "leverdieet" geen zin. Indien een speciaal dieet noodzakelijk is, zal de behandelend arts dit met de patiënt bespreken.
Patiënten met overgewicht en leververvetting moeten bijvoorbeeld een vetarm, caloriearm dieet volgen. Dit zal u helpen gewicht te verliezen (samen met regelmatige lichaamsbeweging).
Als leverbeschadiging al de hersenfuncties verstoort (hepatische encefalopathie), is het vooral belangrijk om toxines in het bloed te verminderen. Voor dit doel moeten de getroffenen minder eiwitten eten - dan wordt er minder giftige ammoniak in het lichaam geproduceerd. Bovendien kan de eliminatie van dit toxine worden bevorderd met lactulose, een licht laxeermiddel.
Hetzelfde geldt voor alle andere patiënten met levercirrose: u moet zorgen voor een regelmatige stoelgang om de afvoer van gifstoffen via de darmen te ondersteunen. Een vezelrijke voeding en voldoende vochtinname helpen. De patiënt dient met de behandelend arts te bespreken welke hoeveelheid te drinken per dag verstandig en raadzaam is. In bepaalde gevallen mag u niet te veel vocht binnenkrijgen, zoals ascites.
Levercirrose: oorzaken en risicofactoren
Verschillende ziekten kunnen op lange termijn leiden tot levercirrose. In de geïndustrialiseerde landen komt alcoholmisbruik in meer dan de helft van alle gevallen van levercirrose voor. Bij de overige patiënten is de levercirrose terug te voeren op een ontsteking van de lever (hepatitis B of hepatitis C) of (minder vaak) een andere ziekte. Soms wordt het ook veroorzaakt door medicatie.
Levercirrose door alcohol
Langdurig alcoholmisbruik is een van de belangrijkste oorzaken van levercirrose in Duitsland. Artsen noemen dit ook wel ethyltoxische levercirrose.
Als centraal metabolisch orgaan is de lever verantwoordelijk voor het afbreken van de grote hoeveelheid alcohol. Dit zorgt voor meer gifstoffen. Allereerst zorgen ze ervoor dat de lever veel abnormaal vet opslaat - er ontstaat een zogenaamde leververvetting. In dit stadium zijn de veranderingen in het leverweefsel nog gedeeltelijk omkeerbaar.
Als de overmatige consumptie van alcohol aanhoudt, gaan de cellen die overladen zijn met vet verloren. Ze worden vervangen door bindweefsel (littekenweefsel). Artsen spreken dan van leverfibrose. De ontwikkeling van het litteken en het bindweefsel is niet meer terug te draaien. Als de fibrose voortschrijdt, zal dit uiteindelijk leiden tot cirrose van de lever.
De hoeveelheid alcohol die leidt tot levercirrose verschilt sterk van persoon tot persoon. Over het algemeen kan de dagelijkse consumptie van ongeveer 40 gram alcohol bij mannen de lever onherstelbaar beschadigen. Vrouwen zijn gevoeliger voor het genotsgif. Daarom kan zelfs 20 gram alcohol per dag bij hen blijvende leverschade veroorzaken.
Levercirrose door virale hepatitis
Meer dan 30 procent van alle gevallen van levercirrose in Duitsland wordt veroorzaakt door chronische leverontsteking (hepatitis) van het type B of C. Beide vormen van de ziekte - hepatitis B en hepatitis C - worden elk veroorzaakt door een bepaald type virus. Deze virussen komen voor in vrijwel alle lichaamsvloeistoffen zoals bloed, sperma, urine of speeksel bij geïnfecteerde mensen.
De chronische ontsteking kan de levercellen op den duur zodanig beschadigen dat ze afsterven en littekens vormen, met levercirrose tot gevolg.
Andere oorzaken van levercirrose
Andere oorzaken van levercirrose kunnen zijn:
- Lever- en galaandoeningen: bijv. immuungerelateerde ontsteking van de lever (auto-immuunhepatitis), chronische ontsteking van de kleine galwegen in de lever (primaire biliaire cirrose/cholangitis, PBC), chronische ontsteking en littekenvorming van de middelste en grotere galwegen ( primaire scleroserende cholangitis, PSC)
- Stofwisselingsziekten: ijzerstapelingsziekte (hemochromatose), koperstapelingsziekte (ziekte van Wilson), cystische fibrose, enz.
- Tropische ziekten zoals schistosomiasis of leverbotbesmetting
- Hartaandoeningen zoals chronisch rechterhartfalen (rechterhartfalen)
- Toxines zoals tetrachloorkoolstof of arseen
- Medicijnen zoals methotrexaat (voor kanker en auto-immuunziekten)
In sommige gevallen kan de oorzaak van de ziekte niet worden gevonden. Dan is er wat bekend staat als cryptogene levercirrose.
Levercirrose: onderzoeken en diagnose
De arts verzamelt eerst in gesprek met hem de medische geschiedenis van de patiënt (anamnese). Hij heeft de symptomen in detail beschreven en vraagt naar eventuele eerdere of onderliggende ziekten. Een mogelijke hepatitis-infectie is bijzonder belangrijk. Daarnaast vraagt de arts of de patiënt medicijnen gebruikt en hoeveel alcohol hij drinkt.
Fysiek onderzoek
De volgende stap is een lichamelijk onderzoek bij vermoeden van levercirrose. De arts voelt de grootte van de lever en de milt, evenals de rand van de lever. Ook tikt hij op de buik om te kijken of er vocht in de buikholte zit (ascites).
De zogenaamde leverhuidtekens zijn ook een belangrijke indicator van levercirrose. De arts controleert bijvoorbeeld of de handpalmen rood zijn (palmar erytheem), "vasculaire spinnen" (Spider naevi) of dat de patiënt geelzucht heeft (geelzucht).
Bloed Test
Een bloedonderzoek kan de omvang van de leverschade bepalen. Als de volgende waarden worden verlaagd, geeft dit aan dat de lever niet meer zo goed werkt:
- albumine
- Cholinesterase (CHE)
- Stollingsfactoren II, VII, IX, X (dit verlaagt de Quick-waarde, d.w.z. het duurt langer voordat het bloed stolt)
De volgende waarden kunnen verhoogd worden bij levercirrose:
- bilirubine
- Ammoniak (voor hepatische encefalopathie)
- de leverenzymen GOT (ASAT), GPT (ALAT), GLDH en Gamma-GT
Beeldvormingsmethoden
Met behulp van echografie (echografie) kan de arts de grootte en toestand van de lever beoordelen. Het kan ook worden gebruikt om hypertensie van de poortader te bepalen. Soms gebruikt de arts hiervoor ook een speciale echografietechniek - Doppler-echografie. Een andere speciale vorm van echografie (Fibroscan) laat zien hoe ernstig de lever al littekens heeft.
Computertomografie (CT) is alleen nodig als de echografische bevindingen onduidelijk zijn.
Om de structurele hermodellering in bindweefsel met littekens aan te tonen, neemt de arts een weefselmonster (biopsie) uit de lever en stuurt dit naar het laboratorium voor analyse.
Verder onderzoek
Soms zijn verdere tests geïndiceerd. Een gastroscopie wordt vaak aanbevolen voor nieuw ontdekte levercirrose. De arts kan spataderen in de slokdarm of in de maag opsporen.
Zogenaamde psychometrische tests kunnen worden uitgevoerd om lichte hersenschade veroorzaakt door levercirrose (hepatische encefalopathie) op te helderen.
Stadia van cirrose van de lever: Child-Pugh-score
Levercirrose kan worden onderverdeeld in verschillende stadia. Artsen gebruiken de zogenaamde Child-Pugh Score: deze houdt rekening met vijf criteria die een indicatie geven van hoe ver de geslonken lever gevorderd is. De Child-Pugh-criteria zijn:
- Ascites, beoordeeld op echografie
- Schade aan de hersenen veroorzaakt door een leverziekte (hepatische encefalopathie)
- Albumineconcentratie in het bloed: Albumine is een eiwit dat in de lever wordt aangemaakt. Bij levercirrose wordt minder albumine geproduceerd.
- Bilirubineconcentratie in het bloed: Bilirubine is een afbraakproduct van het bloedpigment hemoglobine. Het wordt meestal verder in de lever afgebroken. Bij levercirrose hoopt het zich op in het bloed.
- Quick value: deze marker voor bloedstolling is afhankelijk van stollingsfactoren die in de lever worden aangemaakt. Bij levercirrose worden minder stollingsfactoren gevormd. Dit verlaagt de Quick-waarde. Als alternatief wordt bloedstolling nu vaak beschreven met de INR-waarde: het is het tegenovergestelde van de Quick-waarde (bijvoorbeeld hoge Quick-waarde, lage INR).
De arts controleert elk criterium bij de patiënt en kent in elk geval punten toe:
|
criteria |
1 punt |
2 punten |
3 punten |
|
Albumine (g / dl) |
> 3,5 |
2,8 - 3,5 |
< 2,8 |
|
Ascites |
Nee |
klein |
uitgesproken |
|
Bilirubine (mg/dl) |
< 2,0 |
2,0 - 3,0 |
> 3,0 |
|
hepatische encefalopathie |
Nee |
gematigd |
uitgesproken |
|
Snelle waarde (%) of INR |
> 70% of <1.7 |
40 - 70% of 1,7 - 2,3 |
2,3 |
Als de levercirrose wordt veroorzaakt door primaire biliaire cirrose, wordt de bilirubinewaarde anders beoordeeld: 1 punt wordt toegekend voor meetwaarden onder de 4 mg/dl. Als de bilirubinewaarde tussen de 4 en 10 mg/dl ligt, zijn er 2 punten. De arts kent 3 punten toe voor bilirubinewaarden boven 10 mg/dl.
Stadia van cirrose van de lever
Alle gescoorde punten tellen op tot de Child-Pugh-score. Het ligt tussen 5 en 15 punten: levercirrose van de mildste ernst geeft een waarde van 5. Bij de meest ernstige leverbeschadiging daarentegen wordt in totaal 15 punten behaald.
De individuele puntenbereiken worden toegewezen aan verschillende stadia van levercirrose: Als het totale aantal punten 5 tot 6 is, is er levercirrose Kind A - het mildste stadium van levercirrose. Kind B komt overeen met een Child-Pugh-score van 7 tot 9. Scores van 10 tot 15 geven daarentegen het hoogste stadium van levercirrose aan: kind C.
Op basis van het stadium kan de arts inschatten hoe hoog het risico op overlijden is voor de patiënt voor de volgende twaalf maanden:
|
Child-Pugh-score |
fase |
1 jaar sterfte |
|
5 - 6 |
Kind A |
3 tot 10% |
|
7 - 9 |
Kind B |
10 tot 30% |
|
10 - 15 |
Kind C |
50 tot 80% |
Zoals de tabel laat zien, is de kindersterfte in het eerste jaar nog vrij laag. Het neemt echter aanzienlijk toe naarmate de levercirrose vordert.
Levercirrose: ziekteverloop en prognose
Hoe eerder cirrose van de lever wordt herkend en behandeld, hoe beter de prognose. Effectieve behandeling omvat het elimineren of behandelen van de oorzaak van de ziekte (alcoholisme, hepatitis, enz.). Alcoholisten die permanent stoppen met drinken hebben bijvoorbeeld een relatief goede prognose voor levercirrose. De schade die al is ontstaan, is echter niet te genezen. Alleen de progressie van cirrose kan worden gestopt.
De vooruitzichten zijn veel slechter als mensen met aan alcohol gerelateerde cirrose van de lever alcohol blijven drinken. Elke seconde van hen sterft binnen vijf jaar. Complicaties van levercirrose kunnen echter ook de levensverwachting van de patiënt verslechteren.
De meest voorkomende doodsoorzaken bij patiënten met cirrose zijn leverfalen, bloedingen uit spataderen in de slokdarm of maag en leverkanker (levercelkanker).
Levercirrose: preventie
Als u levercirrose wilt voorkomen, moet u vooral alcohol vermijden of in ieder geval met mate consumeren: gezonde mannen kunnen tot 0,75 liter bier of drie achtste liter wijn per dag drinken. Gezonde vrouwen wordt aangeraden maximaal 0,5 liter bier of een kwart liter wijn te drinken. Voor beide geslachten geldt het volgende: Trakteer uzelf niet elke dag op deze "toegestane" hoeveelheid alcohol!
Met een hepatitisvaccinatie kunt u de op één na meest voorkomende oorzaak van levercirrose voorkomen. Een dergelijke vaccinatie is vooral aan te raden voordat u van plan bent om naar het buitenland te reizen.
Pas op voor giftige chemicaliën op de werkplek (tetrachloorkoolstof, benzeen, enz.): Bedrijfsartsen of bedrijfsartsen leggen mogelijke gevaren en veiligheidsmaatregelen op het werk uit.
Neem alleen medicijnen en vitaminesupplementen als dat nodig is. Als centraal metabolisch orgaan moet de lever alle lichaamsvreemde stoffen afbreken en ontgiften. Vraag uw arts of apotheker vooraf hoe schadelijk een preparaat is voor de lever - er kan een beter verdragen preparaat zijn dat het risico op leverbeschadiging en cirrose niet verhoogt.
Extra informatie
Richtlijnen:
S3_Leitlinie "Ascites, spontane bacteriële peritonitis, hepatorenaal syndroom" van de Duitse Vereniging voor Spijsverterings- en Metabolische Ziekten
Zelfhulpgroepen:
- Duitse leverhulp e.V.: https://www.leberhilfe.org/
Tags: E.H.B.O Menstruatie roken








.jpg)