Allergie bij kinderen
Martina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.
Een allergie bij kinderen is niet ongewoon: het is een van de meest voorkomende chronische ziekten bij kinderen. Jongeren hebben vaak last van hooikoorts, allergische astma of neurodermitis. Lees meer over het onderwerp: Hoe herken je een allergie bij een baby/kind? Wanneer ontstaan allergieën bij (kleine) kinderen? Wat kunnen u en de arts doen aan een allergische reactie bij het kind?
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. J45L23T78Z88L20J30
Kort overzicht
- Allergieën bij kinderen - frequentie: 20 tot 25 procent van de kinderen en adolescenten heeft hooikoorts, allergische astma of neurodermitis. Andere allergieën zoals voedsel-, huisstof- en insectengifallergieën komen iets minder vaak voor. Over het algemeen nemen allergieën bij kinderen (en volwassenen) toe.
- Hoe manifesteert een allergie zich bij kinderen? Afhankelijk van het type en de ernst van de allergie, bijvoorbeeld met uitslag, jeuk, bindvliesontsteking, loopneus (allergische loopneus), aanvalachtige vernauwing van de bronchiën en kortademigheid (allergische astma), braken, buikpijn, diarree , constipatie, winderigheid.
- Wanneer ontstaan allergieën bij (jonge) kinderen? De exacte oorzaken zijn niet bekend. Erfelijke aanleg en verschillende omgevingsfactoren (zoals luchtverontreinigende stoffen, tabaksrook) worden als risicofactoren beschouwd.
- Wanneer naar de dokter? Als u een allergische reactie bij uw kind vermoedt, dient u de kinderarts te raadplegen. Bel een spoedarts als er tekenen zijn van een ernstige allergische shock (anafylactische shock)!
- Allergie bij kinderen - therapie: allergie-triggers zo veel mogelijk vermijden, medicatie (zoals antihistaminica, cortisone), desensibilisatie
- Allergie bij kinderen - preventie: inclusief evenwichtige voeding en stoppen met roken tijdens de zwangerschap; indien mogelijk geen keizersnede; Vier maanden na de geboorte volledig borstvoeding geven, geen overmatige hygiëne, etc.
Allergie bij kinderen: beschrijving en symptomen
Of kinderen nu geplaagd worden door een voedselallergie, allergie voor insectengif, allergische astma of hooikoorts - in alle gevallen is er een overreactie van het immuunsysteem op daadwerkelijk onschadelijke stoffen (meestal plantaardige of dierlijke eiwitten). Het resulteert in verschillende symptomen, bijvoorbeeld in de huid, ogen en/of luchtwegen. Soms worden vooral die delen van het lichaam aangetast die in direct contact zijn gekomen met de allergeentrigger. In het geval van hooikoorts zijn dit bijvoorbeeld ogen, neus en mogelijk bronchiën. Hoe ernstiger een allergie is bij kinderen (en volwassenen), hoe meer delen van het lichaam symptomen vertonen.
Allergie bij kinderen: huidsymptomen
Een allergische reactie treft vaak de huid: het kind krijgt bijvoorbeeld netelroos (urticaria), d.w.z. striemen op een rode huid. Rode vlekken (erytheem), huidzwellingen of ontstekingen met treurvlekken en vervelling van de bovenste huidlagen zijn ook mogelijk. Meestal is ernstige jeuk een probleem voor kinderen met allergische huidsymptomen.
Neurodermitis (atopisch eczeem) - een chronische inflammatoire huidziekte - is soms een allergische reactie van de huid. Het kind lijdt aan ondraaglijke jeuk en uitslag, waarvan de ernst afhangt van het stadium van de ziekte: Een zeer jeukende, rode uitslag is typerend voor het acute stadium. Sommige kinderen krabben zichzelf de hele tijd, bijvoorbeeld op hun gezicht of andere aangetaste delen van de huid. Naarmate de ziekte voortschrijdt, worden de aangetaste gebieden bleker en droog en begint de huid te vervellen. Ten slotte kan het geleidelijk dikker worden, grover worden en barsten.
De uitslag van atopische dermatitis bij een kind in het eerste levensjaar manifesteert zich bij voorkeur in het gezicht (wangen) en aan de buitenkant van armen en benen. Bij oudere kinderen, adolescenten en volwassenen komt de ziekte voornamelijk voor in de holtes van de knieën, de krommingen van de ellebogen en de nek, en soms in de handpalmen en voetzolen.
Een rode uitslag op het gezicht of elders in het (kleine) kind kan naast een allergie vele andere oorzaken hebben zoals eczeem, waterpokken, mazelen, roodvonk of rubella.
Allergie bij kinderen: symptomen van de ogen en neus
Soms gaat allergie bij kinderen gepaard met conjunctivitis. Typische symptomen van een dergelijke allergische conjunctivitis zijn jeukende, tranende, rode ogen. Het kind kan ook gezwollen oogleden en conjunctiva en lichtgevoelige ogen hebben.
Rode ogen bij kinderen (en volwassenen) kunnen ook veel andere oorzaken hebben, bijvoorbeeld slaapgebrek, stof of rook, tocht of UV-straling.
Heel vaak gaat allergische conjunctivitis gepaard met een jeukende, loopneus, vaak geassocieerd met de drang om te niezen - het neusslijmvlies is ontstoken. Een dergelijke allergische rhinitis (allergische rhinitis) kan het neusslijmvlies opzwellen, waardoor het moeilijk wordt om door de neus te ademen.
Allergie bij kinderen: symptomen op de bronchiën
Als een allergie zich manifesteert in het gebied van de bronchiën bij kinderen, wordt dit meestal eerst aangegeven door een fluitje bij het uitademen. Het ontstaat doordat de bronchiën krampachtig worden. Beklemming op de borst en kortademigheid kunnen ook voorkomen. Artsen spreken van een allergische astma-aanval (allergisch astma).
Allergie bij kinderen: symptomen in het spijsverteringskanaal
Met name een allergische reactie veroorzaakt door voedsel kan bij kinderen leiden tot jeuk/branderig gevoel en zwelling in de mondholte en/of keel. Een dergelijke allergie kan bij kinderen ook problemen veroorzaken in diepere delen van het spijsverteringskanaal, bijvoorbeeld in de vorm van braken, buikpijn (bijvoorbeeld koliek), winderigheid, diarree of obstipatie.
Extreem geval - anafylactische shock
In extreme gevallen treft een allergie bij kinderen (en volwassenen) meerdere orgaansystemen of het hele lichaam. Artsen noemen dit een anafylactische shock: dit is de meest ernstige vorm van een allergische reactie. Binnen enkele minuten na contact met de allergietrigger kan het kind onder andere dyspneu, bloeddrukdaling en hart- en vaatziekten ontwikkelen. Er is levensgevaar!
Lees hier welke andere tekenen van anafylactische shock en hoe u in zo'n noodsituatie goed eerste hulp kunt verlenen.
Allergie bij kinderen: oorzaken en risicofactoren
Een allergie bij kinderen (en volwassenen) treedt op wanneer het immuunsysteem een eigenlijk ongevaarlijke stof (bijvoorbeeld eiwitten van bepaalde pollen) als gevaarlijk beschouwt en deze bestrijdt met een overmatige afweerreactie. Het geheel vindt plaats in twee fasen:
- 1e fase (sensibilisatie): Het immuunsysteem classificeert ten onrechte een stof (allergeen) die op zichzelf onschadelijk is als gevaarlijk en ontwikkelt er specifieke antilichamen van het type immunoglobuline E (IgE) tegen. In deze fase treden nog geen allergische symptomen op.
- 2e fase: Meestal na herhaald (symptoomloos) contact met de zogenaamd gevaarlijke stof, veroorzaakt de volgende "ontmoeting" plotseling de overmatige afweerreactie - de IgE-antilichamen binden de allergenen, wat een afweercascade veroorzaakt en leidt tot allergische symptomen.
Hoe deze verdedigingscascade er in detail uitziet, hangt af van het type allergie dat een kind heeft. Allergieën van het directe type (allergieën van type I) komen het meest voor (bijv. hooikoorts, allergische astma, neurodermitis, allergie voor insectengif):
Hier zitten de IgE-antilichamen op het oppervlak van bepaalde immuuncellen (mestcellen). Zodra een antilichaam een antigeen "vangt" (bindt), geeft de mestcel ontstekingsboodschappers af (vooral histamine). Deze lossen de allergische symptomen op (bijvoorbeeld een allergische reactie op de huid van het kind of een allergische loopneus). Het geheel gebeurt heel snel - de symptomen verschijnen binnen enkele seconden tot minuten na contact met het allergeen. Vandaar de naam directe typeallergie.
Lees hier meer over de verschillende soorten allergieën.
Allergie bij kinderen: risicofactoren
Het is nog niet precies bekend waarom het immuunsysteem bij sommige kinderen overgevoelig is voor onschadelijke stoffen. Zeker is dat hier een genetische aanleg een rol speelt: als een van de ouders ergens allergisch voor is, is de kans op een allergie bij de kinderen 20 tot 40 procent. Als beide ouders dezelfde allergie hebben, is er een kans van 60 tot 80 procent dat hun nakomelingen ook allergisch zijn.
Verschillende omgevingsfactoren verhogen ook het risico op allergieën bij kinderen, waaronder:
- Luchtverontreinigende stoffen (zoals fijnstof)
- Tabaksrook
- overmatige hygiëne
- ongezonde voeding (regelmatige consumptie van fastfood)
Last but not least kunnen ook psychologische factoren zoals stress allergieën bij kinderen bevorderen.
Belangrijke allergietriggers bij kinderen
Veelvoorkomende triggers (allergenen) van allergieën bij kinderen zijn:
- Huisstofmijt uitwerpselen
- bepaalde voedingsmiddelen
- Stuifmeel
- bepaalde dieren
- Insecticide
Andere allergenen kunnen minder vaak worden gedetecteerd bij kinderen. Soms zijn chemische stoffen uit speelgoed, verf, vloerbedekking of meubels de oorzaak van een allergie bij (kleine) kinderen. Schimmels of hun sporen kunnen ook overmatige immuunreacties veroorzaken. Bij sommige kinderen veroorzaken bepaalde medicijnen (zoals antibiotica) allergieën. Als een baby/kind huiduitslag en mogelijk andere symptomen krijgt, kan ook worden gedacht aan een contactallergie, bijvoorbeeld veroorzaakt door een verzorgingsproduct. Zo kan uitslag op de handen van kinderen worden veroorzaakt door een huidcrème, maar het kan ook vele andere oorzaken hebben (bijvoorbeeld hand-, mond- en klauwzeer).
Invloed van leeftijd
Verschillende allergieën komen vaak voor bij kinderen, afhankelijk van hun leeftijdsgroep. Een allergische reactie bij baby's in de eerste twee levensjaren (kindertijd) wordt bijvoorbeeld meestal veroorzaakt door bepaalde voedingsmiddelen. Van alle voedselallergieën kunnen koemelk-, kippenei-, vis-, soja-, tarwe- en notenallergieën (bijv. pinda-allergie) het vaakst worden waargenomen bij zuigelingen en peuters.
Meestal wordt een allergie bij jonge kinderen en basisschoolleeftijd veroorzaakt door allergenen binnenshuis (huisstofmijt, katten), maar vaak ook door pollen. Deze laatste zijn de meest voorkomende allergietriggers bij adolescenten.
Hoe zit het met zonneallergie?
Sommige (kleine) kinderen lijken allergisch te zijn voor de zon - de straling veroorzaakt allergie-achtige huidsymptomen. Meestal zit er echter geen echte allergie achter, maar een ander soort overgevoeligheid. Meer hierover lees je in het artikel over zonneallergie.
Allergie bij kinderen: behandeling
Het eerste dat u moet doen als u een allergie heeft bij kinderen (en volwassenen), is om de allergietrigger zoveel mogelijk te vermijden. Bepaalde medicijnen kunnen ook de allergische reactie van het kind verminderen, waardoor de symptomen worden verlicht. In sommige gevallen kan specifieke immunotherapie (desensibilisatie) worden overwogen.
Vermijd allergenen
Een allergie bij kinderen is vaak onder controle te krijgen door contact met allergenen zoveel mogelijk te beperken. Enkele voorbeelden hiervan:
- In het geval van een voedselallergie moet het betreffende allergeen van het menu worden verwijderd - evenals kant-en-klare producten en maaltijden die het betreffende voedsel als ingrediënt kunnen bevatten (bijvoorbeeld eibevattend deeg en gebak voor ei-allergie , pesto, nougat en marsepein voor notenallergie).
- Als een crème of zalf een allergische uitslag bij het kind veroorzaakt (bijvoorbeeld op het gezicht), moet u overstappen op een ander product. De kinderarts of apotheker kan u hierin adviseren.
- Als kinderen allergisch zijn voor huisstofmijt, kan het allergeencontact worden verminderd met onder andere speciaal beddengoed en een mijtwerende matrashoes. Verwijder indien mogelijk stofvangers uit het huis, zoals tapijten, kussens, zware gordijnen en open boekenplanken.
- Als een geneesmiddelgerelateerde allergie huiduitslag en andere symptomen bij kinderen veroorzaakt, moet u met de arts bespreken of er alternatieve preparaten zijn die uw kind indien nodig kan gebruiken.
medicatie
Medicamenteuze behandeling kan een allergie bij kinderen mogelijk niet elimineren, maar het kan de symptomen verlichten. Er zijn verschillende groepen werkzame stoffen beschikbaar:
Mestcelstabilisatoren (Cromone)
Mestcelstabilisatoren zoals cromogliczuur kunnen worden overwogen als uw kind een allergie van het directe type heeft, zoals een allergische loopneus door pollen, huisstofmijt of kattenhaar. Ze remmen de afgifte en regeneratie van inflammatoire boodschapperstoffen uit de mestcellen, die een belangrijke rol spelen bij het bemiddelen van onmiddellijke allergische reacties (vooral histamine).
Vaak worden deze allergiemedicijnen topisch gegeven, bijvoorbeeld als neussprays en oogdruppels. Maar er zijn ook doseringsvormen voor inname, zoals capsules. Dergelijke systemische preparaten kunnen geïndiceerd zijn voor kinderen met een voedselallergie als het betreffende allergeen niet kan worden vermeden.
Omdat mestcelstabilisatoren meestal pas na enkele dagen gebruik effect hebben, dienen deze medicijnen enkele dagen voor (vermoedelijk) contact met allergenen te worden gebruikt, bijvoorbeeld bij hooikoortskinderen voor de start van het pollenseizoen. Bovendien houden de effecten van de preparaten slechts enkele uren aan, waardoor het noodzakelijk is ze meerdere keren per dag te gebruiken.
Decongestivum neusdruppels of sprays
De actieve ingrediënten die erin zitten zijn zogenaamde alfa-1 sympathicomimetica (zoals oxymetazoline, tramazoline of xylometazoline). Ze zorgen ervoor dat vergrote bloedvaten samentrekken (vasoconstrictie). Dit effect wordt gebruikt wanneer een allergie ervoor heeft gezorgd dat het neusslijmvlies bij kinderen opzwelt (allergische rhinitis) - de zwelling wordt verminderd door de vernauwing van de bloedvaten.
De decongestivum-neusdruppels en -sprays verliezen vaak hun effectiviteit als ze vaak of herhaaldelijk worden gebruikt. Bovendien kan langdurig gebruik het neusslijmvlies beschadigen. Daarom raden deskundigen aan om dergelijke preparaten slechts een paar dagen te gebruiken - hoe lang kunt u hoogstens vinden in de bijsluiter of bij uw arts of apotheker.
Zoek van tevoren uit vanaf welke leeftijd een allergische loopneus (zoals hooikoorts) bij kinderen behandeld kan worden met een bepaald decongestivum. Deze decongestivum neusdruppels en sprays zijn over het algemeen niet geschikt voor kleine kinderen.
Neussprays die alleen een fysiologische zoutoplossing bevatten, kunnen daarentegen ook bij baby's en over een langere periode worden gebruikt.
antihistaminica
Kinderen met een allergie van het directe type kunnen ook worden behandeld met zogenaamde antihistaminica. Deze allergiegeneesmiddelen remmen de werking van de boodschapperstof histamine en dus allergische symptomen zoals allergische rhinitis, allergische conjunctivitis, allergische zwelling van de huid of slijmvliezen (angio-oedeem), jeuk of netelroos (urticaria).
Kinderen (en volwassenen) krijgen ook antihistaminica als onderdeel van een spoedbehandeling voor ernstige allergische shock (anafylactische shock).
Er zijn antihistaminica voor uitwendig gebruik (neusspray, oogdruppels) en voor inwendig gebruik (bijvoorbeeld als tabletten of sap). Welke werkzame stof in welke doseringsvorm en dosering het meest geschikt is om de symptomen van de allergie van uw kind te verlichten, kunt u van uw arts opvragen.
Veel van de oudere vertegenwoordigers van deze groep werkzame stoffen (1e generatie antihistaminica zoals Dimetinden) hebben als ongewenste bijwerking een kalmerend effect, d.w.z. ze maken je moe. De nieuwere antihistaminica van de 2e generatie (zoals cetirizine, loratadine) hebben daarentegen weinig of geen sederende werking en worden over het algemeen als goed verdragen beschouwd.
Glucocorticoïden ("cortison")
Glucocorticoïden (ook wel glucocorticosteroïden genoemd) zijn kunstmatig geproduceerde derivaten van het natuurlijke hormoon cortisol. Ze worden gebruikt voor verschillende allergische en ontstekingsziekten. Glucocorticoïden kunnen ontstekingen remmen, evenals glandulaire secretie, zwelling en overgevoeligheid van de slijmvliezen. Ze hebben ook een immunosuppressieve werking, waardoor ze immuunreacties kunnen onderdrukken.
Meestal worden glucocorticoïden lokaal gebruikt voor allergieën bij kinderen (en volwassenen). Als een kind bijvoorbeeld een allergische uitslag op het gezicht heeft (bijvoorbeeld door neurodermitis), kan een cortisonezalf helpen (bijvoorbeeld met de werkzame stof hydrocortison). Een allergische loopneus kan behandeld worden met een cortisone neusspray, een allergische conjunctivitis met cortisone oogdruppels. Kinderen met allergisch astma krijgen meestal een cortisonepreparaat voor inhalatie (bijvoorbeeld een afgemeten dosisaerosol) als langdurige therapie.
Het risico op bijwerkingen met lokale cortisonesupplementen is laag bij correct gebruik. Volg nauwkeurig de aanbevelingen van de arts op, bijvoorbeeld met betrekking tot dosering en gebruiksduur.
Artsen behandelen allergieën bij kinderen (en volwassenen) zelden met cortisonepreparaten die intern (systemisch) worden gebruikt, zoals tabletten, zetpillen of cortisone-injecties. De reden hiervoor is het risico op soms ernstige bijwerkingen. Langdurige of hooggedoseerde systemische cortisonetherapie bij kinderen kan bijvoorbeeld groeiachterstand veroorzaken. Daarom krijgt een kind met een allergie alleen systemische cortisonepreparaten als het absoluut noodzakelijk is, bijvoorbeeld bij acute, ernstige allergiesymptomen.
Meer medicatie
Voor sommige allergische aandoeningen worden andere medicijnen gebruikt, afhankelijk van het individuele geval. Een paar voorbeelden:
De behandeling van allergisch astma omvat gewoonlijk ook luchtwegverwijders (luchtwegverwijders), waaronder voornamelijk bèta-2-sympathicomimetica en anticholinergica. Ze worden voornamelijk ingeademd.
Vooral kinderen en adolescenten met allergisch astma krijgen vaak ook leukotrieenreceptorantagonisten als de ziekte niet voldoende onder controle kan worden gebracht met alleen cortison voor inhalatie. De actieve ingrediënten, ook bekend als antileukotriënen, worden ingenomen als tabletten. Het wordt meestal gebruikt in combinatie met een geïnhaleerd bèta-2-sympathicomimeticum.
Bij kinderen met neurodermitis schrijft de behandelend arts soms calcineurineremmers (calcineurineremmers) voor. Deze hebben, net als cortison, een immunosuppressief effect. Ze worden meestal uitwendig aangebracht (bijvoorbeeld als zalf), vooral wanneer lokale cortisonpreparaten niet helpen of niet worden verdragen. Zelfs als de eczeemuitslag het gezicht of de nek van het kind bedekt, zijn lokaal aangebrachte calcineurineremmers een goede optie - deze dunne huidgebieden van het lichaam mogen indien mogelijk niet worden behandeld met cortisonezalven of -crèmes.
Calcineurineremmers zijn geschikt voor de behandeling van kinderen vanaf twee jaar.
desensibilisatie
Soms kan de oorzaak van een allergie bij kinderen worden behandeld met desensibilisatie, ook wel "specifieke immunotherapie" (SIT) genoemd. Het kind krijgt het allergeen regelmatig gedurende een langere periode in kleine, langzaam toenemende doses - hetzij als een injectie onder de huid of als een tablet of oplossing onder de tong. Het lichaam moet dus langzaam wennen aan het allergeen totdat het op een gegeven moment in het beste geval niet meer allergisch reageert.
Maar dat kost tijd - desensibilisatie duurt meestal zo'n drie tot vijf jaar. Het wordt voornamelijk gebruikt bij ernstige pollenallergieën, huisstofallergieën of allergieën voor insectengif.
Desensibilisatie werkt het beste als de patiënt de allergie al heel lang niet meer heeft en niet gevoelig is voor veel verschillende allergenen.
Ernstige allergieën: noodpakket bij de hand
Bij ernstige allergieën (bijv. insectengif of notenallergie) moeten kinderen of hun ouders of verzorgers altijd een noodpakket bij de hand hebben. Bij (dreigende) anafylactische shock kan het snel toedienen van de benodigde medicatie onder bepaalde omstandigheden levensreddend zijn! Zo'n noodpakket bevat de volgende noodmedicatie:
- een voorgevulde spuit met cardiovasculaire adrenaline die in een spier wordt geïnjecteerd
- een antihistaminicum (bijvoorbeeld in de vorm van druppels) tegen de ontstekingsreactie,
- een glucocorticoïde (bijv. als zetpil of vloeistof voor inname) om een hernieuwde ontstekingsreactie na de eerste behandeling te voorkomen,
- een luchtwegverwijder die u inademt (bij kinderen met astma)
- en/of geïnhaleerde adrenaline.
De EHBO-kit moet altijd vergezeld zijn van een anafylaxiepaspoort, dat de behandelend arts invult. Hierin staat precies waar het kind allergisch voor is en welke medicatie moet worden toegediend en hoe in geval van nood.
Ouders moeten een noodplan voor anafylaxie verspreiden naar de omgeving van een kind met ernstige allergieën (kinderdagverblijf, school, familieleden, vrienden, enz.). Het bevat een pasfoto en de persoonlijke gegevens van het kind. Daarnaast worden de typische vroege symptomen en de nodige maatregelen bij een ernstige allergische reactie op een leek uitgelegd.
Allergie bij kinderen: wanneer naar de dokter?
Als er tekenen zijn van een allergische reactie bij uw kind (bijv. rode ogen na een lentewandeling, uitslag in het gezicht na het eten, kind kan niet van een verkoudheid af), ga dan naar de kinderarts. Hij kan duidelijk maken of uw kind daadwerkelijk een allergie heeft en zo ja, waar het tegen is gericht. U kunt dan met hem de nodige maatregelen bespreken om allergische reacties bij uw kind te behandelen en te voorkomen.
Als uw kind ernstige allergische symptomen vertoont zoals snelle hartslag, kortademigheid, misselijkheid, braken, bleke huid, zweten of een daling van de bloeddruk, moet u onmiddellijk een spoedeisende hulp arts bellen!
Verdere eerstehulptips bij vermoedelijke ernstige allergische shock vindt u in het artikel Anafylactische shock.
Allergie bij kinderen: onderzoeken en diagnose
Als het vermoeden bestaat dat uw kind een allergie heeft, neemt de arts eerst de anamnese af (anamnese). Daartoe vraagt hij u als ouder of uw kind (als ze oud genoeg zijn) onder meer om de symptomen nader te omschrijven. Ook vraagt hij of er een vermoeden bestaat van een mogelijke allergietrigger. Als het kind in het voorjaar bijvoorbeeld rode ogen en een loopneus en jeukende neus krijgt als het in het bos en in de weilanden is, is er een vermoeden van een pollenallergie. Een uitslag met roodheid, striemen en jeuk, evenals indigestie na het eten van bepaald voedsel, duiden op een voedselallergie.
Verschillende testprocedures kunnen de arts dan helpen om de juiste allergie-trigger te vinden of de juiste uit de lijst met mogelijke allergie-triggers. Mogelijke allergietesten zijn onder meer:
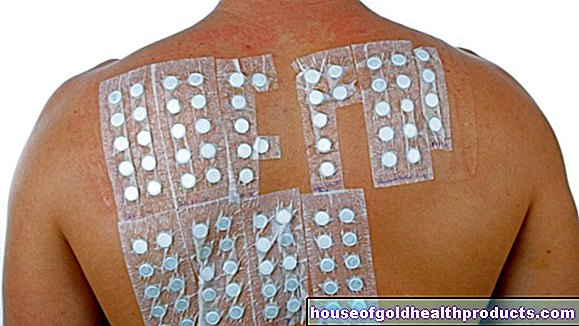
- Huidtesten (bijv. huidpriktest): Verschillende mogelijke allergietriggers worden in lage doses op of in de huid aangebracht of geïntroduceerd om te zien of een of meer van deze allergenen overgevoeligheidsreacties veroorzaken.
- Provocatietest: Het kind wordt blootgesteld aan een specifiek allergeen (bijv. door een oplossing van berkenpollen op het neusslijmvlies aan te brengen) om zo nodig een allergische reactie uit te lokken. Het geheel vindt plaats onder zorgvuldig medisch toezicht en meestal alleen als andere allergietesten onduidelijk zijn.
- Bloedonderzoek: Soms neemt de arts een bloedmonster om een allergie bij kinderen op te helderen, dat vervolgens wordt onderzocht op speciale antistoffen of afweercellen tegen bepaalde allergenen.
Allergie bij kinderen: verloop & prognose
Anders dan bij volwassenen, veranderen allergieën bij kinderen vaak in hun loop. Bij sommige nakomelingen verdwijnt de allergie volledig naarmate ze ouder worden. Dit kan met name worden waargenomen bij vroege vormen van voedselallergie (bijvoorbeeld koemelkallergie op de kinderleeftijd) en bij neurodermitis. Andere allergieën daarentegen houden vaak aan tot in de volwassenheid, zoals allergieën voor boomnoten (zoals walnootallergie) en pinda-allergie.
Na verloop van tijd kan een bestaande allergische aandoening worden vergezeld door een andere, zoals hooikoorts: kinderen die er op schoolleeftijd aan lijden, ontwikkelen vaak ook astma naarmate de ziekte vordert. Omgekeerd ontwikkelen veel kinderen met astma ook hooikoorts.
Kruisallergieën
Het is ook mogelijk dat een kind met een bestaande allergie ook een zogenaamde kruisallergie ontwikkelt: het immuunsysteem reageert dan niet alleen overgevoelig op de primaire allergietrigger, maar ook op structureel vergelijkbare allergenen uit andere bronnen. Zo kan een aardbeienallergie bij kinderen (en volwassenen) te wijten zijn aan een reeds bestaande berkenpollenallergie: het immuunsysteem ontwikkelde eerst een allergie voor de eiwitten in berkenpollen. Omdat aardbeien vergelijkbare eiwitten bevatten, kan het getroffen kind ook overgevoelig zijn voor de rode vruchten.
Als de primaire allergie bij kinderen met succes wordt behandeld door middel van desensibilisatie, verdwijnt de bijbehorende kruisallergie vaak.
Allergie bij kinderen: preventie
Er zijn verschillende aanbevelingen over hoe allergieën bij kinderen mogelijk kunnen worden voorkomen - tijdens de zwangerschap, tijdens de bevalling en daarna.
Allergiepreventie tijdens de zwangerschap
Ongeacht of de ongeboren baby een risico loopt op allergieën vanwege een allergie bij mama en/of papa of niet - als u zwanger bent, moet u de volgende tips in acht nemen om het risico op een allergische ziekte bij uw kind te verminderen:
- Vermijd het eten van bijzonder allergeenarm voedsel, zoals eerder werd aanbevolen voor allergiepreventie tijdens de zwangerschap. Tegenwoordig weten we: het vermindert het risico op allergieën van het kind niet als de aanstaande moeder voedingsmiddelen vermijdt die bijzonder vaak allergieën veroorzaken (bijv. koemelk, walnoten, pinda's, kippeneieren, soja, tarwe).
- Zorg in plaats daarvan voor een gevarieerd, uitgebalanceerd en voedzaam dieet, zoals over het algemeen wordt aanbevolen tijdens de zwangerschap.
- Eet regelmatig zeevis. Dit kan het risico op een allergie bij het kind verlagen.
- Let op een normaal lichaamsgewicht, dat wil zeggen: Kom niet te veel aan tijdens de zwangerschap (o.a. slecht voor het allergierisico van uw kind), maar ook niet te weinig (risico op ondervoeding van het kind).
- Rook niet en vermijd ook passief roken. Kinderen van rokende ouders hebben meer kans op astma dan kinderen van niet-rokers.
Preventie van allergieën bij de bevalling
De geboorteprocedure beïnvloedt ook het risico op allergieën bij kinderen:
Wanneer baby's tijdens de natuurlijke bevalling door het geboortekanaal gaan, vinden veel nuttige bacteriën uit de maternale vagina hun weg naar de huid van het kind en naar de longen en darmen van het kind. Deze overdracht van "goede" bacteriën stimuleert het immuunsysteem van het kind. Het is echter niet van toepassing als kinderen met een keizersnede worden geboren. Wetenschappers zien dit als de reden waarom kinderen met een keizersnede vatbaarder zijn voor verschillende gezondheidsproblemen en ziekten, waaronder allergische aandoeningen (vooral astma en neurodermitis).
Daarom het advies aan aanstaande moeders: Afzien van een gewenste keizersnede (keizersnede zonder medische reden), maar uw kind zo natuurlijk mogelijk via de vagina ter wereld brengen.
Preventie van allergieën na de bevalling
>> Dieet
Om het risico op allergie bij kinderen te verminderen, moeten moeders hun baby's de eerste vier maanden van hun leven volledig borstvoeding geven.
Sommige vrouwen kunnen of willen hun kind echter niet (volledig) borstvoeding geven. Experts adviseren gehydrolyseerde babyvoeding (hypoallergene babyvoeding, HA-voeding) in de eerste vier maanden van hun leven voor risicokinderen - naast of als alternatief voor borstvoeding. Als het kind echter geen risico loopt op allergieën (d.w.z. de ouders hebben geen allergieën), moet het normale babyvoeding krijgen.
Om aan de toenemende voedingsbehoeften van het kind te voldoen, dienen moeders het vanaf de 5e levensmaand (uiterlijk vanaf de 7e maand) te voeden. Ze moeten het menu van het kind geleidelijk aan diversifiëren - d.w.z. nieuwe voedingsmiddelen stap voor stap introduceren. Voedsel dat rijk is aan allergenen (zoals koemelk, tarwe, enz.) hoeft niet te worden vermeden, integendeel: vroeg contact met mogelijke allergie-triggers vanaf de leeftijd van 5 maanden kan zelfs het risico op allergieën bij kinderen verminderen. Er zijn aanwijzingen dat bijvoorbeeld het voeren van vissen in het eerste levensjaar allergische aandoeningen zoals hooikoorts, allergische astma en neurodermitis kan voorkomen.
Als bij een kind is aangetoond dat het een voedselallergie heeft, moeten ouders het betreffende allergeen natuurlijk van het menu halen. Na een tijdje moet u echter uw arts laten controleren of de overgevoeligheid nog steeds aanwezig is - een voedselgerelateerde allergie bij peuters verandert vaak en kan vanzelf verdwijnen.
Studies hebben aangetoond dat een mediterraan dieet met veel omega-3-vetzuren het risico op allergieën bij kinderen kan verminderen. Dit onverzadigde vetzuur zit bijvoorbeeld in vette vis, lijnzaadolie, koolzaadolie, lijnzaad en noten.
Zorg voor een gezond gewicht voor uw kind. Obesitas kan onder andere het risico op astma vergroten.
>> Contact met ziektekiemen
Om allergieën bij kinderen te voorkomen, moet u zich onthouden van overmatige hygiëne. Het immuunsysteem van het kind wordt gestimuleerd door contact met verschillende micro-organismen. Het kan bijvoorbeeld de kans op een allergische aandoening verkleinen als het kind opgroeit op een boerderij, in de eerste twee levensjaren naar een kinderdagverblijf gaat of meerdere oudere broers en zussen heeft.
>> Huisdieren
Het is niet nodig om zonder huisdieren te doen om allergieën bij kinderen te voorkomen. Als het kind echter erfelijk is omdat mama en/of papa een allergie hebben, moet het huishouden kattenvrij zijn. Honden daarentegen als huisdier zijn toegestaan, zelfs bij allergiegevoelige kinderen - de viervoeters lijken het risico op allergieën te verminderen.
>> Roken en andere verontreinigende stoffen
Wat tijdens de zwangerschap geldt, geldt ook na de geboorte: een rookvrije omgeving verkleint de kans dat het kind een allergie ontwikkelt. U mag niet roken in het appartement waar uw kind woont. Ook daarbuiten moeten familieleden, familieleden en vrienden ervoor zorgen dat ze niet roken in de buurt van het kind.
Als ouders moet u uw leefruimte regelmatig ventileren. Dit verlaagt de concentratie van verontreinigende stoffen in de binnenlucht (zoals formaldehyde). Dergelijke verontreinigende stoffen kunnen allergieën veroorzaken bij kinderen (en volwassenen) - vooral met betrekking tot allergisch astma.
Een gezonde luchtvochtigheid in de ruimte is ook aan te raden. Als de lucht binnenshuis te vochtig is, bevordert dit de groei van schimmel. En veel schimmelsporen in de kamerlucht kunnen bij kinderen een allergie voor schimmel veroorzaken.
Zorg er ook voor dat uw kind zo min mogelijk wordt blootgesteld aan auto-uitlaatgassen. Houd er bij het zoeken naar een nieuw appartement bijvoorbeeld rekening mee dat onderzoeken hebben aangetoond dat wonen in drukke straten het risico op allergieën kan vergroten.
>> Vaccinaties
U dient uw kind normaal te laten vaccineren volgens de vaccinatieadviezen van de Permanente Vaccinatiecommissie (STIKO) van het Robert Koch Instituut. Experts zijn het erover eens dat vaccinaties allergieën niet bevorderen, integendeel, ze kunnen zelfs het risico op allergieën bij kinderen verminderen.
Tags: tandheelkunde huidsverzorging parasieten