Vasculitis
en Sabine Schrör, medisch journalistFlorian Tiefenböck studeerde humane geneeskunde aan de LMU München. Hij kwam in maart 2014 als student bij en ondersteunt sindsdien de redactie met medische artikelen. Na het behalen van zijn medische licentie en praktijkwerk in de interne geneeskunde aan het Universitair Ziekenhuis Augsburg, is hij sinds december 2019 een vast lid van het-team en zorgt hij onder meer voor de medische kwaliteit van de-tools.
Meer berichten van Florian TiefenböckSabine Schrör is freelance schrijver voor het medische team van Ze studeerde bedrijfskunde en public relations in Keulen. Als freelance redacteur is ze al meer dan 15 jaar thuis in de meest uiteenlopende branches. Gezondheid is een van haar favoriete onderwerpen.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.
Vasculitis is een ontsteking van de bloedvaten waarbij het immuunsysteem de bloedvaten aanvalt. De ontsteking kan verschillende bloedvaten (slagaders, haarvaten, aders) aantasten en tot ernstige orgaanschade leiden. Er wordt onderscheid gemaakt tussen verschillende soorten vasculitis, afhankelijk van welke bloedvaten er bij betrokken zijn, welke triggers erachter zitten en welke gevolgen zichtbaar zijn. Hier leest u alles wat u moet weten over de soorten, symptomen, diagnose en behandeling van vasculitis.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. L95M30I67I73M31M35D69![]()
Kort overzicht
- Wat is vasculitis? Een ontstekingsziekte van de bloedvaten veroorzaakt door een abnormale immuunrespons.
- Oorzaken: De oorzaak van primaire vasculitis is onbekend (bijv. reuzencelarteritis, Kawasaki-syndroom, Henoch-Schönlein purpura). Secundaire vasculitis wordt veroorzaakt door andere ziekten (zoals kanker, virale infectie) of medicatie.
- Symptomen: algemene symptomen zoals lichte koorts, nachtelijk zweten, ongewenst gewichtsverlies. Specifieke symptomen afhankelijk van de vorm van vasculitis, bijv. bloeding in de huid, orgaaninfarct, kortademigheid, bloed ophoesten.
- Diagnose: Anamnese, lichamelijk onderzoek, laboratoriumonderzoek, weefselmonsters, beeldvormende procedures zoals magnetische resonantie beeldvorming (magnetic resonance imaging, MRI), computertomografie (CT), röntgen- of echografie, mogelijk nader onderzoek
- Behandeling: afhankelijk van de vorm van vasculitis, bijvoorbeeld met geneesmiddelen die het immuunsysteem onderdrukken (immunosuppressiva) en niet-steroïde anti-inflammatoire geneesmiddelen. Voor secundaire vasculitis: behandel de onderliggende ziekte.
Vasculitis: beschrijving
Vasculitis (meervoud: vasculitides) is een ontsteking van de bloedvaten. Het is een zeer zeldzame ziekte, maar het kan in veel verschillende vormen voorkomen. Alle vormen van vasculitis hebben echter één ding gemeen: vasculaire ontsteking treedt op wanneer bepaalde antilichamen de vaatwanden aanvallen. Vasculitis is dus een van de auto-immuunziekten. Dit zijn ziekten waarbij de afweer zich richt tegen de lichaamseigen structuren.
Vasculitis is ook een reumatische aandoening omdat het vaak gepaard gaat met pijn in de gewrichten of spieren en soms met gewrichtszwelling.
De ontsteking kan het aangetaste vat vernauwen of volledig sluiten. Soms ontstaan er uitstulpingen (aneurysma's) doordat de vaatwanden als gevolg van de ontsteking verzwakt zijn. Afhankelijk van het aangetaste vat kunnen bepaalde weefsels of organen niet meer voldoende worden voorzien van zuurstof en voedingsstoffen, waardoor hun functie wordt beperkt.
Bij sommige soorten vasculitis kunnen weefselknopen van verschillende cellen (zoals epitheelcellen, reuzencellen) worden gevormd. Deze zogenaamde niet-infectieuze granulomen zijn bijvoorbeeld te vinden in een
- Polyangiitis met granulomatose
- Eosinofiele granulomatose met polyangiitis
- Reuscelarteritis
- Takayasu-arteritis
Ons vaatstelsel
Er zijn verschillende soorten bloedvaten in het lichaam. Eerst wordt een onderscheid gemaakt tussen slagaders en aders:
- Slagaders, ook wel slagaders genoemd, voeren bloed weg van het hart.
- Aders leiden het bloed terug naar het hart.
De zogenaamde haarvaten (haarspeldbloedvaten) vormen de overgang tussen slagaders en aders. Dit zijn de kleinste bloedvaten in het lichaam. Ze vormen een vasculair netwerk waardoor de uitwisseling van stoffen in het betreffende orgaan plaatsvindt: de cellen nemen voedingsstoffen en zuurstof op uit het bloed in de haarvaten en geven daar afvalstoffen aan af.
Van het hart tot het doelorgaan worden de slagaders steeds kleiner. Omgekeerd worden de aderen van het capillaire netwerk steeds groter in de richting van het hart.
Met bloedvaten die het hele lichaam doordringen, kan vasculitis vrijwel overal voorkomen.
Vormen van vasculitis
Over het algemeen wordt onderscheid gemaakt tussen primaire en secundaire vasculitis.
Primaire vasculitis
Primaire vasculitis is een onafhankelijke ziekte zonder duidelijke oorzaak (idiopathische vasculitis). Het beïnvloedt meestal bloedvaten van een bepaalde grootte. Afhankelijk van welke bloedvaten zijn aangetast, wordt onderscheid gemaakt tussen verschillende vormen van primaire vasculitis. Deze omvatten vooral:
|
Getroffen schepen |
primaire vormen van vasculitis |
Opmerkingen |
|
Vasculitis van grote bloedvaten |
| |
|
Middelgrote vaatvasculitis |
| |
|
Vasculitis van kleine bloedvaten |
|
ANCA-geassocieerd (d.w.z. dat in deze vasculitiden typisch specifieke afweermechanismen kunnen worden gedetecteerd: de anti-neutrofiele cytoplasmatische antilichamen)
|
|
Niet ANCA-geassocieerd |
Reuscelarteritis
Reuscelarteritis is de meest voorkomende vorm van vasculitis. De ontsteking treft grote bloedvaten - in de overgrote meerderheid van de gevallen de temporale slagader (arteria temporalis). In dergelijke gevallen spreekt men van arteritis temporalis.
Alles wat u moet weten over deze vorm van vasculitis leest u in het artikel Temporale arteritis.
Kawasaki-syndroom
Deze zeldzame vorm van vasculitis treft meestal kleine kinderen: middelgrote bloedvaten raken ontstoken, zoals de kransslagaders. Dit kan leiden tot levensbedreigende complicaties.
Lees meer over deze vorm van primaire vasculitis in het artikel Kawasaki Syndroom.
Granulomatose met polyangiitis
Dit is een chronische ontsteking van veel kleine bloedvaten, die gepaard gaat met de vorming van kleine, nodulaire huidverdikkingen (granulomen). De oude naam van de ziekte is de ziekte van Wegener.
Alles wat u moet weten over deze vorm van vasculitis leest u in het artikel Granulomatose bij Polyangiitis (ziekte van Wegener).
Anafylactoïde vasculitis (Henoch-Schönlein purpura)
Deze vorm van primaire vasculitis, die vooral bij kinderen voorkomt, gaat gepaard met ontstekingen van kleine bloedvaten en haarvaten. Dit leidt tot puntvormige bloedingen in de huid en slijmvliezen (petechiën).
Meer over deze vorm van vasculitis leest u in het artikel Henoch-Schönlein purpura.
Andere primaire vasculitis
Buiten de indeling zoals weergegeven in de bovenstaande tabel, zijn er andere primaire vasculitis, zoals:
- Trombangitis obliterans (endangiitis obliterans): treft vooral kleine en middelgrote bloedvaten in de benen. Meestal krijgen jonge mannen het (<40 jaar), vooral zware rokers.
- Ziekte van Behçet: ontsteking van slagaders en aders van alle soorten en maten door het hele lichaam (systemisch). Het is een van de "vasculitiden van variabele vaatgrootte". De ziekte komt vooral voor in Turkije en Arabische landen. Het komt meestal voor tussen de 20 en 40 jaar. Mannen hebben ongeveer drie keer meer kans om getroffen te worden dan vrouwen.
- cerebrale vasculitis: ook wel primaire CZS-vasculitis genoemd, het treft alleen bloedvaten in de hersenen en het ruggenmerg.
- Hypocomplementemisch urticaria-vasculitissyndroom: tast de huid aan en manifesteert zich door de vorming van erytheem of striemen die langer dan 24 uur aanhouden. Andere naam: urticaria vasculitis.
Secundaire vasculitis
Secundaire vasculitis heeft een bekende oorzaak. Naast medicatie kunnen dit andere ziekten zijn, zoals een andere reumatische aandoening, kanker of hepatitis.
Vasculitis: symptomen
De symptomen van vasculitis zijn afhankelijk van de vorm en omvang van de ziekte.
Algemene symptomen
Vasculitis begint meestal met niet-specifieke symptomen: veel patiënten voelen zich aanvankelijk uitgeput en moe. Daarnaast is er lichte koorts, meestal onder de 38,5 graden Celsius (subfebriele temperatuur). Sommige patiënten melden zwaar nachtelijk zweten en ongewenst gewichtsverlies.
Nachtelijk zweten, gewichtsverlies en lichte koorts worden samengevat onder de term "B-symptomen". Dat blijkt bijvoorbeeld ook bij kanker- en tuberculosepatiënten.
Naast deze nogal vage symptomen van vasculitis kunnen ook reumatische klachten optreden: sommige patiënten klagen over gewrichtspijn, waarvan sommige ook gepaard gaan met zwelling. Anderen lijden aan spierpijn (myalgie) en melden ongewoon ernstige spierpijn.
Als de vaatontsteking aanhoudt en de organen aantast, verschijnen er meer ernstige symptomen. Ze variëren afhankelijk van het type vasculitis.
Symptomen van vasculitis met ontsteking van kleine bloedvaten
Mogelijke symptomen van ontsteking van kleine bloedvaten zijn:
- Roodheid van de ogen en gezichtsstoornissen met ontsteking van kleine bloedvaten in het oog
- Schade aan het slijmvlies in de mond met vorming van pijnlijke aften (kleine blaren) op de tongrand of aan de binnenkant van de lippen met ontsteking van kleine bloedvaten in de mond
- Terugkerende sinusitis en een verstopte, soms bloedende neus met vasculitis van de kleine bloedvaten in het gebied van de neus en sinussen
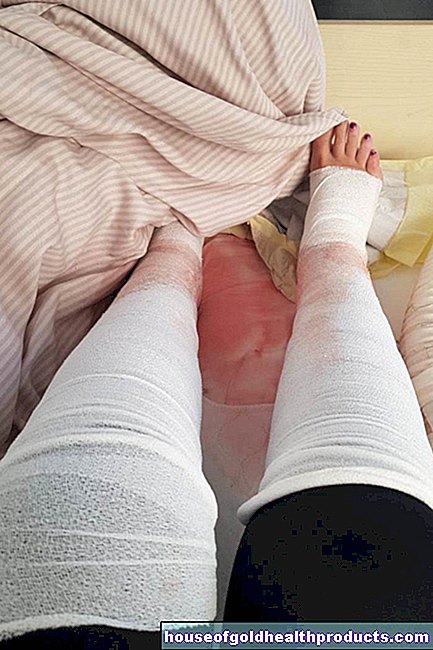
- Fijne bloeding in de huid (petechiën), vlekkerige roodheid (purpura) of blauwachtige, reticulaire roodheid (livedo reticularis) als symptomen van vasculitis in de huid
- Moeite met ademhalen en bloed ophoesten wanneer de vasculitis van de kleine bloedvaten de longen beschadigt
Andere mogelijke symptomen van vasculitis zijn - afhankelijk van welk deel van het lichaam kleine bloedvaten ontstoken zijn - bijvoorbeeld bloederige diarree of bloederige urine, pijn op de borst (als de hartspier of het hartzakje aangetast zijn), tintelingen of abnormale gevoelens (paresthesie).
Symptomen van vasculitis met ontsteking van middelgrote bloedvaten
Als de vasculitis optreedt in middelgrote bloedvaten, waardoor de bloedtoevoer naar belangrijke organen wordt onderbroken, kunnen gevaarlijke orgaaninfarcten optreden, bijvoorbeeld:
- Hartaanval
- hartinfarct
- Intestinaal of nierinfarct
Symptomen van vasculitis met ontsteking van grote bloedvaten
Wanneer vasculitis grote slagaders in het hoofd aantast, hebben patiënten meestal last van ernstige hoofdpijn. Sommigen zien plotseling slechter of worden zelfs helemaal blind.
De grote arm- en beenvaten kunnen ook verstopt raken door vasculitis, wat hevige pijn veroorzaakt.
Daarnaast neemt het risico op bloedstolsels (trombose), die door de bloedbaan worden afgevoerd en die elders een vaatverstopping kunnen veroorzaken (embolie, bijvoorbeeld in de longen), toe.
Symptomen van verschillende vormen van vasculitis
Takayasu-arteritis: symptomen
Deze vorm van vasculitis wordt gekenmerkt door een ontsteking van de hoofdslagader en zijn vaattakken. De beginfase (pre-occlusieve fase, prepulseloze fase) begint langzaam met lichte koorts, vermoeidheid, gewrichtspijn, hoofdpijn en gewichtsverlies.
Later (occlusief stadium, pulsloos stadium) ontwikkelen zich andere symptomen van vasculitis:
- Het onderhuidse vetweefsel kan ontstoken raken, wat leidt tot drukgevoelige huidklonters (erythema nodosum met panniculitis).
- Bij sommige mensen doen de armen pijn en worden de vingers bleek en koud bij een aanval (syndroom van Raynaud).
- Als hersenvaten ontstoken zijn, kunnen gezichtsstoornissen, duizeligheid met flauwvallen of een beroerte optreden.
- Takayasu-vasculitis dicht bij het hart kan leiden tot symptomen van coronaire hartziekte (CHD). Dit omvat bijvoorbeeld een ongemakkelijk gevoel van druk op de borst (angina pectoris).
Takayasu vasculitis komt vooral voor in Aziatische landen, Afrika en Zuid-Amerika. Het is vrij zeldzaam in Europa. Vrouwen worden ongeveer negen keer vaker ziek dan mannen. De beginleeftijd is meestal minder dan 40 jaar.
Panarteritis nodosa: symptomen
Deze vorm van vasculaire ontsteking treft mannen ongeveer drie keer vaker dan vrouwen. Het kan verschillende organen beschadigen, daarom kunnen de symptomen van vasculitis sterk variëren.
In de meeste gevallen zijn de kransslagaders ontstoken. Zieke mensen voelen vaak druk of pijn op de borst (angina pectoris) en kunnen een hartaanval krijgen (zelfs jongere patiënten). Andere mogelijke symptomen zijn:
- Koorts, nachtelijk zweten, gewichtsverlies
- Gewrichts- en spierpijn
- krampachtige buikpijn (koliek), mogelijk darminfarcten
- Testiculaire pijn
- Beroerte (ook bij jonge patiënten)
- Parasitaire sensaties, gevoelloosheid (polyneuropathie; mononeuritis multiplex), epileptische aanvallen, psychosen
- Vasculaire zakjes (aneurysma's)
Bij veel patiënten beschadigt vasculaire ontsteking ook de nieren, maar niet de fijne nierlichaampjes (niet glomerulonefritis).
Een ander belangrijk symptoom van panarteritis nodosa is de zogenaamde livedo racemosa. Bliksemachtige, streepachtige of netvormige blauw-rode huidverkleuring treedt op. Deze huidveranderingen blijven bestaan, zodat ze niet meer achteruitgaan.
Eosinofiele granulomatose met polyangiitis: symptomen
Deze vorm van vasculitis wordt ook wel allergische granulomateuze angiitis (voorheen syndroom van Churgh-Strauss) genoemd. Het beïnvloedt bij voorkeur de luchtwegen, die meestal astma-aanvallen veroorzaken met acute kortademigheid. In het bloed kunnen witte bloedcellen worden gedetecteerd, die ook kenmerkend zijn voor een allergie.
Deze vorm van vasculitis treft in ongeveer de helft van de gevallen ook het hart. Dan raken de hartspiercellen of de kransslagaders ontstoken. Zenuwen zijn ook vaak beschadigd en er vormen zich meer bloedstolsels, die de ontstoken bloedvaten volledig kunnen afsluiten.
Microscopische panarteritis (MPA): symptomen
Deze vorm van vasculitis treft vooral de kleine niervaten: er ontstaat een ontsteking van de nierlichaampjes (glomerulonefritis), wat resulteert in een verhoogde bloeddruk (hypertensie) en hoofdpijn.
Als kleine huidvaten worden aangetast door de vasculitis, vormen zich kleine knobbeltjes en voelbare bloedingen onder de huid (voelbare purpura), vooral op de benen.
Soms kan dit type vasculitis ook zenuwen, sinussen of ogen ontsteken.
Essentiële cryoglobulinemie vasculitis: symptomen
Bloedingen op handen en voeten zijn typerend voor dit type vasculitis. Daarnaast kunnen weefseldefecten (ulcera) en gewrichtspijn optreden. In ernstige gevallen ontwikkelt zich vaak nier- en zenuwbeschadiging.
Cutane leukocytoclastische angiitis (KLA): symptomen
Bij deze vorm van vasculitis, die vooral vrouwen treft, verschijnen symptomen op de huid omdat kleine huidvaten ontstoken zijn: voelbare, soms pijnlijke huidbloedingen zijn kenmerkend. Bloedblaren, knobbels en zweren die niet genezen, vormen zich ook zelden. KLA-vasculitis komt het meest voor op de benen.
Ziekte van Behcet: symptomen
Als de ziekte van Behçet de huid en de slijmvliezen aantast, ontwikkelen zich pijnlijke zweren in de mond (orale aften) en genitale zweren (genitale aften). Soms vormen zich ook drukgevoelige knobbeltjes (erythema nodosum).
Vaak zijn ook de ogen aangetast. Dan raakt de middelste huid van het oog (uveïtis) heel vaak ontstoken.
Bovendien is het niet ongebruikelijk dat de gewrichten ontstoken raken (artritis).
Bijna een derde van de patiënten met vasculitis in Behçet lijdt aan ontstekingen en weefseldefecten (ulcera) in het spijsverteringskanaal.
Bij maximaal 30 procent van de getroffenen raken bloedvaten in het centrale zenuwstelsel (CZS) ontstoken.
Kortom, hoe actiever de ontsteking, hoe groter het risico op gevaarlijke bloedstolsels (trombo-embolie).
Cerebrale vasculitis: symptomen
Deze vorm van vasculitis wordt ook wel primaire of geïsoleerde angiitis van het centrale zenuwstelsel (PACNS) genoemd. De getroffenen hebben vaak last van aanhoudende, doffe hoofdpijn, lichte duizeligheid en slechte concentratie- of geheugenproblemen. Psychologische symptomen zoals persoonlijkheidsveranderingen komen ook voor.
Cerebrale vasculitis kan ertoe leiden dat gebieden in de hersenen niet meer van voldoende bloed worden voorzien, waardoor een beroerte kan ontstaan (ischemische beroerte). Af en toe kan dit ook worden veroorzaakt door vasculaire bloedingen (hemorragische beroerte).
Epileptische aanvallen zijn ook een mogelijk symptoom van CZS-vasculitis.
Trombangiitis obliterans: symptomen
Wanneer ze rusten, voelen de getroffenen vaak een gevoel van kou in hun benen, vergezeld van pijn. Omdat de ontstoken bloedvaten zich dicht bij het huidoppervlak bevinden, zijn ze zichtbaar en voelbaar als karmozijnrode, warme, gevoelige lijnen.
De huid kan een blauwachtige verkleuring hebben omdat deze minder goed van bloed wordt voorzien. In het verdere verloop van de vasculitis sterft het weefsel af, vooral op de toppen van de tenen - zwartachtige huidafwijkingen worden zichtbaar. Bovendien kan de nagelgroei worden verstoord.
Vasculitis: oorsprong en trigger
Vasculitis treedt op wanneer het immuunsysteem van het lichaam bloedvaten of hun wanden aanvalt, waardoor ze ontstoken raken. Bij sommige vasculitiden zijn bepaalde eiwitten van het immuunsysteem, zogenaamde auto-antilichamen, gericht tegen de lichaamseigen vaatstructuren. Deze ontsteking van de bloedvaten wordt pauci-immune vormen van vasculitis genoemd.
Aan de andere kant zijn er immuunvasculitis veroorzaakt door zogenaamde immuuncomplexen (antigeen-antilichaam- of antilichaam-antilichaamcomplexen). Antilichamen hechten zich aan bepaalde delen van vreemde stoffen (bijv. virussen, medicijnen) en worden als een complex in de vaatwanden afgezet, waardoor ze kunnen ontsteken. De ontsteking kan direct op de plaats van complexvorming ontstaan (in situ immuuncomplexen). De immuuncomplexen kunnen ook door de bloedbaan naar andere delen van het lichaam worden getransporteerd en daar vasculitis veroorzaken.
Hierbij spelen speciale eiwitten een rol, die meestal worden geactiveerd door immuuncomplexen. Om precies te zijn, het zijn specifieke glycoproteïnen die complementfactoren worden genoemd. Ze kunnen cellen vernietigen en ontstekingen veroorzaken, zoals vasculitis.
Mogelijke triggers voor primaire vasculitis
Primaire (idiopathische) vasculitis treedt op als een onafhankelijke ziekte zonder duidelijke oorzaak. Van bepaalde soorten vasculitis wordt echter vermoed dat ze bepaalde triggers hebben.
|
Primaire vasculitis |
ziekte |
Mogelijke trigger |
|
Vasculitis van kleine bloedvaten |
Polyangiitis met granulomatose |
onbekend, deels de bacterie Staphylococcus aureus |
|
Eosinofiele granulomatose met polyangiitis |
onbekend, twijfelachtig het astmamedicijn montelukast | |
|
Microscopische panarteritis |
onbekend | |
|
Anafylactoïde vasculitis (Henoch-Schönlein purpura) |
eerdere infectie van de luchtwegen | |
|
Vasculitis met essentiële cryoglobulinemie |
Kan optreden als primaire vasculitis (zonder aanwijsbare oorzaak) of als secundaire vasculitis (bijvoorbeeld als gevolg van hepatitis C of kwaadaardige aandoeningen van het lymfestelsel). | |
|
Cutane leukocytoclastische angiitis |
onbekend | |
|
Middelgrote vaatvasculitis |
Panarteritis nodosa |
onbekend, associatie met hepatitis B |
|
Kawasaki-syndroom |
onbekend | |
|
Vasculitis van grote bloedvaten |
Reuscelarteritis |
onbekend, mogelijk genetische aanleg en externe triggering door infecties |
|
Takayasu-arteritis |
onbekend |
Mogelijke triggers voor secundaire vasculitis
Deze vormen van vasculaire ontsteking treden op als gevolg van drugsgebruik, infectie of andere ziekten.
|
Secundaire vasculitis-trigger |
Voorbeelden |
|
kwaadaardige gezwellen |
Lymfoom, borstkanker, bloedkanker (leukemie) |
|
Reumatische aandoeningen |
Reumatoïde artritis, syndroom van Sjögren, lupus erythematosus |
|
bacteriële infecties |
Stafylokokken, streptokokken, Neisseria, Escherichia coli, mycoplasma |
|
virale infecties |
Hepatitis B-virus, herpesvirus, influenzavirus, cytomegalievirus |
|
Schimmelinfecties |
Candida albicans |
|
Protozoa (eencellig, "primitief") |
Trypanosomen, Plasmodium malariae |
|
Worminfecties |
Helminten |
|
medicatie |
ASA, allopurinol, thiaziden, sulfonamiden, goud, NSAID's, fenothiazinen, pyrazolonen, ketoconazol, tetracyclines, penicillines, propylthiouracil |
|
Voedselsupplementen) |
zelden, bijv. voedselkleurstof tartrazine (E 102) |
Vasculitis: onderzoeken en diagnose
De specialist op het gebied van vaatziekten is in feite een internist. Als de huid wordt aangetast door vasculitis, kan een dermatoloog de juiste persoon zijn om mee te praten. Bovendien kan vaculitis in een speciale kliniek worden gediagnosticeerd en behandeld.
Soms moet de patiënt verschillende artsen zien om individuele ziekten uit te sluiten en de vasculitis te kunnen bevestigen. Dit zijn vooral reumatologen, dermatologen, neurologen, gastro-intestinale specialisten (gastro-enterologen) en oogartsen.
anamnese
Als vasculitis wordt vermoed, zal de arts eerst uitgebreid met u praten om uw medische voorgeschiedenis op te nemen (anamnese). Mogelijke vragen zijn:
- Welke klachten heeft u?
- Voel je je uitgeput en moe?
- Ben je de laatste tijd afgevallen?
- Zweet je 's nachts veel?
- Is je temperatuur verhoogd?
- Heeft u veranderingen aan de huid opgemerkt (bijv. puntvormige roodheid)?
- Voel je pijn? Zo ja, waar en hoe zou u deze pijn omschrijven (bonzen, steken, etc.)?
- Heeft u of heeft u onlangs een griepachtige infectie gehad? Moet je nog hoesten, eventueel ook bloed?
- Lijdt u aan onderliggende ziekten, zoals reuma?
- Bent u bekend met infecties (bijv. met hepatitisvirussen)?
- Welke medicijnen gebruikt u?
Fysiek onderzoek
Dit wordt gevolgd door een lichamelijk onderzoek. Afhankelijk van de symptomen zal de arts bijvoorbeeld luisteren naar of voelen aan het hart, de longen en de buik. Hij zal ook de bloeddruk op beide armen en de pols op verschillende delen van het lichaam meten. Hij controleert ook de huid op veranderingen zoals ongewone roodheid.
Ook het oor-, neus- en keelkanaal wordt onderzocht om eventuele ontstekingen uit te sluiten. Als een patiënt last heeft van duizeligheid, flauwvallen of abnormale gewaarwordingen van de huid, kunnen verschillende tests worden gebruikt om de neurologische status te controleren.
Afhankelijk van welke delen van het lichaam bijzonder worden aangetast, kan een bepaalde vorm van vasculitis worden vermoed. Om andere mogelijke oorzaken van de symptomen (zoals virale of bacteriële infecties) te bevestigen of uit te sluiten, zal de arts verdere tests en onderzoeken uitvoeren.
Laboratorium testen
Vasculitis verandert vaak de bloed- en urinespiegels. Daarom worden bloed- en urinemonsters in het laboratorium onderzocht op bepaalde parameters die typisch zijn voor vasculitis. Bij bijvoorbeeld vasculitis stijgen de ontstekingswaarden (CRP, bezinkingssnelheid, leukocyten) vaak. Met name kenmerkende eiwitten van het immuunsysteem, auto-antilichamen of immuuncomplexen zijn van belang.
|
ziekte |
Belangrijke laboratoriumbevindingen |
|
Polyangiitis met granulomatose |
|
|
Eosinofiele granulomatose met polyangiitis |
|
|
Microscopische panarteritis |
|
|
Anafylactoïde vasculitis (Henoch-Schönlein purpura) |
|
|
Vasculitis met essentiële cryoglobulinemie |
|
|
Cutane leukocytoclastische angiitis |
|
|
Panarteritis nodosa |
|
|
Kawasaki-syndroom |
|
|
Reuscelarteritis |
|
|
Takayasu-arteritis |
|
Weefselonderzoek
Om de diagnose van een specifieke vasculitis te bevestigen, neemt de arts vaak een weefselmonster (biopsie) uit het aangetaste deel van het lichaam:
- Monsters van de huid, slijmvliezen of nieren worden onder plaatselijke verdoving genomen. De procedure duurt meestal 15 tot 30 minuten.
- Longweefsel wordt meestal verkregen via een lungoscopie (bronchoscopie).
- Als er een vermoeden is van reuzencelvasculitis van de temporale slagader, verwijdert de arts een stuk van dit vat dat minstens 20 millimeter lang is.
De weefselmonsters worden fijn (histologisch) onderzocht in het laboratorium. Bij vasculitis worden bijvoorbeeld afweercellen (zoals eosinofielen of neutrofielen, antilichamen en immuuncomplexen), granulomen en andere kleine veranderingen gevonden.
In beeld brengen
Beeldvormingstests helpen bij het uitsluiten van andere oorzaken van de symptomen die optreden, zoals kanker, bloedingen of vasculaire veranderingen. Er wordt bijvoorbeeld gebruik gemaakt van magnetische resonantie beeldvorming (MRT) of computertomografie (CT) - vaak in combinatie met contrastmiddelen om bloedvaten beter in beeld te kunnen brengen (angiografie). Een andere methode van beeldvorming is positronemissietomografie (PET).
Röntgenonderzoek kan onder bepaalde omstandigheden ook nuttig zijn, bijvoorbeeld om bij Wegener-granulomatose (granulomatose met polyangiitis) opvallende ronde schaduwen in het longweefsel zichtbaar te maken.
Een ander beeldvormend onderzoek is echografie (echografie), echocardiografie op het hart genoemd. Dit kan bijvoorbeeld worden gebruikt om de bloedstroom te controleren (kleuren duplex echografie) en vaatvernauwingen of uitstulpingen. Echografie is ook geschikt voor gezamenlijke onderzoeken.
Verder onderzoek
In het bijzonder, als Behçet-vasculitis wordt vermoed, voert de arts de zogenaamde pathergietest uit. Om dit te doen, injecteert hij een kleine hoeveelheid zoutoplossing in de huid van de onderarm van de patiënt. Bij zieke mensen treedt binnen 48 uur een overmatige huidreactie op (duidelijke roodheid, vorming van een zichtbare en voelbare knobbel, soms ook met pus gevulde blaren). Een vergelijkbare reactie kan worden gezien bij leukocytoclastische vasculitis en granulomatose met polyangiitis.
Als de patiënt symptomen van vasculitis in de hersenen of het ruggenmerg vertoont, neemt de arts een monster van het zenuwvocht (drank) om dit in het laboratorium nauwkeuriger te laten analyseren (drankdiagnostiek).
Criteria voor het diagnosticeren van vasculitis
Sommige ontstekingen van de bloedvaten kunnen alleen worden gediagnosticeerd als aan bepaalde voorwaarden wordt voldaan. Het American College of Rheumatology (ACR, voorheen ARA) ontwikkelde deze criteria. Er zijn de volgende vasculitisziekten:
- Polyangiitis met granulomatose
- Eosinofiele granulomatose met polyangiitis
- Panarteritis nodosa
- Reuscelarteritis
- Takayasu-arteritis
Vasculitis: behandeling
Er is geen remedie voor vasculitis. Medicatie kan echter de symptomen verlichten en de kwaliteit van leven verbeteren. Hiervoor worden actieve ingrediënten gebruikt die het immuunsysteem onderdrukken of beïnvloeden (immunosuppressiva of immunomodulatoren). Welke stoffen de arts voorschrijft, hangt af van de vorm van vasculitis en de ernst ervan.
Daarnaast kunnen in bepaalde gevallen (bijvoorbeeld bij Takayasu-arteritis) chirurgische ingrepen aan bloedvaten nodig zijn.
Bij de behandeling van secundaire vasculaire ontsteking wordt primair de onderliggende ziekte behandeld. Bepaalde triggers worden geëlimineerd en moeten daarna worden vermeden (zoals bepaalde medicijnen of voedseladditieven).
Antihistaminica en niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's) helpen tegen algemene vasculitissymptomen zoals pijn of overmatige ontstekingsreacties.
Behandeling van vasculitis van kleine bloedvaten
Patiënten met granulomatose met polyangiitis krijgen, afhankelijk van het stadium van de ziekte, immunosuppressiva zoals cortisonpreparaten (glucocorticosteroïden/steroïden zoals prednisolon). Aanvullend of alternatief kan bijvoorbeeld methotrexaat of cyclofosfamide worden voorgeschreven. Beide actieve ingrediënten worden gebruikt als cytostatica (celdelingsremmers) en immunosuppressiva. Soms worden ook antistoffen (immunoglobulinen) zoals rituximab of infliximab gebruikt.
Voor anafylactoïde vasculitis (Henoch-Schönlein purpura) schrijven artsen cortisone voor, vooral steroïden voor ernstige huidaantasting. Als alternatief worden immunosuppressiva (azathioprine of cyclofosfamide) of immunoglobulinen gebruikt. Als de nieren beschadigd zijn, gebruiken artsen ook ACE-remmers (of angiotensie II-blokkers). Ze hebben een bloeddrukverlagend effect.
Artsen behandelen essentiële cryoglobulinemie met methotrexaat en, in gevorderde stadia, met cyclofosfamide en steroïden. Immunosuppressieve vasculitisbehandeling wordt ook aanbevolen voor cutane leukocytoclastische angiitis.
In een huidige studie liet anti-interleukine-5-therapie met het antilichaam mepolizomab bij eosinofiele granulomatose met polyangiitis (EGPA) veelbelovende resultaten zien.
Behandeling van middelgrote vaatvasculitis
Panarteritis nodosa wordt voornamelijk behandeld met methotrexaat. Als de ziekte voortschrijdt, schrijven artsen een combinatie van cyclofosfamide en cortisonpreparaten voor. In het geval van een bijkomende hepatitis B-infectie wordt een laaggedoseerde therapie met steroïden uitgevoerd in combinatie met antivirale middelen (interferon-alfa, vidarabine, lamivudine, famciclovir),
Bij het Kawasaki-syndroom worden hoge doses immunoglobulinen (antilichamen) via de ader toegediend. Bovendien is dit het enige klinische beeld waarin kinderen acetylsalicylzuur (ASA) kunnen en moeten gebruiken (het wordt niet aanbevolen voor andere ziekten, omdat anders in zeldzame gevallen het levensbedreigende syndroom van Reye kan ontstaan). Cortisonpreparaten daarentegen verergeren deze vasculitis, daarom worden ze niet gebruikt.
Behandeling van vasculitis van grote bloedvaten
Cortisonsupplementen zijn het favoriete medicijn voor reuzencelarteritis. Het antilichaam tocilizumab (TOC) voor de behandeling van deze vorm van vasculitis is sinds september 2017 ook goedgekeurd in Duitsland. De werkzame stof wordt subcutaan toegediend, d.w.z. onderhuids geïnjecteerd. Eén onderzoek toonde aan dat wekelijkse subcutane TOC-toediening de noodzakelijke dosis corticosteroïden en de duur van de behandeling voor reuzencelarteritis kan verminderen.
Takayasu's arteritis wordt ook immunosuppressief behandeld. Meestal worden cortisonepreparaten of methotrexaat gebruikt. Omdat bij deze vorm van vasculitis grote slagaders worden aangetast, schrijven artsen ook ASA voor om de vorming van gevaarlijke bloedstolsels te voorkomen.
Vasculaire interventies kunnen nodig zijn, vooral bij Takayasu-arteritis, maar ook bij andere vormen van vasculitis, waardoor toegankelijke slagaders vernauwen. De chirurg kan bijvoorbeeld "vasculaire steunen" (stents) gebruiken om een vat open en begaanbaar te houden. Ook bij een gevaarlijke vaatzak (aneurysma) kan het gebruik van een vaatwandprothese zinvol zijn.
Behandeling van andere vormen van vasculitis
De ziekte van Behçet wordt voornamelijk behandeld met glucocorticosteroïden, meestal gecombineerd met azathioprine of ciclosporine A (beide immunosuppressiva). Als alternatief gebruiken artsen het jichtmedicijn colchicine. Het immunosuppressieve middel thalidomide wordt ook gebruikt bij de behandeling van vasculitis van Behçet. Artsen schrijven ook interferonen (IFN2alpha) voor, vooral als het om de ogen gaat. In ernstige gevallen worden zogenaamde TNF-alfablokkers of cyclofosfamide gebruikt.
Artsen schrijven ook cortisone-preparaten voor voor endangiitis obliterans. Daarnaast worden soms vaatverwijdende stoffen zoals prostaglandinen voorgeschreven - ondanks hun onveilige effecten. De belangrijkste basismaatregel voor deze vasculitis is echter het onthouden van nicotine.
Cerebrale vasculitis wordt behandeld met een combinatie van cortisonesupplementen en cyclofosfamide - maar slechts gedurende drie tot zes maanden vanwege het risico op ernstige bijwerkingen. Daarna wordt de vasculitistherapie voortgezet met de immunosuppressiva azathioprine en methotrexaat.
Ernstige complicaties als gevolg van vasculitis, zoals beroerte, hartaanval, nierfalen, aneurysmaruptuur of andere orgaanschade, moeten ook op de juiste manier worden behandeld.
Vasculitis: ziekteverloop en prognose
Het verloop van vasculitis kan heel verschillend zijn, vooral afhankelijk van het type vaatontsteking. Hoewel genezing meestal niet mogelijk is, kunnen de symptomen worden verlicht met de juiste therapie. Het is ook belangrijk om zo vroeg mogelijk met de therapie te beginnen. Dit verhoogt de levensverwachting van vasculitispatiënten.
Naast medicamenteuze behandeling bevelen experts vasculitispatiënten aan ..
- regelmatig sporten,
- aandacht te besteden aan een gezonde voeding (hoogwaardige plantaardige oliën, weinig vlees, eiwitrijke voeding, aangepast aan de nierfunctie) en
- zich te onthouden van nicotine.
Het uitwisselen van ideeën met andere getroffenen (bijvoorbeeld in zelfhulpgroepen of online in een vaculitisforum) kan ook helpen om beter om te gaan met de gevolgen van vasculitis.
Algemene prognose van verschillende vormen van vasculitis
|
ziekte |
voorspelling |
|
Polyangiitis met granulomatose |
|
|
Eosinofiele granulomatose met polyangiitis |
|
|
Microscopische panarteritis |
|
|
Anafylactoïde vasculitis (Henoch-Schönlein purpura) |
|
|
Vasculitis met essentiële cryoglobulinemie |
|
|
Cutane leukocytoclastische angiitis |
|
|
Panarteritis nodosa |
|
|
Kawasaki-syndroom |
|
|
Reuscelarteritis |
|
|
Takayasu-arteritis |
|
|
Ziekte van Behcet |
|
|
Cerebrale vasculitis (PACNS) |
|
|
Trombangitis obliterans |
|
In principe moeten vasculitispatiënten het volgende overwegen:
- De vaatontsteking kan op elk moment terugkeren en ongemak veroorzaken. Deze hernieuwde opflakkering wordt vaak aangekondigd door algemene, griepachtige symptomen.
- Klassieke infecties zoals een verkoudheid kunnen de ziekte doen herleven.
In beide gevallen moet u zo snel mogelijk een arts raadplegen om de symptomen vroegtijdig te verlichten en de verergering van de vasculitis tegen te gaan.
Tags: symptomen alternatief medicijn E.H.B.O