tuberculose
en Christiane Fux, medisch redacteur Bijgewerkt opFlorian Tiefenböck studeerde humane geneeskunde aan de LMU München. Hij kwam in maart 2014 als student bij en ondersteunt sindsdien de redactie met medische artikelen. Na het behalen van zijn medische licentie en praktijkwerk in de interne geneeskunde aan het Universitair Ziekenhuis Augsburg, is hij sinds december 2019 een vast lid van het-team en zorgt hij onder meer voor de medische kwaliteit van de-tools.
Meer berichten van Florian TiefenböckChristiane Fux studeerde journalistiek en psychologie in Hamburg. De ervaren medisch redacteur schrijft sinds 2001 tijdschriftartikelen, nieuws en feitelijke teksten over alle denkbare gezondheidsonderwerpen. Naast haar werk voor is Christiane Fux ook actief in proza. Haar eerste misdaadroman verscheen in 2012 en ze schrijft, ontwerpt en publiceert ook haar eigen misdaadspelen.
Meer berichten van Christiane Fux Alle inhoud van wordt gecontroleerd door medische journalisten.
Tuberculose (tbc) is een ernstige infectieziekte die wordt veroorzaakt door bacteriën. De ziekteverwekkers worden meestal overgedragen via druppeltjes in de adem die worden ingeademd. Daarom treft tuberculose in de meeste gevallen eerst de longen. De ziekteverwekkers kunnen ook andere organen aanvallen, zoals de darmen of botten. Lees hier wat tuberculose precies is, hoe je besmet raakt, hoe je het kunt herkennen en welke behandelingsmogelijkheden er zijn.
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. A18A19A17A16A15
Kort overzicht
- Beschrijving: aangifteplichtige bacteriële infectieziekte. Tast vooral de longen aan, maar ook botten, darmen en andere organen
- Infectie: meestal via druppelinfectie via de longen, maar ook via het spijsverteringskanaal of huidletsels. Slechts één op de tien besmette mensen ontwikkelt symptomen.
- Symptomen: koorts, hoesten, nachtelijk zweten, gewichtsverlies, uitputting, later bloederig slijm
- Vooral risicovol: Mensen met een zwak immuunsysteem, bijv. HIV-patiënten, mensen die immunosuppressiva gebruiken, daklozen, ondervoed, kinderen, verslaafden
- Diagnostiek: antilichaamtest op de huid, bloedonderzoek, röntgenfoto's, directe detectie van bacteriën
- Behandeling: antibiotica (behandeling is moeilijk als de bacteriestam resistent is)
- Prognose: Anders hebben gezonde patiënten een goede kans op herstel als de ziekte vroeg wordt ontdekt.
Tuberculose: beschrijving
Tuberculose (TBC, TB) wordt veroorzaakt door staafvormige bacteriën die mycobacteriën worden genoemd. Ze tasten vooral de longen aan, maar soms ook andere organen.
-
"Behandel tuberculose consequent!"
Drie vragen voor
dr. med. Markus Frühwein,
Specialist in algemene geneeskunde -
1
Hoe vaak komt tuberculose voor?
dr. med. Markus Frühwein
Een kwart van alle mensen wereldwijd is besmet met de ziekteverwekker tuberculose. Slechts ongeveer een op de tien wordt echter daadwerkelijk ziek met symptomen. Jaarlijks sterven er echter naar schatting 1,4 miljoen mensen aan. Hoewel tuberculose veel voorkomt in Oost-Europa, worden de westerse industrielanden weinig getroffen. In Duitsland werden in 2017 ongeveer 5.500 mensen ziek. De incidentie ligt dus al jaren op een vergelijkbaar niveau.
-
2
Wie loopt er bijzonder risico?
dr. med. Markus Frühwein
Omdat tuberculose veel vaker voorkomt in andere regio's, met name in Afrika, Zuidoost-Azië en de westelijke Stille Oceaan, worden vooral mensen die daar zijn geboren in Duitsland getroffen. Mensen die nauw contact hebben met patiënten met besmettelijke tuberculose lopen ook risico. Evenals mensen die besmet zijn met hiv en mensen met een zwak immuunsysteem. Andere risicofactoren zijn drugsverslaving, dakloosheid en armoede.
-
3
Hoe lang duurt het herstel?
dr. med. Markus Frühwein
Tuberculose kan worden behandeld met verschillende combinaties van medicijnen. Gemiddeld moet u zes maanden verwachten voor standaardtherapie. Als er echter complicaties optreden, zoals resistente bacteriestammen, kan de therapie aanzienlijk langer duren. Een tijdige behandeling en regelmatig gebruik van de medicatie, ook al is het voor een langere periode, is cruciaal voor succes.
-
dr. med. Markus Frühwein,
Specialist in algemene geneeskundedr. med. Markus Frühwein is specialist in algemene geneeskunde, tropische geneeskunde, reisgeneeskunde en voedingsgeneeskunde en eigenaar van de Dr. Frühwein & Partner in München.
In de meeste gevallen slaagt het lichaam erin de ziekteverwekkers te bestrijden of in te kapselen om ze in een vroeg stadium onschadelijk te maken. Tuberculose breekt pas echt uit bij ongeveer vijf tot tien procent van de geïnfecteerden. Symptomen zijn koorts, vermoeidheid, nachtelijk zweten en gewichtsverlies. Later is er een bloederige hoest en kortademigheid, wat wijst op een "open" tuberculose. "Open" tuberculose betekent dat de infectiehaarden in de longen niet zijn ingekapseld, maar open staan voor de bronchiën.
In het verleden werd tuberculose ook wel consumptie genoemd, omdat zieken zonder effectieve behandeling zeer snel fysiek achteruitgaan.
Longtuberculose
De longen worden het meest aangetast door tuberculose. Na infectie met de tuberculosebacterie vormt zich een nodulaire focus van ontsteking en zwellen de lymfeklieren op.
Tuberculose: incidentie
Elk jaar krijgen wereldwijd ongeveer tien miljoen mensen de nieuwe diagnose tuberculose. Alleen al in 2019 stierven 1,4 miljoen patiënten direct aan tbc of als gevolg van de ziekte.
Tuberculose is zeldzaam geworden in Duitsland. Vorig jaar registreerde het Robert Koch Instituut 4.127 ziektegevallen. Dat is 14,2 procent minder dan het jaar ervoor.
Rapportagevereiste
Artsen moeten elke patiënt die lijdt aan tuberculose en die behandeling nodig heeft, bij naam melden bij de verantwoordelijke gezondheidsafdeling. Er is ook een meldingsplicht voor patiënten die lijden aan longtuberculose die behandeling nodig hebben, maar die de therapie weigeren of staken.
Tuberculose - zo raak je besmet
In de westerse geïndustrialiseerde landen werd lange tijd gedacht dat tuberculose bijna uitgeroeid was. De laatste jaren komt de ziekte weer vaker voor door immigratie van zieke mensen, bijvoorbeeld uit Oost-Europese landen.
Hoe komen de bacteriën in het lichaam?
De overdracht van tuberculose gebeurt op verschillende manieren:
- Infectie via de lucht die we inademen: De overgrote meerderheid van de patiënten raakt besmet doordat ze zijn gehoest of geniesd door patiënten met "open" tuberculose. De patiënten stoten minuscule druppeltjes afscheiding uit die bacteriën bevatten, die gezonde mensen kunnen inademen en zelf ziek kunnen worden.
- Infectie via het spijsverteringskanaal: De bacteriën kunnen ook via het spijsverteringskanaal het lichaam binnendringen. De veroorzaker van rundertuberculose, Mycobacterium bovis, kan bijvoorbeeld via rauwe melk van zieke koeien op de mens worden overgedragen.
- Infectie via de huid: Een andere manier van overdracht is huidletsel. Via hen kan de tuberculosepathogeen het lichaam binnendringen.
Hoe besmettelijk is tuberculose?
In vergelijking met andere infectieziekten zoals griep is tbc niet erg besmettelijk. De ziekte breekt daadwerkelijk uit bij slechts één op de tien geïnfecteerde mensen. Of je ziek wordt na contact met een besmette persoon hangt voornamelijk af van twee factoren:
- hoeveel ziekteverwekker de zieke heeft uitgescheiden
- hoe krachtig je eigen immuunsysteem is
De incubatietijd van tuberculose - de tijd tussen infectie en het uitbreken van de ziekte - kan weken tot maanden zijn.
Tuberculose: symptomen
Er zijn verschillende tekenen van tuberculose: Afhankelijk van het stadium van de ziekte waarin een patiënt zich bevindt en welke organen door de bacterie zijn geïnfecteerd, treden er verschillende symptomen op.
Latente tuberculose
In veel gevallen zijn er geen symptomen van tuberculose: het lichaam van de persoon weet de bacterie in toom te houden zodat er geen symptomen zijn. Artsen noemen dit latente tuberculose.
Gesloten tuberculose
Bij mensen met een goede fysieke afweer vormen de afweercellen een soort kapsel rond de ontstekingshaarden die door de tuberculosebacterie worden veroorzaakt. Er ontstaan nodulaire structuren, zogenaamde granulomen of knobbeltjes. De ziekteverwekkers kunnen nog wel actief zijn in deze knobbeltjes, maar veroorzaken geen schade in het lichaam. Later kregen de knobbeltjes steeds meer littekens en verkalkten ze. Vaak zie je ze jaren later op röntgenfoto's. Artsen noemen deze vorm van progressie gesloten tuberculose.
Primaire tuberculose
Bij ongeveer vijf tot tien procent van de patiënten slaagt het immuunsysteem van het lichaam er niet in om de ziekteverwekker met succes in te kapselen. Dan vormen zich ontstekingshaarden in de longen en de nabijgelegen lymfeklieren, die groter worden. Deze aandoening staat bekend als primaire tuberculose. Het proces is echter traag: deze fase begint meestal binnen twee jaar na infectie.
Vaak merken de patiënten deze vorm van tuberculose ook niet. Er kunnen echter ook verschillende klachten optreden, zoals:
- koorts
- hoest
- Nacht zweet
- Verlies van eetlust
- Gewichtsverlies
- vermoeidheid
- uitputting
Open tuberculose
Als de infectie zich in het lichaam verspreidt, vormen zich holtes, zogenaamde cavernes, in het longweefsel. Ze zijn gevuld met dode cellen en actieve tuberculosebacteriën (necrose, kaasvorming). Als deze holtes doorbreken naar de bronchiën, spreekt men van open tuberculose.
Dan verschijnen typische tuberculosesymptomen: de patiënt hoest slijm op, dat ook bloederig kan zijn. De ziekteverwekkers vinden dan vaak in grote aantallen hun weg naar de lucht.
Patiënten met open tuberculose zijn zeer besmettelijk!
Progressieve longtuberculose
Post-primaire tuberculose
Tuberculosepathogenen kunnen lange tijd in het lichaam aanwezig blijven zonder symptomen te veroorzaken. De ziekte kan echter voor het eerst of vele jaren na de eerste infectie uitbreken. Dan spreekt men van postprimaire tuberculose.
In ongeveer 80 procent van de gevallen heeft dit invloed op de longen. Soms worden de ziekteverwekkers ook via de bloedbaan verspreid. De kleinste ontstekingen ontstaan in andere organen, zogenaamde "minimale laesies". Het beïnvloedt meestal de pleura, lymfeklieren, botten en gewrichten. Maar ook het spijsverteringskanaal, de huid en de geslachtsorganen kunnen worden aangetast.
Tuberculose buiten het longweefsel
Zelfs als ze zich meestal in de longen bevinden, kunnen tuberculosepathogenen ook organen en weefsels in de rest van het lichaam infecteren. Er zijn heel verschillende symptomen.
Longwortel: Er is een bijzonder groot aantal lymfeklieren waar de bronchiën de longen binnenkomen (longwortel, longhilus). Als ze worden aangevallen door tuberculosebacteriën, zwellen ze op en drukken ze de aangrenzende luchtwegen samen. Het longweefsel erachter wordt afgesneden van de luchttoevoer en klapt in. Als het longgebied dat niet meer wordt geventileerd groot is, zal de patiënt merkbaar last krijgen van kortademigheid.
Pleura: Bij tuberculose van het borstvlies (pleuritis tuberculosa) hebben de getroffenen meestal pijn bij het ademen. Bij "natte" pleuritis verzamelt vocht zich rond de longen, wat de longen zo hard kan samendrukken dat het kortademigheid veroorzaakt.
Miliaire tuberculose: Miliaire tuberculose is een tbc-infectie die niet alleen de longen aantast, maar ook de hersenvliezen, lever, milt, nieren en ogen. In het proces worden kleine, korrelvormige ontstekingshaarden gevormd door het hele orgaan. Ze doen denken aan gierstkorrels, in het Latijns milium. Deze vorm van tbc is zeldzaam in Duitsland. Het treft vaker kinderen of mensen met een verzwakt immuunsysteem.
Miliaire tuberculose
De symptomen van tuberculose bij deze vorm van de ziekte zijn niet-specifiek. Dit betekent dat ze ook bij veel andere ziekten kunnen voorkomen en niet typisch zijn voor tuberculose. Deze omvatten koorts, hoofdpijn, een stijve nek en gezichtsstoornissen.
Intestinale tuberculose: Patiënten krijgen darmtuberculose voornamelijk door de consumptie van besmette rauwe koemelk. Naast griepachtige symptomen zijn er symptomen die doen denken aan een chronische inflammatoire darmaandoening: diarree, buikpijn en gewichtsverlies. Vaak zit er ook bloed bij de ontlasting. Naarmate de ziekte vordert, kan peritonitis of een gevaarlijke darmobstructie ontstaan.
Huidtuberculose: Een infectie van de huid met tuberculosepathogenen kan zich op verschillende manieren manifesteren. Vlakke, roodbruine huidveranderingen komen het vaakst voor. Deze zijn vaak verhard en duidelijk voelbaar. De patiënt heeft echter geen pijn. Artsen spreken ook van deze ziekte foto Lupus vulgaris.
Tuberculose van de urinewegen: Als de urinewegen zijn geïnfecteerd met tuberculose, vormen zich ontstoken knobbeltjes in de nieren, urineleiders en de blaas, die littekens en verkalking kunnen veroorzaken. Lijders ervaren pijn bij het plassen en in de flanken. Mogelijk vindt u bloed of pus in de urine. De knobbeltjes kunnen ook de urinewegen blokkeren, waardoor de urine zich ophoopt. De urinewegen kunnen hierdoor blijvende schade oplopen.
Tuberculose van de geslachtsorganen: Bij vrouwen migreert een tuberculose-infectie van de geslachtsorganen meestal vanuit de eileiders naar de baarmoeder. Dan stopt de menstruatie vaak en kan de vrouw onvruchtbaar worden.
Bij mannen kan de bijbal worden aangevallen door tuberculosebacteriën. Deze zwellen dan pijnlijk op en worden rood. De ziekte kan leiden tot onvruchtbaarheid.
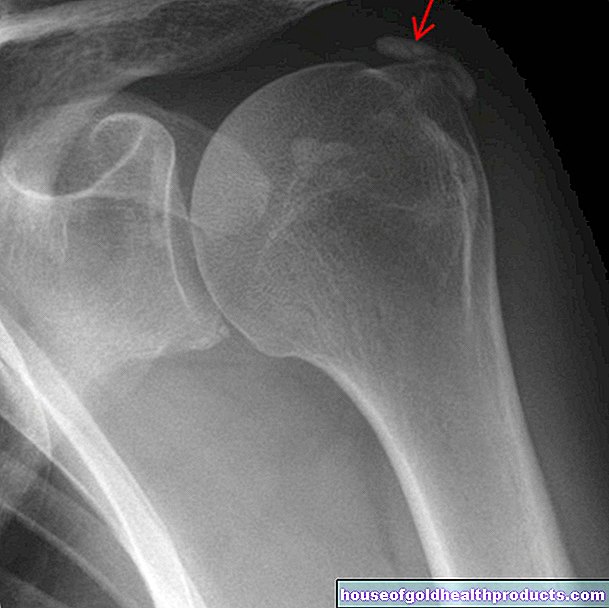
Bot- en gewrichtstuberculose (spondylitis tuberculosa): Bot- en gewrichtstuberculose manifesteert zich in zwelling en pijn in de gewrichten, maar vooral in de thoracale en lumbale wervelkolom. De patiënten voelen zich erg ziek.
Als het ontstekingsproces van deze tuberculose onbehandeld blijft, vormen zich abcessen. Zenuwfalen met symptomen van verlamming komen voor in de getroffen gebieden. Vaak wordt een gebogen rug gevormd. In extreme gevallen knikt de wervelkolom naar achteren. Dankzij goede behandelingsopties zijn deze ernstige tbc-symptomen nu echter zeer zeldzaam geworden.
Tuberculose: oorzaken en risicofactoren
Met een aandeel van meer dan 95 procent Mycobacterium tuberculosis de meest voorkomende veroorzaker van tuberculose bij mensen (de rest is toe te schrijven aan anderen) Myobacterium-Soort). De ziekte komt vooral voor bij mensen met een verzwakt immuunsysteem. Dit bevat:
- HIV-geïnfecteerde, AIDS-patiënten
- chronisch ziek (bijv. diabetici)
- Patiënten bij wie het immuunsysteem wordt onderdrukt door medicijnen (bijvoorbeeld na een transplantatie)
- Drugsverslaafden, rokers en alcoholisten
- oudere mensen
- Patiënten met nierfalen
- daklozen
- Ondervoed
- Zuigelingen en kinderen jonger dan vier jaar
Migranten uit landen met een slechte gezondheidszorg hebben relatief veel kans op tuberculose. Vooral in de besloten ruimtes van vluchtelingenopvang is het besmettingsgevaar groot. Tbc komt ook vaker voor bij gedetineerden dan bij de rest van de bevolking. In beide groepen wordt daarom speciale aandacht besteed aan de mogelijke verspreiding van tbc vanuit de medische kant.
Tuberculose: diagnose en onderzoek
De tekenen van tbc zijn niet erg karakteristiek (niet-specifiek). Ongeveer 15 procent van de tijd zijn er helemaal geen symptomen. De infectie wordt daarom meestal bij toeval ontdekt, bijvoorbeeld tijdens een controle bij de huisarts of specialist interne geneeskunde.
medische geschiedenis
De anamnese (anamnese) is de eerste stap bij een vermoeden van tbc. De arts vraagt de patiënt naar eventuele symptomen, bijvoorbeeld:
- Heb je een lage temperatuur?
- Zweet je 's nachts veel?
- Ben je de laatste tijd veel afgevallen?
Andere omstandigheden die tuberculose waarschijnlijker maken en daarom in de anamnese moeten worden besproken, zijn onder meer:
- eerdere tuberculose-infectie (in dit geval kunnen slapende tbc-bacteriën opnieuw geactiveerd zijn)
- bekende tbc-gevallen in de directe omgeving, d.w.z. bij familie en vrienden of op het werk (vooral op medisch gebied)
- Reizen naar landen met een hogere prevalentie van tuberculose
- Eerdere ziekten of het gebruik van medicijnen die het immuunsysteem verzwakken en daardoor een tuberculose-infectie bevorderen
Fysiek onderzoek
Aangezien tuberculose in de meeste gevallen in de longen voorkomt, zal de arts het onderzoeken door erop te luisteren en erop te tikken. Tekenen van consumptie kunnen ook worden gevonden in andere delen van het lichaam, zoals huidveranderingen of bonzende pijn over de zijribben of nieren.
Als een arts op basis van de anamnese en lichamelijk onderzoek een tuberculose-infectie vermoedt, zijn er een aantal andere onderzoeksmogelijkheden ter verduidelijking.
Tuberculose: testmethode
Er zijn speciale tests die helpen bij het diagnosticeren van tuberculose.
Tuberculine huidtest (THT)
Bij de Mendel-Mantoux tuberculinetest injecteert de arts een kleine hoeveelheid van het eiwit van de ziekteverwekker (tuberculine) onder de huid van de patiënt. Omdat het immuunsysteem van geïnfecteerde mensen meestal na enkele weken speciale antilichamen tegen de ziekteverwekker produceert, vormt zich bij mensen die besmet zijn met tuberculose een rode verharding op de injectieplaats.
De test levert echter geen bewijs voor of tegen een infectie. Als het te vroeg (minder dan zes weken) na de infectie optreedt of als het immuunsysteem verzwakt is, zijn er (nog) niet genoeg antistoffen beschikbaar. De tuberculose-huidtest is ondanks de infectie negatief. Zelfs bij oudere mensen of mensen met een verzwakt immuunsysteem kan de tuberculinehuidtest ondanks infectie negatief zijn.
IGRA (interferon gamma-afgifte-assay)
Deze test onderzoekt het bloed van de patiënt. Als de persoon is geïnfecteerd met tuberculose, produceren speciale immuuncellen interferon-gamma, dat tijdens dit onderzoek kan worden gedetecteerd.
De test is nauwkeuriger dan de huidtest. Op dit moment gebruiken artsen het echter vooral naast de tuberculinehuidtest (THT), vooral bij een positieve huidtest of bij mensen met een verzwakt immuunsysteem. Als zowel de huidtest als de IGRA-test negatief zijn, is consumptie zeer onwaarschijnlijk.
In het artikel Tuberculosetest leest u meer over de tuberculinehuidtest en IGRA en over sneltesten voor de diagnostiek van tuberculose.
Directe detectie van pathogenen
Als er bijvoorbeeld schaduwen in het longweefsel verschijnen op de röntgenopname (zie hieronder) en de bovengenoemde tbc-tests positief zijn, moet de tuberculosebacterie direct worden gedetecteerd. Sputum, maagsap, urine, menstruatiebloed en hersenvocht worden onderzocht. In sommige gevallen nemen artsen ook weefselmonsters uit de longen of lymfeklieren (biopten). Als er daadwerkelijk tuberculosepathogenen in de monsters worden aangetroffen, wordt tegelijkertijd getest of de betreffende bacteriestam resistent is tegen bepaalde antibiotica.
De directe detectie van pathogenen is zinvol, maar complex en tijdrovend. Het kan tot twaalf weken duren om resultaten te krijgen.
röntgen
Een thoraxfoto (thoraxfoto) kan mogelijke ontstekingshaarden onthullen. Bij primaire tuberculose verschijnen deze als ronde schaduwen. Wanneer de hilaire lymfeklieren zijn geïnfecteerd, lijkt de schaduw op een schoorsteen. Bij miliare tbc kan de arts echter veel kleine puntjes herkennen.
Daarnaast kun je bij tuberculose op de röntgenfoto vochtophopingen zien, bijvoorbeeld als het borstvlies is aangetast.
Als een nieuwe tuberculose-infectie wordt vermoed en de röntgenfoto normaal is, wordt op zijn vroegst na drie maanden een nieuwe opname gemaakt. Zo kan het beloop van tuberculose worden beoordeeld.
CT (computertomografie)
Als er op een röntgenfoto niets of weinig te zien is, zal de arts een computertomografie (CT)-scan bestellen. Het levert veel gedetailleerdere beelden op dan een röntgenapparaat. Op deze manier kunnen ook foci van tuberculose worden opgespoord die verborgen zijn, bijvoorbeeld door het sleutelbeen. CT-beelden zijn ook nuttig bij ontstekingen elders in het lichaam (extrapulmonale tuberculose).
Bloed Test
Door middel van een uitgebreide bloedtest controleert de arts waarden waarvan de verandering spreekt voor de ziekte van een bepaald orgaan. Daarnaast kunnen bepaalde bloedwaarden zoals CRP en witte bloedcellen (leukocyten) verhoogd zijn, wat een algemeen teken is van een ontsteking in het lichaam.
Tuberculose: behandeling
Actieve tuberculose heeft altijd behandeling nodig. Spreek voor een actieve tbc:
- Ziektegerelateerde holte (caverne) in de luchtwegen
- Brandpunt van ontsteking (gezien als een schaduw in de longen)
- Vergroting van een oude (reeds bekende) focus met gereactiveerde TB
- Pathogeendetectie
Intramurale behandeling en quarantaine
Bijzondere voorzichtigheid is geboden bij open tuberculose. Patiënten worden meestal opgenomen in het ziekenhuis en geïsoleerd. Verpleegkundigen en contactpersonen dragen beschermende kleding (handschoenen, schort, neus- en mondbescherming) bij de omgang met de patiënt - dit is vooral belangrijk bij openlijke tuberculose. Zodra een effectieve tuberculosetherapie is gestart, kan de isolatie meestal na drie weken worden opgeheven. Betrokkene kan daarna ook verdere zorg thuis (poliklinisch) krijgen.
medicatie
Standaard medicijnen voor tuberculose zijn bepaalde antibiotica. In individuele gevallen kan de behandelend arts echter ook andere medicijnen voorschrijven.
antibiotica
Tuberculose wordt voornamelijk behandeld met antibiotica, die bijzonder effectief zijn gebleken bij de behandeling van de ziekte. Ze worden anti-tuberculotica genoemd. Aan het begin van de therapie worden de eerste twee maanden standaard vier geneesmiddelen tegelijk voorgeschreven:
- isoniazide
- Rifampicine
- Pyrazinamide
- Ethambutol
- alternatief: streptomycine
Daarna worden nog vier maanden twee antituberculotica gegeven, meestal rifampicine en isoniazide. Als de patiënt bijvoorbeeld een ziekte heeft die het immuunsysteem verzwakt, zoals hiv, of als hij een terugval heeft, wordt de behandelingsduur verlengd.
De behandeling van gecompliceerde tuberculose kan langer dan een jaar duren. Omdat de medicatie bijwerkingen kan hebben, controleert de arts regelmatig belangrijke bloedwaarden en orgaanfuncties van de patiënt. Hij richt zich met name op de lever, nieren, zenuwen, oren en ogen. Hij besteedt ook aandacht aan huidveranderingen.
cortisone
Als hersenvliezen, hartzakje, buikvlies of bijnieren ontstoken zijn bij tuberculosepatiënten, dienen artsen in eerste instantie ook corticosteroïden ("cortison") toe. Ze zouden een overmatig ontstekingsproces moeten afremmen.
Hoestonderdrukkers
Bij open longtuberculose geeft de arts ook hoestonderdrukkende medicatie. Dit beschermt ook het milieu omdat de patiënt minder ziekteverwekkers in de lucht verspreidt.
chirurgie
In sommige gevallen is medicamenteuze therapie voor tuberculose onvoldoende of werkt helemaal niet. Dit is bijvoorbeeld het geval bij zeer grote ontstekingshaarden. Chirurgie kan ook nuttig zijn voor bacteriestammen die resistent zijn tegen medicijnen. Chirurgen proberen de tuberculaire foci van ontsteking te verwijderen.
Begeleidende maatregelen
Iedereen die aan tuberculose lijdt, moet alles vermijden dat het verloop van de ziekte kan verergeren. Dit omvat de consumptie van alcohol en tabaksproducten. Naast tuberculose behandelen artsen ook andere ziekten die aanwezig kunnen zijn die tuberculose kunnen verergeren.
Behandeling van latente tuberculose
Latente tuberculose wordt ook vaak behandeld met antibiotica om te voorkomen dat deze zich ontwikkelt tot actieve tuberculose (chemopreventieve behandeling). Dit is bijvoorbeeld handig als het risico dat de latente infectie overgaat in een actieve infectie erg groot is. Dit is bijvoorbeeld het geval bij hiv-geïnfecteerden en mensen met een onderdrukt immuunsysteem.
Mensen nemen gewoonlijk negen maanden lang elke dag het antibioticum isoniazide. Als er een isoniazide-intolerantie of resistentie is, moeten andere antibiotica worden gebruikt. Rifampicine kan bijvoorbeeld ook gedurende vier maanden worden gegeven.
Maatregelen voor contactpersonen
Als bij een patiënt tuberculose wordt vastgesteld, worden contactpersonen meestal direct geïsoleerd. Pas als drie onafhankelijke monsters van het sputum vrij zijn van ziekteverwekkers, wordt u als contactpersoon uit de isolatie gehaald.
Na onbeschermd contact met een geïnfecteerde persoon kan preventieve behandeling met het antituberculosemiddel isoniazide (chemoprofylaxe) ook nuttig zijn - vooral voor jonge kinderen, omdat ze bijzonder vatbaar zijn en ook een ernstige ziekte kunnen ontwikkelen. Deze chemoprofylaxe duurt meestal drie tot zes maanden als de tbc-huidtesten negatief zijn. Als hun testresultaat positief is, wordt gedurende negen maanden een preventieve behandeling gegeven.
Tuberculose: ziekteverloop en prognose
Als een patiënt correct en op tijd wordt behandeld, is tuberculose meestal te genezen. Er zijn echter enkele factoren die het moeilijk maken om tuberculose te behandelen.
- Zwakke patiënten: Als de patiënt lijdt aan chronische ziekten of een verzwakt immuunsysteem heeft, neemt de kans op genezing van tuberculose af. In ernstige gevallen kunnen longbloedingen, longcollaps of bloedvergiftiging (sepsis) met ernstige orgaanschade optreden.
- Galopperen consumptie: De snelle dood van de ontstoken delen van de longen, de zogenaamde "galop consumptie", is bijzonder gevaarlijk. Het longweefsel wordt gelig en kruimelig, daarom noemen experts dit ook wel smeltkaasvorming. Als het dode materiaal vloeibaar wordt (gesmolten), kan de TB-cooker zich verspreiden.
- Resistente ziekteverwekkers: In Duitsland wordt momenteel ongeveer twaalf procent van de tuberculosegevallen veroorzaakt door ziekteverwekkers die resistent zijn tegen ten minste één middel tegen tuberculose. In ongeveer twee procent van de gevallen zijn de bacteriën zelfs resistent tegen meerdere medicijnen (multiresistentie). Bij zo'n gecompliceerde tbc moeten artsen dan terugvallen op reservefondsen. De behandeling duurt anderhalf tot twee jaar.
- Gebrek aan therapietrouw: vanwege de lange duur van de behandeling en de bijwerkingen van sommige medicijnen, houden sommige patiënten zich niet aan hun therapieplan. Voor het welslagen van de therapie is het echter cruciaal dat de patiënt de voorgeschreven medicatie regelmatig en permanent inneemt. Anders worden de ziekteverwekkers niet voldoende gedood en kunnen ze gemakkelijker resistentie tegen de medicijnen ontwikkelen.
Tuberculose: vaccinatie
Vroeger was er in Duitsland een vaccinatie tegen tuberculose met een verzwakte mycobacteriënstam die in de huid werd geïnjecteerd. Sinds 1998 wordt de vaccinatie niet aanbevolen door de Permanente Vaccinatiecommissie (STIKO) - enerzijds omdat het besmettingsgevaar in dit land zeer laag is, en anderzijds omdat de vaccinatie slechts in beperkte mate effectief is. mate en kan ook ernstige bijwerkingen veroorzaken.
In welke gevallen en in welke landen de vaccinatie nog aangeraden wordt en hoe het vaccin werkt, leest u in het artikel Tuberculose - Vaccinatie.
Extra informatie
Richtlijnen
- Schaberg et al.: S2k-richtlijn van het Duitse Centraal Comité voor de bestrijding van tuberculose e.V. namens de Duitse Vereniging voor Pneumologie en Ademhalingsgeneeskunde e.V.: "Tuberculosis in Adulthood" in: Pneumologie, Zeitschrift für Pneumologie und Ventilationmedizin, Thieme Verlag, 2017; 71: 325-397