Hypoplastisch linkerhartsyndroom
Martina Feichter studeerde biologie met een keuzevak farmacie in Innsbruck en verdiepte zich ook in de wereld van geneeskrachtige planten. Van daaruit was het niet ver meer naar andere medische onderwerpen die haar tot op de dag van vandaag boeien. Ze volgde een opleiding tot journalist aan de Axel Springer Academy in Hamburg en werkt sinds 2007 voor - eerst als redacteur en sinds 2012 als freelance schrijver.
Meer over de experts Alle inhoud van wordt gecontroleerd door medische journalisten.
Hypoplastisch linkerhartsyndroom (HLHS) is een ernstige aangeboren hartafwijking. De linkerhelft van het hart en de hoofdslagader zijn onderontwikkeld (= hypoplastisch) of hebben defecten. Het resultaat is hartfalen - het hart kan niet genoeg bloed door het lichaam pompen. Als getroffen baby's niet snel worden behandeld, zullen ze sterven. Lees hier meer over het hypoplastisch linkerhartsyndroom!
ICD-codes voor deze ziekte: ICD-codes zijn internationaal erkende codes voor medische diagnoses. Ze staan bijvoorbeeld in doktersbrieven of op attesten van arbeidsongeschiktheid. Q23
Kort overzicht
- Wat is hypoplastisch linkerhartsyndroom (HLHS)? Een ernstige aangeboren hartafwijking waarbij de linker hartkamer en het deel van de hoofdslagader dat daarvan aftakt onderontwikkeld zijn. Bovendien zijn de hartkleppen in de linkerhelft van het hart vernauwd of gesloten. Soms gaan ook andere defecten gepaard met hypoplastisch linkerhartsyndroom.
- Oorzaken: meerdere veranderingen (mutaties) in verschillende genen
- Effecten: Hartfalen (hartfalen), wat betekent dat er te weinig bloed in het lichaam wordt gepompt. Indien onbehandeld, is HLHS binnen korte tijd na de geboorte dodelijk.
- Symptomen: bijv. snelle ademhaling, kortademigheid, bleek-koele huid, zwakke pols, blauwachtige verkleurde huid en slijmvliezen
- Diagnose: door middel van cardiale echografie; hartkatheterisatie is zelden nodig
- Behandeling: Medicatie om de tijd te overbruggen tot een meerstapsoperatie of een harttransplantatie kan op langere termijn overleven.
Wat is hypoplastisch linkerhartsyndroom (HLHS)?
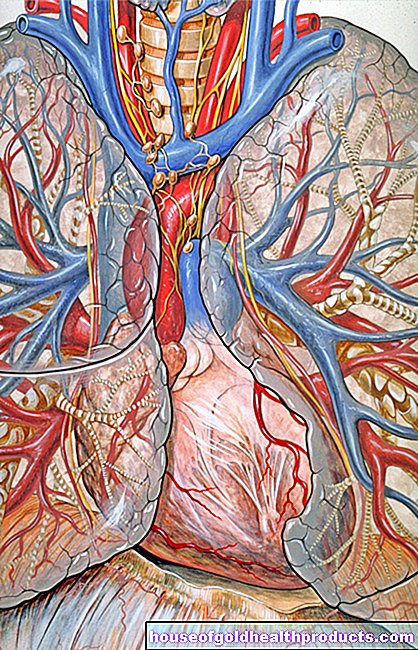
Hypoplastisch linkerhartsyndroom (HLHS) is een ernstige aangeboren hartafwijking. Het treft vooral de linkerhelft van het hart en de hoofdslagader (aorta) die er vanaf vertakt. De HLHS veroorzaakt hartfalen (hartfalen), waarvan de gevolgen zonder snelle behandeling tot de dood leiden.
Als slechts één hartkamer (ventrikel) volledig is ontwikkeld, zoals in de HLHS, spreken artsen ook van een eenkamerhart of een ventriculair hart.
In detail wordt het hypoplastische linkerhartsyndroom gekenmerkt door een combinatie van de volgende misvormingen:
Onderontwikkeling van de linker hartkamer: De linker hartkamer is ernstig onderontwikkeld (hypoplastisch), d.w.z. zeer klein. Hierdoor kan het zijn taak – namelijk het pompen van bloed in de vertakte hoofdslagader (aorta) en daarmee verder in het lichaam (buikorganen, armen, benen etc.) niet of nauwelijks vervullen.
Onderontwikkeling van de opstijgende aorta: de opstijgende aorta ("oplopende" aorta) is het eerste deel van de hoofdslagader (aorta) dat zich uitstrekt van de linker hartkamer. Ze is ook niet goed opgeleid bij HLHS.
Onderontwikkeling van de landengte aortae: De landengte aortae is een natuurlijk knelpunt in de aorta bij de overgang tussen de aortaboog (tweede deel van de aorta) en de dalende aorta ("aflopende" aorta; derde deel van de aorta).
Ernstige vernauwing (stenose) of occlusie (atresie) van hartkleppen: De mitralisklep (tussen het linker atrium en linker ventrikel) en de aortaklep (tussen het linker ventrikel en de aorta) zijn aangetast. Afhankelijk van het type hartklepdefect zijn er vier subgroepen van hypoplastisch linkerhartsyndroom, zoals MA/AoA (mitrale en aortaklepatresie) of MS/AoA (mitraalklepstenose en aortaklepatresie)
Soms gaat het hypoplastische linkerhartsyndroom gepaard met andere misvormingen van het hart en de bloedvaten, zoals een ventrikelseptumdefect: bij dit type hartafwijking is het septum tussen de twee kamers van het hart niet volledig gesloten. Of er zijn ook misvormingen van de kransslagaders. Sommige HLHS-kinderen hebben ook andere afwijkingen buiten het hart, zoals een niet-continue slokdarm of een onderontwikkelde twaalfvingerige darm (slokdarm- of duodenumatresie).
Hypoplastisch linkerhartsyndroom komt in maximaal tien procent van de gevallen voor in de context van genetische syndromen zoals trisomie 21 (syndroom van Down) of het syndroom van Turner.
Hypoplastisch linkerhartsyndroom: frequentie
Hypoplastisch linkerhartsyndroom is zeldzaam: het treft ongeveer één tot drie kinderen op 10.000 levend geboren kinderen. Jongens worden vaker getroffen dan meisjes.
Hypoplastisch linkerhartsyndroom is verantwoordelijk voor ongeveer één tot twee procent van alle aangeboren hartafwijkingen. Het is echter een van de meest voorkomende oorzaken van hartfalen (hartfalen) bij pasgeborenen. HLHS is ook de meest voorkomende oorzaak van hartgerelateerde sterfte bij baby's in de eerste levensweek.
Wat gebeurt er bij HLHS?
Hypoplastisch linkerhartsyndroom heeft ernstige gevolgen: de onderontwikkeling en misvormingen van de linkerhelft van het hart maken het min of meer onbruikbaar. De rechterhelft van het hart moet zijn taak op zich nemen: het bloed in de bloedsomloop van het lichaam pompen. Dit kan voor kinderen alleen tot kort na de geboorte probleemloos, omdat ze "kortsluitingen" in hun bloedbaan hebben:
Ductus arteriosus en foramen ovale
De ductus arteriosus is een directe vasculaire verbinding bij het ongeboren kind tussen de longslagader (komt uit de rechter hartkamer en leidt naar de longcirculatie) en de aorta - meer bepaald de "afdalende" aorta (aorta ascendens), die naar het lichaam leidt circulatie. Het is belangrijk voor de bloedcirculatie van de foetus:
De longen van het kind hoeven en kunnen nog niet hun functie in de baarmoeder vervullen (het bloed vullen met zuurstof). In plaats daarvan levert de moeder zuurstofrijk bloed aan de foetus. Het gaat door de navelstreng naar de inferieure vena cava van het kind en verder naar het rechter atrium. Van daaruit stroomt het door de rechterkamer naar de longslagader. Hier wordt slechts een klein deel van het bloed naar de nog "afgesloten" longen geleid. In plaats daarvan wordt het meeste via de ductus arteriosus rechtstreeks in de hoofdslagader (aorta) getransporteerd en zo verder in de bloedsomloop van het lichaam.
Het foramen ovale kan ook worden gebruikt om de longen te omzeilen, die pas na de geboorte beginnen te werken: dit is een natuurlijke kleine opening in het atriale septum bij de foetus (ongeboren vanaf de 9e week van de zwangerschap tot de geboorte). Door deze opening kan een deel van het zuurstofrijke navelstrengbloed direct van de rechter- naar de linkerboezem stromen en zo in de lichaamscirculatie worden gebracht.
Na de geboorte verdwijnen de "kortsluitingen"
In de eerste dagen na de geboorte sluit de ductus arteriosus zich en wordt de longcirculatie verwijd: het bloed dat van de rechterkamer in de longslagader stroomt, bereikt nu volledig de longen, waar het via de ingeademde lucht met zuurstof wordt gevuld. Het keert dan terug naar het hart via de longaderen, naar de linkerkant van het hart, die het vervolgens in de bloedsomloop van het lichaam pompt - althans bij baby's zonder HLHS.
Het foramen ovale sluit meestal ook vanzelf kort na de geboorte. Soms blijft het gedeeltelijk of volledig (open foramen ovale).
HLHS: Na de geboorte zijn "kortsluitingen" essentieel om te overleven
Een open ductus arteriosus en een open ovale vorm zorgen voor het voortbestaan van pasgeborenen met HLHS: met zuurstof verrijkt bloed, dat uit de nu verwijde long komt en in het linker atrium stroomt, kan via het open foramen-ovaal het rechter atrium bereiken. Daar vermengt het zich met het zuurstofarme bloed uit het lichaam.
Het hart blijft dit "gemengde bloed" via de rechterkamer in de longen pompen. Van daaruit stroomt een deel van het bloed door de nog open ductus arteriosus in de lichaamscirculatie en houdt zo de toevoer van de organen en andere weefsels in stand.
Sluiting van de ductus arteriosus kort na de geboorte heeft daarom dramatische gevolgen als er sprake is van hypoplastisch linkerhartsyndroom. De onderontwikkelde linkerventrikel kan de bloedsomloop in het lichaam niet of nauwelijks handhaven.
Door de sluiting van het foramen ovale stroomt het bloed in de linkerboezem ook terug in de longen omdat het niet meer in de rechterboezem kan stromen. De rechterkamer blijft echter bloed naar de longen pompen. Het bloedvolume in de longen neemt snel toe en de ademhaling verslechtert merkbaar.
Hypoplastisch linkerhartsyndroom: symptomen
Hypoplastisch linkerhartsyndroom manifesteert zich met symptomen zodra de ductus arteriosus na de geboorte begint te sluiten (HLHS-kinderen lijken daarom meestal direct na de bevalling gezond). Getroffen baby's ontwikkelen snel tekenen van cardiogene shock (= shock die in het hart ontstaat):
- snel ademhalen
- Kortademigheid
- zwakke pols
- bleekheid
- blauwachtige verkleuring van de huid en slijmvliezen (cyanose)
- lage lichaamstemperatuur (hypothermie)
- metabole acidose (metabole acidose)
- Apathie (lethargie)
- verminderd of afwezig plassen (oligurie of anurie) - dus nauwelijks natte luiers
Door de onderontwikkeling en misvormingen van de linker harthelft en de aorta komt er te weinig zuurstofrijk bloed in de bloedsomloop van het lichaam. Bovendien blijft de bloedtoevoer naar de longen toenemen door verschillende mechanismen. Dat legt een enorme druk op de ademhaling.
Als de bloedsomloop blijft verslechteren, bestaat het risico op een hart- en herseninfarct (beroerte door verminderde doorbloeding). Ook schade aan andere organen (zoals lever, darmen) kan optreden door onvoldoende bloedtoevoer.
Als de ductus arteriosus niet meteen weer wordt geopend, zodat de rechterhelft van het hart via deze "kortsluiting" bloed in de bloedsomloop kan blijven pompen, zal de baby in ieder geval voorlopig overlijden aan hart- en vaatziekten!
Als een pasgeborene symptomen vertoont zoals hierboven beschreven, wordt hypoplastisch linkerhartsyndroom vermoed. Dit is met name het geval als de metabole acidose van het bloed (metabole acidose) verergert na de toediening van zuurstof - een veel voorkomend en kenmerkend teken van HLHS. Soms worden de symptomen aanvankelijk verkeerd geïnterpreteerd als een "aanpassingsstoornis". Als u zich zorgen maakt over uw baby, kunt u het beste opnieuw met de kinderarts praten.
Hypoplastisch linkerhartsyndroom: diagnose
Kinderartsen luisteren na elke geboorte onder meer naar het hart en meten de zuurstofsaturatie in het bloed (pulsoximetrie). In de HLHS zijn deze onderzoeken in het begin echter vaak normaal.
Een hypoplastisch linkerhartsyndroom kan betrouwbaar worden aangetoond door middel van een cardiaal echografisch onderzoek (echocardiografie). Met hun hulp kan de arts beoordelen hoe uitgesproken de onderontwikkeling en misvormingen van de linkerhelft van het hart en de aorta zijn en welk subtype van HLHS aanwezig is. Een onderzoek met een hartkatheter is slechts zelden nodig voor de diagnose (lees hier meer over deze procedure).
Verdere studies geven informatie over de effecten en mogelijke gevolgschade van het hypoplastische linkerhartsyndroom. Verschillende bloedwaarden laten bijvoorbeeld zien hoe uitgesproken de metabole disfunctie (hyperaciditeit) is. De vergroting van de hartspier (cardiomegalie), die gewoonlijk aanwezig is bij het hypoplastische linkerhartsyndroom, is te zien op thoraxfoto's (thoraxfoto) - evenals een vergroot patroon van longvaten. De röntgenfoto kan ook een ophoping van vocht in de longen laten zien (longoedeem).
Bij de meeste getroffen kinderen wordt het hypoplastische linkerhartsyndroom in de baarmoeder ontdekt - tijdens een van de echografische onderzoeken die worden uitgevoerd tijdens de zwangerschap of een hartechografie van de foetus. Artsen starten dan onmiddellijk na de geboorte de behandeling voor HLHS.
Hoe wordt hypoplastisch linkerhartsyndroom behandeld?
Artsen verplaatsen baby's met hypoplastisch linkerhartsyndroom onmiddellijk naar een neonatale intensive care of een intensive care-afdeling voor kinderen met een hartaandoening. Daar kun je het niet alleen continu monitoren, maar ook stabiliseren totdat een operatie mogelijk is.
Tot die tijd moet je de ductus arteriosus open houden: Hiervoor krijgt de baby een infuus met prostaglandine E1 (PEG1). Deze werkzame stof kan voorkomen dat de kortsluitverbinding tussen de longslagader en de hoofdslagader wordt gesloten of kan de kortsluiting weer volledig openen.
Als artsen de hartafwijking al in de baarmoeder hebben gevonden, krijgt de pasgeborene direct na de geboorte de prostaglandine-infusie.
Bovendien worden baby's met HLHS gestabiliseerd en indien nodig behandeld. Ernstig zieke baby's hebben mogelijk mechanische ventilatie nodig om de zuurstoftoevoer naar het kleine lichaam te garanderen. Soms heeft een HLHS-baby ook medicatie nodig om de cardiovasculaire functie te verbeteren.
Chirurgische procedure in drie stappen
Voor het voortbestaan van baby's met het hypoplastische linkerhartsyndroom adviseren artsen gewoonlijk een meerfasige chirurgische ingreep: het hart en de bloedvaten nabij het hart (zoals de aorta, longslagader) worden in drie interventies "geremodelleerd". Hierdoor kan de rechterkamer in de toekomst de functie van de onderontwikkelde linkerkamer overnemen: het pompt zuurstofrijk bloed uit de longen in de lichaamscirculatie.
Het "gebruikte", zuurstofarme bloed dat uit de organen terugstroomt, stroomt via een omleiding direct in de longen zonder enige pompondersteuning vanuit het hart. Na de drie ingrepen functioneren de longen en de lichaamsbloedsomloop praktisch gescheiden van elkaar met slechts één hartkamer als de "motor" (Fontan's circulatie).
Het schema van de chirurgische procedure in drie stappen:
- 1e fase (Norwood-procedure / Norwood-operatie I, alternatief: hybride therapie): in de eerste levensweek
- 2e fase (bidirectionele Glenn- of Hemi-Fontan-procedure, ook wel Norwood-operatie II genoemd): op de leeftijd van drie tot zes maanden
- 3e fase (Fontan-procedure, ook Norwood OP III): op de leeftijd van 24 tot 36 maanden
Hart transplantatie
In bijzonder ernstige gevallen is een harttransplantatie soms de betere therapiekeuze voor het hypoplastische linkerhartsyndroom dan cardiovasculaire remodellering in drie fasen. Totdat er een geschikt donorhart beschikbaar is, blijven artsen prostaglandine-infusies (en andere noodzakelijke maatregelen) gebruiken om de baby in leven te houden. Helaas lukt dit niet altijd omdat de voorraad donorharten beperkt is. Ongeveer 20 procent van de baby's met HLHS sterft tijdens het wachten op een transplantatie.
Sommige kinderen met een eenkamerhart ontwikkelen na verloop van tijd een uitgesproken hartinsufficiëntie, zelfs na een operatie. In deze gevallen is vaak ook een harttransplantatie nodig.
Leven met HLHS
Een hypoplastisch linkerhart vereist dat sommige mensen langdurig anticoagulantia gebruiken om de vorming van bloedstolsels te voorkomen. Veel kinderen hebben ook een of meer medicijnen nodig om hun hartfunctie te ondersteunen.
Sommige kinderen met HLHS moeten antibiotica nemen voor een tandarts of bepaalde operaties (bijv. aan de luchtwegen). Dit is om bacteriële ontsteking van de binnenwand van het hart (endocarditis), die als gevolg van dergelijke ingrepen kan optreden, te voorkomen.
Kinderen bij wie een donorhart is getransplanteerd, moeten levenslang immunosuppressiva gebruiken - geneesmiddelen die het immuunsysteem onderdrukken zodat het het vreemde orgaan niet afstoot. Als bijwerking zijn de getroffenen vatbaarder voor infecties. Bovendien veroorzaken de immunosuppressiva binnen de eerste vijf jaar bij veel kinderen pathologische veranderingen in de bloedvaten die het hart (kransslagaders) van bloed voorzien. Dan is een nieuwe harttransplantatie noodzakelijk.
HLHS: Complicaties
Sommige kinderen krijgen hartritmestoornissen. Als het hart te langzaam klopt, kan een pacemaker nodig zijn. Een geopereerd HLHS-hart kan echter ook heel snel kloppen. In deze gevallen kan medicatie ook helpen. Artsen kunnen een bepaald deel van de hartspier vernietigen (ablatie) zodat de elektrische impulsen zich regelmatig weer kunnen verspreiden.
Een mogelijk gevolg van de HLHS - ook na een succesvolle operatie - is een verzwakkend eenkamerhart. Aan de andere kant kan medicatie in milde vormen werken. Soms is echter een harttransplantatie nodig.
Na een HLHS-operatie veranderen de drukomstandigheden in de bloedcirculatie. Zo wordt de druk in de vena cava verhoogd. Hierdoor ontsnappen eiwitten uit het bloed naar de darmen, waar ze diarree veroorzaken (eiwitverliessyndroom/enteropathie). Kinderen met het hypoplastische linkerhartsyndroom kunnen deze complicatie ontwikkelen naarmate ze ouder worden. Als gevolg hiervan treedt bij sommige mensen pas in de adolescentie eiwitverlies op.
De longen, meer bepaald de bronchiën, kunnen ook worden aangetast door dit type gebeurtenis (bronchitis fibroplastica). Getroffen kinderen hebben last van de gelekte eiwit- en fibrinebevattende vloeistof, sterke hoestbuien en krijgen soms ernstige ademhalingsproblemen. De artsen proberen vervolgens de symptomen te verlichten door middel van verschillende onderzoeken en maatregelen. Een eiwitrijk dieet kan nuttig of noodzakelijk zijn als er te veel eiwit verloren gaat.
Ontwikkelingsstoornissen worden vaak geassocieerd met hypoplastisch linkerhartsyndroom. Het is daarom belangrijk dat de kinderen blijvend worden opgevangen door gespecialiseerde kinderartsen en dat ze vroegtijdige begeleiding krijgen.
Kwaliteit van leven van kinderen met HLHS
De algemene kwaliteit van leven verschilt van geval tot geval. Sommige HLHS-kinderen kunnen bijna normaal leven (spel, kleuterschool, school, lichte lichaamsbeweging). Anderen hebben herhaaldelijk ernstige prestatieverliezen geleden. De fysieke prestaties van mensen met het hypoplastische linkerhartsyndroom zijn echter over het algemeen beperkt in vergelijking met gezonde mensen.
HLHS: levensverwachting
Het beloop en de prognose van het hypoplastische linkerhartsyndroom hangen grotendeels af van het type en de ernst van de hartafwijking en het tijdstip van behandeling. De HLHS is absoluut levensbedreigend: als een baby wordt geboren met HLHS, hangt de onmiddellijke overleving ervan af van het openhouden of opnieuw openen van de ductus arteriosus totdat het kind wordt geopereerd (of een nieuw hart krijgt). Indien onbehandeld, sterft het binnen enkele dagen tot weken.
Hoe de levensverwachting en de langetermijnprognose eruit zullen zien bij een geopereerd hypoplastisch linkerhartsyndroom kan niet precies worden voorspeld. Volgens verschillende onderzoeken leeft 50 tot 80 procent van de getroffen kinderen na vijf jaar nog. De 10-jaarsoverleving wordt gegeven als ongeveer 50 tot 70 procent.
De 5-jaarsoverleving na een harttransplantatie is vergelijkbaar met die na de meerstapschirurgische procedure.
De meerderheid van de kinderen met HLHS vandaag de dag zal waarschijnlijk de volwassenheid kunnen bereiken dankzij verbeterde therapieën. Als het hypoplastische linkerhartsyndroom echter optreedt als onderdeel van een genetisch syndroom (zoals trisomie 21, het syndroom van Turner) of samen met andere misvormingen, verslechtert de prognose.
Tags: voeding huidsverzorging voetverzorging